Autores:
Villarrubia Norma1, Mariconde José M2, Dionisi Jorge N3, Ortiz Florencia4, Cortez Pérez Víctor5, Rosato Otilio6
Resumen
Objetivo
Establecer la incidencia y exponer los aspectos epidemiológicos relevantes de la población con diagnóstico de sarcoma uterino, que recibió atención médica en el Hospital Universitario de Maternidad y Neonatología de la ciudad de Córdoba (HUMN).
Materiales y métodos
Se realizó un estudio descriptivo, observacional y retrospectivo, mediante el análisis de historias clínicas en el HUMN entre 1997 y 2022 en pacientes con diagnóstico de sarcoma uterino (SU). Se incluyeron las siguientes variables: edad, antecedentes personales y heredofamiliares oncológicos, tratamiento hormonal, gestas, paridad y manifestaciones clínicas iníciales y los diferentes tratamientos empleados.
Resultados
Durante el periodo registrado, se recabaron 19 casos de pacientes con diagnóstico de SU. Como datos relevantes se obtuvieron: (a) la edad de presentación predominante fue entre los 40 y 49 años, (b) el síntoma clínico más frecuente fue el sangrado uterino anormal, (c) los carcinosarcomas fueron los de mayor prevalencia en cuanto al tipo histológico, y (d) el tratamiento realizado en más del 50% de las pacientes fue quirúrgico con quimioterapia y radioterapia adyuvante.
Conclusión
La edad de los SU registrados en nuestra casuística se encontró por debajo de la media habitual. El síntoma predominante fue SUA. El tratamiento realizado fue quirúrgico más adyuvancia en la mayoría de los casos estudiados con supervivencia global a 5 años ajustado según el estadio al diagnóstico.
Introducción
Los sarcomas uterinos surgen del miometrio o de los elementos del tejido conjuntivo del endometrio y representan menos del 10 % de los cánceres del cuerpo uterino. Estos tumores, en particular el leiomiosarcoma, a menudo se comportan de manera agresiva y tienen un peor pronóstico que el adenocarcinoma endometrioide, que es la malignidad más común del cuerpo. (1)
Los tipos histológicos se clasifican en orden de frecuencia de la siguiente manera: Carcinosarcomas 55%, Leiomiosarcoma 30%, Sarcomas del Estroma Endometrial 14% y 1% de sarcomas raros. A su vez, pueden ser homólogos o heterólogos. La variada diversidad histológica genera un comportamiento biológico diferente entre ellos y un peor pronóstico, en comparación con el adenocarcinoma de endometrio.
Los tumores müllerianos mixtos fueron reclasificados como carcinosarcomas, que, por tener características en común con los adenocarcinomas endometriales, comparte su estadificación con ellos. (2)
El diagnóstico preoperatorio es un desafío dada la sintomatología inespecífica como dolor pelviano, distensión abdominal y más comúnmente sangrado uterino anormal. Según la bibliografía consultada, alrededor del 50% de los diagnósticos son hallazgos inesperados reconocidos en la pieza quirúrgica de una intervención realizada por aparente patología benigna. Los métodos complementarios como Ultrasonido o Resonancia Magnética Nuclear (RMN) no proveen información altamente confiable y segura para distinguir entre leiomiomas benignos y patología maligna. Sin embargo, la conjunción de algunos criterios clínicos, bioquímicos e imagenológicos pueden colaborar en la sospecha diagnostica y en la consiguiente conducta terapéutica. (3, 4)
La mayoría de los SU se presentan en pacientes con edades de entre los 40 y 60 años, aunque se han diagnosticado en edades menores. Las pacientes de raza negra tienen doble riesgo de presentar Leiomiosarcoma que las pacientes de raza blanca. Otros factores de riesgo incluyen el consumo de Tamoxifeno, la irradiación pelviana (asociación más frecuente con Carcinosarcomas) y situaciones hereditarias como el síndrome de carcinoma de células renales y leiomiomatosis hereditario y mutación gen Rb. La paridad, la menarquia y menopausia no han logrado demostrarse como factores de riesgo. (5)
La cirugía sigue siendo el tratamiento de elección (“Gold Standard”) para estadios iniciales, que incluye la estadificación quirúrgica seguida de histerectomía abdominal total, salpingo-oforectomía bilateral, linfadenectomía selectiva pélvica y para-aórtica (no así para los Carcinosarcomas, en los cuales la linfadenectomía es sistemática).
Se debe evaluar la adyuvancia con quimioterapia y/o radioterapia. Si bien la Radioterapia adyuvante disminuye las recidivas locales, no tiene impacto sobre el período libre de enfermedad, ni en la sobrevida global. La quimioterapia está recomendada en la enfermedad metastásica. La alternativa de tratamientos como hormonoterapia, inhibidores de aromatasa, análogos GnRH, entre otros, en conjunto con la quimioterapia/radioterapia, puede utilizarse en pacientes inoperables o irresecables, no olvidando los efectos tóxicos propios de cada tratamiento. (6)
El factor pronóstico más importante es el estadio, asociado a edad de la paciente, tipo y grado histológico, necrosis, mitosis, celularidad e invasión linfovascular, entre otros.
Los Sarcomas Uterinos son tumores infrecuentes, de curso impredecible, comportamiento biológico agresivo y pronostico incierto. Ante la escasa bibliografía, y estudios prospectivos que ayuden en el manejo de la enfermedad, se realizó este estudio para aportar la experiencia en el HUMN.
Objetivo
Objetivo General
Establecer la incidencia y exponer los aspectos epidemiológicos relevantes de la población con Sarcoma Uterino que recibió atención médica en el Hospital Universitario de Maternidad y Neonatología de la ciudad de Córdoba.
Objetivos Específicos
- Determinar la proporción de los distintos tipos de Sarcomas de Útero.
- Estudiar el comportamiento de diferentes variables clínicas como edad, antecedentes personales y heredofamiliares oncológicos, antecedentes de tratamiento hormonal, gestas, paras y manifestaciones clínicas iníciales en portadoras de Sarcomas de Útero.
- Conocer los diferentes tratamientos empleados.
Materiales y Métodos
Se realizó un estudio descriptivo, observacional y retrospectivo, mediante el análisis de historias clínicas en el HUMN entre 1997 y 2022 en pacientes con diagnóstico de Sarcoma uterino (SU) o Carcinosarcoma uterino (CSU).
Se incluyeron las siguientes variables: edad, antecedentes personales y heredofamiliares oncológicos, tratamiento hormonal, gestas, paridad y manifestaciones clínicas iníciales en portadoras de Sarcomas uterinos y los diferentes tratamientos empleados.
El método de registro y procesamiento de los datos de las historias clínicas fue realizado a partir de la utilización del software Microsoft Excel®. Se utilizaron diagramas de barras y torta para detectar la incidencia de cada variable en el diagnostico de SU.
Resultados
Durante el periodo registrado, se recabaron 19 casos de pacientes con diagnóstico de SU en el HUMN. De las variables que se relevaron de las pacientes, fueron significativas la edad, la sintomatología, tipo histológico del sarcoma y el tratamiento empleado.
La edad de presentación que prevaleció en un 32% (6) fue de 40 a 49 años, siguiendo en un 26% (5) entre 60 y 69 años, un 21% (4) entre 50 y 59 años, 11% (2) entre 30-39 años y 11% (2) entre 20 y 29 años (Fig.1).
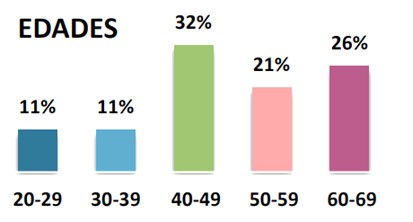
Figura1. Edades de presentación de Sarcomas Uterinos.
En cuanto al motivo de consulta de las pacientes analizadas, la sintomatología más frecuente fue el sangrado uterino anormal en el 79% (15 casos). El resto de las pacientes presentaron un hallazgo ecográfico sospechoso, distención abdominal o dolor hipogástrico (Fig. 2).

Figura 2. Sintomatología en pacientes con Sarcomas Uterinos.
Los tipos histológicos registrados fueron: en un 44% Carcinosarcomas, en un 34% Sarcomas del Estroma Endometrial y un 22% Leiomiosarcomas. (Fig.3).

Figura 3. Tipos histológicos de los casos de sarcomas uterinos.
El tratamiento empleado en un 57.89 % fue quirúrgico (anexohisterectomía) con posterior adyuvancia con quimioterapia y radioterapia. Un 31.58% de las pacientes recibió solo tratamiento quirúrgico y un 10.53% realizó solo adyuvancia.
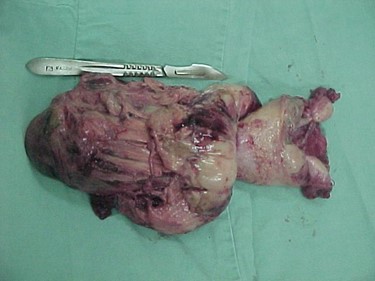
Figura 4. Gran masa que evierte el cuerpo uterino. Presentación de un sarcoma del estroma endometrial.
En cuanto a la evolución de la enfermedad, se registraron 7 pacientes fallecidas dentro de los 2 años del diagnóstico. Una de las pacientes falleció a los 5 años del diagnóstico. El resto presentó sobrevida libre de enfermedad a los 5 años.
Del resto de las variables analizadas tales como: antecedentes personales y heredofamiliares oncológicos, tratamiento hormonal, gestas, paridad, no se recabaron datos significativos.
Discusión
La mayoría de los sarcomas uterinos ocurren en pacientes mayores de 40 años; sin embargo, se han diagnosticado en pacientes de hasta 20 años. La edad media al diagnóstico es de aproximadamente 60 años. En la presente serie, 6 de las 19 pacientes tuvieron entre 40 y 49 años al diagnóstico de la enfermedad, siendo éste el grupo etario más representativo.
En la presente serie estudiada de manera retrospectiva, se evidenció como síntoma principal el sangrado uterino anormal. Esto concuerda con resultados de otras publicaciones, teniendo en cuenta que la mayoría de las pacientes de la presente casuística se presentaron entre los 40 y los 50 años, cabe destacar la importancia de discriminar un tumor uterino benigno (leiomioma como más frecuente) o un sarcoma, siendo este último infrecuente. Es por ello que especialmente en estos casos, cobra relevancia la evaluación clínica e imagenológica, con ecografía transvaginal, resonancia magnética y tomografía.
Las pacientes con sospecha de sarcoma uterino confinado al útero deben someterse a una cirugía de estadificación, incluida una histerectomía extrafascial total con o sin salpingo-oforectomía bilateral. Este fue el tratamiento en todas las pacientes, solo en 1 de los 19 casos de la presente recopilación, en el cual se intervino con diagnóstico presuntivo de mioma uterino, realizándose la escisión de la lesión y luego, ante el diagnóstico, la histerectomía en un segundo tiempo (7). En pacientes sometidas a histerectomía por un presunto sarcoma uterino, no se debe intentar la morcelación, hecho que ocurre en toda miomectomía laparoscópica. En la presente serie, todas las pacientes fueron tratadas con cirugía laparotómica, lo cual disminuye el riesgo de morcelación ante una posible miomectomía. En un estudio, la morcelación de la neoplasia en mujeres a 5 años más baja en comparación con aquellas que no tenían una morcelación (55 versus 84%, respectivamente). Sin embargo, no se informó un impacto significativo en la sobrevida global (SG).
Teniendo en cuenta los objetivos del presente trabajo descriptivo, no se evaluó la sobrevida a largo plazo por perdida de seguimiento de las pacientes estudiadas. Cabe consignar que la serie de recopilación, por lo infrecuente de la patología, debió incluír 25 años. La sobrevida libre de enfermedad se produjo en un porcentaje elevado de pacientes en la presente serie (11 casos-%). En un estudio de mujeres con sarcoma endometrial indiferenciado, la SG fue baja, independientemente del estadio. De 19 pacientes, la supervivencia libre de progresión (SLP) y la SG medianas fueron de 7 y 12 meses, respectivamente. Las mujeres con enfermedad en estadio I tenían un pronóstico relativamente mejor en comparación con las que presentaban una enfermedad más avanzada, aunque con una mediana de SLP y SG de solo 15 y 27 meses, respectivamente. (8)
Conclusión
La edad de presentación de los Sarcomas Uterinos registrados en nuestra casuística se encontró por debajo de la media habitual. El síntoma predominante fue el sangrado uterino anormal. El tratamiento realizado fue quirúrgico con posterior adyuvancia en la mayoría de los casos estudiados con supervivencia global a 5 años ajustado según el estadio al diagnóstico.
Los sarcomas uterinos son poco frecuentes y con mal pronóstico. Su sintomatología es inespecífica y se caracterizan por la diversidad histopatológica. El diagnóstico precoz es esencial ya que la supervivencia de los pacientes se correlaciona con el estadio del tumor. Sin embargo, el diagnóstico preoperatorio es a dificultoso y el diagnóstico definitivo se logra con frecuencia luego del análisis patológico de muestras de histerectomías. Por esta razón recomendaciones de tratamiento deben ser basadas en revisiones retrospectivas, lo que asociado a su mal pronóstico hacen difícil su manejo clínico.
Bibliografia
- Tropé CG, Abeler VM, Kristensen GB. Diagnosis and treatment of sarcoma of the uterus. A review. Acta Oncol. 2012 Jul;51(6):694-705.
- Liao Q, Wang J, Han J. [Clinical and pathological analysis on 106 cases with uterine sarcoma]. Zhonghua Fu Chan Ke Za Zhi. 2001 Feb;36(2):104-7. Chinese. PMID: 11783345.
- Santos P, Cunha TM. Uterine sarcomas: clinical presentation and MRI features. Diagn Interv Radiol. 2015 Jan-Feb;21(1):4-9.
- Ludovisi M, Moro F, Pasciuto T, Di Noi S, Giunchi S, Savelli L, Pascual MA, Sladkevicius P, Alcazar JL, Franchi D, Mancari R, Moruzzi MC, Jurkovic D, Chiappa V, Guerriero S, Exacoustos C, Epstein E, Frühauf F, Fischerova D, Fruscio R, Ciccarone F, Zannoni GF, Scambia G, Valentin L, Testa AC. Imaging in gynecological disease (15): clinical and ultrasound characteristics of uterine sarcoma. Ultrasound Obstet Gynecol. 2019 Nov;54(5):676-687.
- Desar IME, Ottevanger PB, Benson C, van der Graaf WTA. Systemic treatment in adult uterine sarcomas. Crit Rev Oncol Hematol. 2018; 122:10-20.
- NCCN Clinical Practice Guidelines in Oncology. Uterine Neoplasms. Version 1.2017. http://www.nccn.org/professionals/physician_gls/pdf/uterine.pdf
- Gadducci A, Cosio S, Romanini A, Genazzani AR. The management of patients with uterine sarcoma: a debated clinical challenge. Crit Rev Oncol Hematol. 2008; 65(2):129-42.
- Juhasz-Böss I, Gabriel L, Bohle RM, Horn LC, Solomayer EF, Breitbach GP. Uterine Leiomyosarcoma. Oncol Res Treat. 2018; 41(11): 680-686.
1. Jefa de residentes. II Cátedra de Ginecología. Hospital Universitario de Maternidad y Neonatología, Córdoba Argentina.
2. Prof Adjunto. II Cátedra de Ginecología. Hospital Universitario de Maternidad y Neonatología, Córdoba Argentina.
3. Ex Residente de Tocoginecología. Hospital Universitario de Maternidad y Neonatología, Córdoba Argentina.
4. Residente de 2do año de Tocoginecología. Hospital Universitario de Maternidad y Neonatología, Córdoba Argentina.
5. Prof Asistente. II Cátedra de Ginecología. Hospital Universitario de Maternidad y Neonatología, Córdoba Argentina.
6. Prof Titular. II Cátedra de Ginecología. Hospital Universitario de Maternidad y Neonatología, Córdoba Argentina.