Histerosonografía e Histeroscopía: 13 años de experiencia como herramienta de primera elección en el Diagnóstico y Tratamiento de la Pareja Infértil
Autores:
Carlos Gerardo Galindo García1,2. Eduardo Lobato Garibay2. Maria Fernanda Contreras Araujo2. Roberto Raya Arredondo3
Resumen
Objetivo
Demostrar la sensibilidad y especificidad en nuestra práctica clínica, al incluir la Histeroscopía como procedimiento diagnóstico de primera elección, en las pacientes con infertilidad.
Material y Métodos
Estudio Descriptivo y Retrospectivo, comunicando nuestra experiencia de 13 años en la Clínica de Fertilidad MásFértil, en la Ciudad de Morelia Michoacán. Se exponen los resultados de 2,704 pacientes con infertilidad, a quienes se les realizó Histerosonografia e Histeroscopia Diagnóstica utilizando un Histeroscopio Betocchi Karl Storz de 30o (26153-BO) de 5 mm. La distención de la cavidad se realizó con solución fisiológica a 100 mmHg mediante infusor de presión Clear-Cuff. Se reportaron los hallazgos más frecuentes en infertildad primaria y secundaria. La Histeroscopía se realizó en el área estéril, mediante sedación consciente y con monitoreo anestésico, con el fin de realizar procedimientos terapéuticos al mismo tiempo.
Resultados
De 2,704 Histeroscopías 1365 (50.5%) se reportaron normales y 1339 (49.5%) con alguna alteración. La patología más frecuente en Infertilidad Primaria fue el Endometrio Polipoide 346 (27.2%), en tanto que en Infertilidad Secundaria fue el Síndrome de Asherman 77 (34%).
Conclusiones
La frecuencia de patología endometrial en la mujer infértil fue de 49.5%. Las patologías intrauterinas son un factor que pueden afectar el éxito y pronóstico reproductivo de una pareja. La Histeroscopía tiene una alta sensibiliad y especificidad, siendo un procedimiento diagnóstico y terapéutico seguro. Es una herramienta de primera elección en el estudio de la pareja con infertilidad; se recomienda realizarla previo al inicio de cualquier tratamiento reproductivo tanto de baja como de alta complejidad.
Palabras claves: fertilidad, histeroscopía, infertilidad, útero.
Abstract
Objective: To demonstrate the sensitivity and specificity in our clinical practice, by including hysteroscopy as a diagnostic procedure of first choice in patients with infertility.
Material and methods: Descriptive and Retrospective Study, communicating our experience of 13 years in the Fertility Clinic Más Fértil, in the city of Morelia Michoacán. The results of 2,704 patients with infertility, who underwent Hysterosonography and Diagnostic Hysteroscopy using a Betocchi Karl Storz 30o Hysteroscope (26153-BO) of 5 mm are presented. Distention of the cavity was performed with physiological solution at 100 mmHg using a Clear-Cuff pressure infuser. The most frequent findings in primary and secondary infertility were reported. Hysteroscopy was performed in the sterile area, under conscious sedation and with anesthetic monitoring, in order to perform therapeutic procedures at the same time.
Results: Out of 2,704 hysteroscopies 1365 (50.5%) were reported normal and 1339 (49.5%) with some alteration. The most frequent pathology in Primary Infertility was Polypoid Endometrium 346 (27.2%), while in Secondary Infertility was Asherman's Syndrome 77 (34%).
Conclusions: The frequency of endometrial pathology in infertile women was 49.5%. Intrauterine pathologies are a factor that can affect the reproductive success and prognosis of a couple. Hysteroscopy has a high sensitivity and specificity, being a safe diagnostic and therapeutic procedure. It is a tool of first choice in the study of the couple with infertility; it is recommended to perform it prior to the beginning of any reproductive treatment of low or high complexity.
Key words: fertility, hysteroscopy, infertility, uterus.
Introducción
La infertilidad es la imposibilidad de lograr un embarazo clínico tras 12 meses de relaciones sexuales regulares (2 a 3 veces por semana) sin protección; actualemente se recomienda que mujeres mayores de 30 años inicien un protocolo de estudio, a los 6 meses de intentar un embarazo sin éxito1,2.
La Infertilidad es una enfermedad que afecta de 4 a 5 millones de parejas en edad reproductiva en México3, a nivel mundial representa entre el 15 y 20% de la población en etapa fértil. Dos de cada seis parejas tendrán algún problema reproductivo para concebir en algún momento de su vida, el 50% de los casos se atribuye a condiciones femeninas, el 30% son causados por factores masculinos y el 20% restante a factores mixtos4,5.
Dentro de las causas que producen Infertilidad se incluyen factores endócrinos, ováricos, uterinos, infecciosos, tubarios, genéticos, inmunológicos y espermáticos, incluyendo los abortos de repetición.
El grupo etario es un aspecto importante en el pronóstico reproductivo, cada vez las parejas requieren ayuda a edades más avanzadas, esto por fenómenos socio-culturales o bien por segundas nupcias; la reserva ovárica es determinante para la calidad y cantidad de los gametos, la cual disminuye con el avance de la edad, ya que a partir de los 25 años, los niveles de Hormona Antimülleriana comienzan a descender hasta alcanzar niveles indetectables en la menopausia11; gracias a los estudios de PGT-A (Preimplantation Genetic Testing for Aneuploidy) han permitido que los centros de fertilidad puedan transferir embriones únicos genéticamente normales, logrando excelentes tasas de embarazo y reduciendo las tasas de aborto espontáneo12, sobretodo en aquellas mujeres mayores de 40 años, donde el 10% de sus gametos son anormales, con el consecuente fallo reproductivo que conlleva realizar un tratamiento en este grupo de edad.
Los avances científicos con respecto al estudio genético, farmacológico, reserva ovárica, medios de cultivo, vitrificación de gametos y embriones cada vez han logrado un mayor éxito en los tratamiento reproductivos. Sin embargo, el factor de implantación continúa siendo parte trascendental en los resultados reproductivos.
El estudio del factor endometrial desde el ultrasonido, histerosonografia, histerosalpingografia, histeroscopia, microbiota (EMA) y receptividad endometrial (ERA), tienen un valor fundamental en el pronóstico y éxito de todo tratamiento. Dada la baja sensibilidad (77.4% ) y especificidad de (80.2%)13 de la histerosalpingografia, en nuestro Centro Reproductivo, hemos implemantado de manera rutinaria la práctica de histerosonografía e histeroscopía en todas nuestras pacientes.
La histerosonografía consiste en la evaluación por ultrasonido del endometrio mediante infusión, a través del canal endocervical, de medios líquidos en el útero como solución salina, lo que mejora la visualización del mismo. Su utilidad en la práctica médica data de 1981 cuando fue descrita por Nannini y Colaboradores, quienes inicialmente usaron ecografía pélvica por vía abdominal en pacientes para estudio de infertilidad y desde 1990 se utiliza ecografía por vía transvaginal. Randolph y Colaboradores en 1986, utilizaron solución salina para distensión de la cavidad uterina en mujeres anestesiadas que iban a ser sometidas a laparoscopia o histeroscopía8.
El uso de histeroscopía data de 1869 por Pantaleoni quien, utilizando un cistoscopio desarrollado por Desormeaux, diagnosticó y trató un pólipo endometrial en una paciente de 60 años que presentaba sangrado uterino anormal. En el siglo XX se desarrolló la histeroscopía con medios de distensión, utilizando por primera vez el dióxido de carbono en 1925. La histeroscopía en el consultorio se introdujo en la práctica clínica a principios de la década de 1980, con la mejora de las opciones de medios de distensión y las técnicas operatorias9. Hoy en día, la histeroscopía es la técnica de elección para el tratamiento de patología intrauterina es indolora, ambulatoria y puede ser terapéutica al mismo tiempo, requiere pocos minutos para realizarla (aproximadamente 6 minutos) y es muy segura. Además, es un estudio con una especificiad del 83% y una sensibilidad del 95.7%10.
Tipo de Estudio
Análisis Descriptivo, Nivel de evidencia III. Se utilizarán tablas en excel, gráficas para exponer los resultados, así como análisis porcentual de los mismos.
Material y Métodos
Se realizó un estudio retrospectivo, descriptivo con la información existente en la base de datos de la Clínica Más Fértil en la Ciudad de Morelia, Michoacán; tomando como universo las pacientes infértiles que acudieron para su estudio y tratamiento, realizando histerocospía como estudio inicial entre el periodo 2008 y 2021. Todas las pacientes dieron su consentimiento informado para dicho procedimiento.
Se excluyeron las pacientes con sangrado activo, enfermedad pélvica inflamatoria, cervicovaginitis aguda o sospecha de embarazo. Se prescribió a la pareja azitromicina profiláctica (1 g dosis única) y se programó el procedimiento, sin exceder tres meses de haber iniciado el tratamiento. No hubo predilección por alguna fase del ciclo.
Se utilizó un histeroscopio rígido, de flujo continuo, óptica tipo Hopkins II con visión foro oblicua de 30o, vaina exterior Bettocchi de 5mm de fibra óptica. Cómo medio de distensión se utilizó solución fisiológica administrada con infusor clear-cuff a presión de 100 mmHg con volumen de 150 ml por minuto, con técnica de acceso por vaginoscopia con previa asepsia de la región vulvovaginal. La histeroscopía se realiza bajo sedación consciente con monitoreo de signos vitales y saturación de oxígeno, siempre bajo vigilancia de un anestesiólogo, se administró ketorolaco 30 mg IV, así como butilhioscina 20 mg IV posterior al procedimiento.
El procedimiento se inicia con una exploración ecográfica endovaginal para valorar hueco pélvico y verificar la presencia previa de líquido en fondo de saco, posteriormente se coloca espejo vaginal, se realiza asepsia, se introduce una cánula de inseminación, se retira espejo vaginal y se realiza histerosonografía con ecografía endovaginal, donde se evalúa cavidad uterina, fondo uterino, así como permeabilidad tubaria en tiempo real. A continuación se realiza histeroscopía, se localiza el orificio cervical externo pasando a través del canal endocervical hasta el orificio cervical interno para ingresar a la cavidad uterina y valorar cara anterior, cara posterior, recesos cornuales y ostium tubáricos. Las biopsias de endometrio se realizaron en función de los síntomas o por hallazgos histeroscópicos anormales con cánula de Pipelle, o bien bajo visión directa con pinza Grasper y se envían para su análisis histopatológico. En las pacientes con patología intracavitaria se realizó el procedimiento quirúrgico para su tratamiento definitivo. De igual manera si en la histerosonografía se observaba oclusión tubaria, se realizó exploración de ambos ostiums y se ferulizaron con tijera con el fin de liberar la obstrucción. La duración promedio de los procedimientos fue de 6 minutos, con un mínimo de 4 minutos y un máximo de 10 minutos.
Al final del procedimiento se realiza ecografía endovaginal y se verifica la presencia o ausencia de líquido en fondos de saco, con el fin de tener una sensibilidad más alta al evaluar la permeabilidad tubaria bilateral.
Resultados
Durante el periodo de estudio 2008 – 2021 se efectuaron 2,704 histeroscopías en pacientes infértiles 2,157 (79.8%) con diagnóstico de Infertilidad Primaria y 547 (20.2%) con Infertilidad Secundaria. El procedimiento se clasificó como normal en 1,365 (50.5%) pacientes, mientras que en 1,339 (49.5%) se encontró algún hallazgo patológico durante el procedimiento.
En la Infertilidad Primaria encontramos un estudio normal en 1,025 (47.5%) pacientes, y un hallazgo patológico en 1,132 (52.5%), en comparación a la Infertilidad Secundaria donde en 340 (62.2%) pacientes fue normal, y en 207 (37.8%) presentó alguna patología. Figura 1.
Los padecimientos endometriales encontrados en algunas pacientes fueron de 2 ó más hallazgos, los más relevantes fueron: endometrio tipo polipoide (engrosamiento endometrial) en 405 pacientes (27.1%), pólipo endometrial en 329 pacientes (22%), Síndrome de Asherman en 306 pacientes (20.4%), útero arcuato en 245 pacientes (16.4%), tabique uterino en 98 pacientes (6.5%), mioma submucoso en 59 pacientes (3.9%), endometritis en 45 pacientes (3%), otras anormalidades antimüllerianas en 10 pacientes (0.7%).
Las patologías encontradas de mayor a menor incidencia en Infertilidad Primaria fueron las siguientes: endometrio polipoide 346 (27.2%), pólipo endometrial 282 (22.2%), Síndrome de Asherman 229 (18%), útero arcuarto 227 (17.9%), tabique uterino 89 (7%), mioma submucoso 46 (3.6%), endometritis 41 (3.1%), otras anormalidades antimüllerianas 10 (1%). Cuadro 1. Mientras que en Infertilidad Secundaria pudimos observar, de mayor a menor incidencia: Síndrome de Asherman 77 (34%), endometrio polipoide 59 (25.9%), pólipo endometrial 47 (20.7%), útero arcuato 18 (8%), mioma submucoso 13 (5.7%), tabique uterino 9 (4%), endometritis 4 (1.7%). Cuadro 2.
Durante la evaluación de la permeabilidad tubárica, encontramos 2,327 pacientes (86.05%) con permeabilidad tubárica positiva al concluir el estudio, ya fuera uni o bilateral y en 377, pacientes (13.95%) la permeabilidad tubárica fue negativa.
De 2,157 pacientes con Infertilidad Primaria, 1,930 (89.5%) presentaron permeabilidad tubárica positiva al final del estudio y 227 (10.5%) oclusión tubaria bilateral. De 547 pacientes con infertilidad secundaria, 397 (72.6%) tuvieron permeabilidad tubaria y 150 (27.4%) oclusión tubaria bilateral (cuadro 2); de estas últimas 101 (67.3%) pacientes, eran portadoras de salpingoclasia.
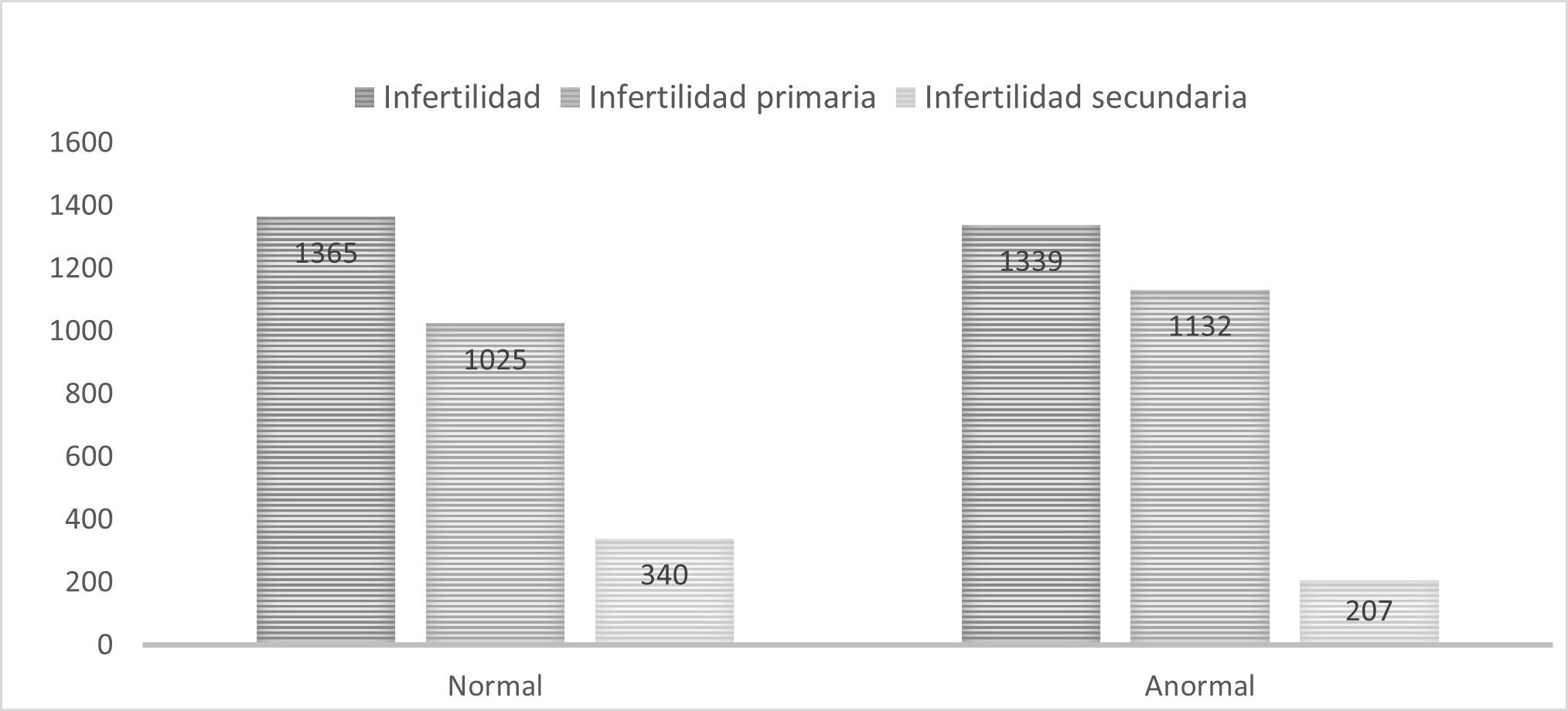
Figura 1. Hallazgos Histeroscópicos en pacientes con Infertilidad primaria y secundaria
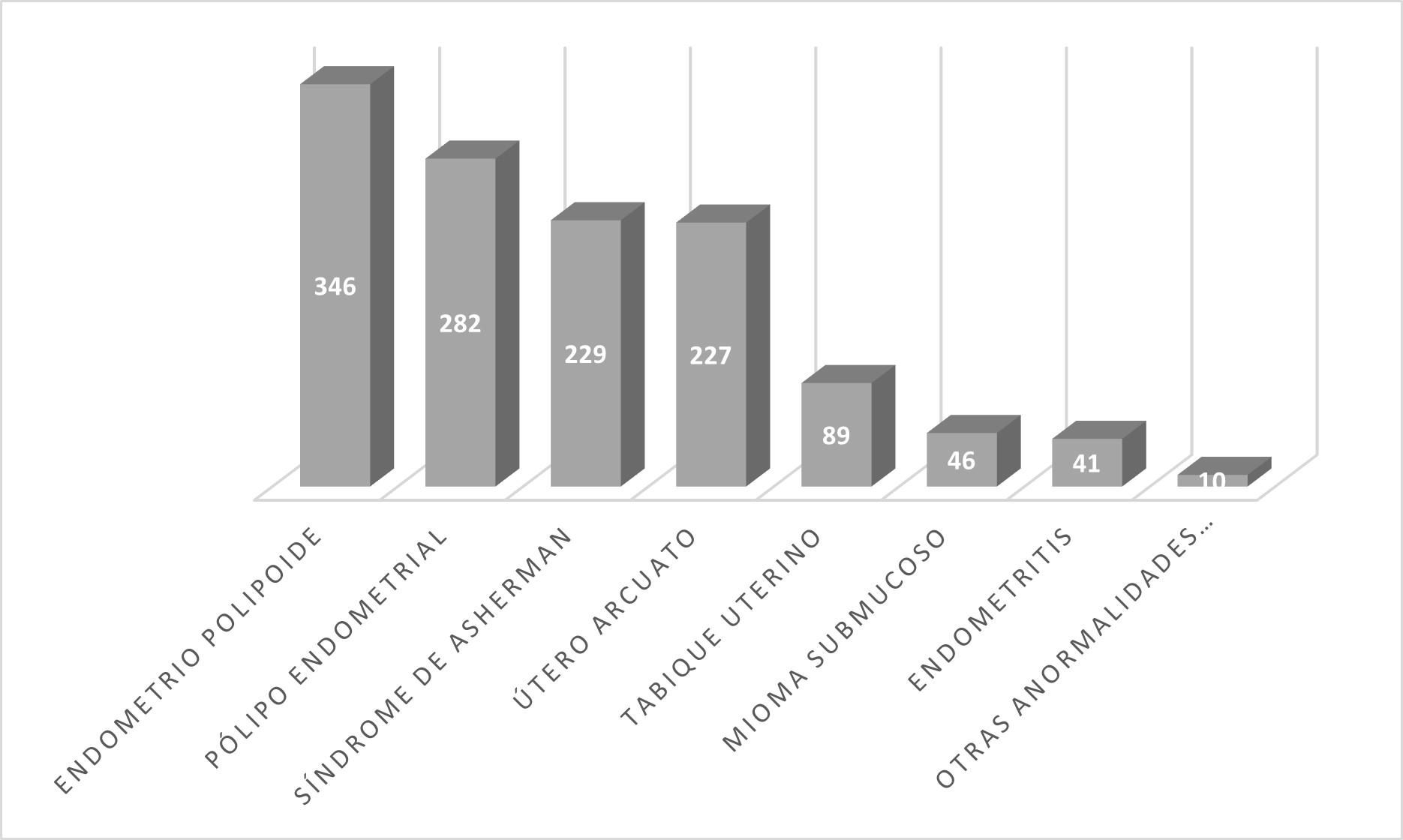
Cuadro 1. Patologías encontradas en infertilidad primaria durante histeroscopía diagnóstica.
Histeroscopias anormales. N=1270
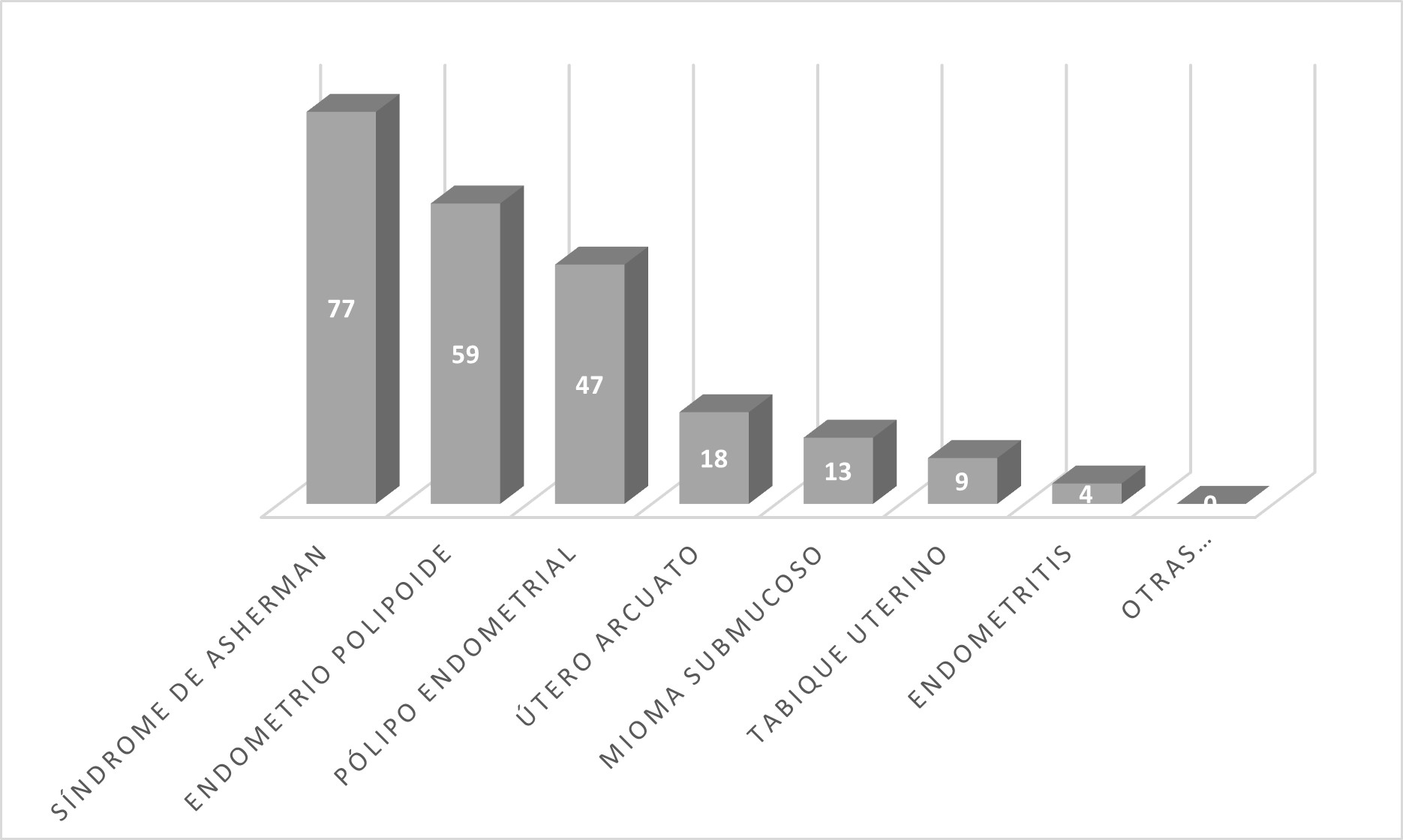
Cuadro 2. Patologías encontradas en infertilidad secundaria durante histeroscopía diagnóstica.
Histeroscopias anormales. N=227
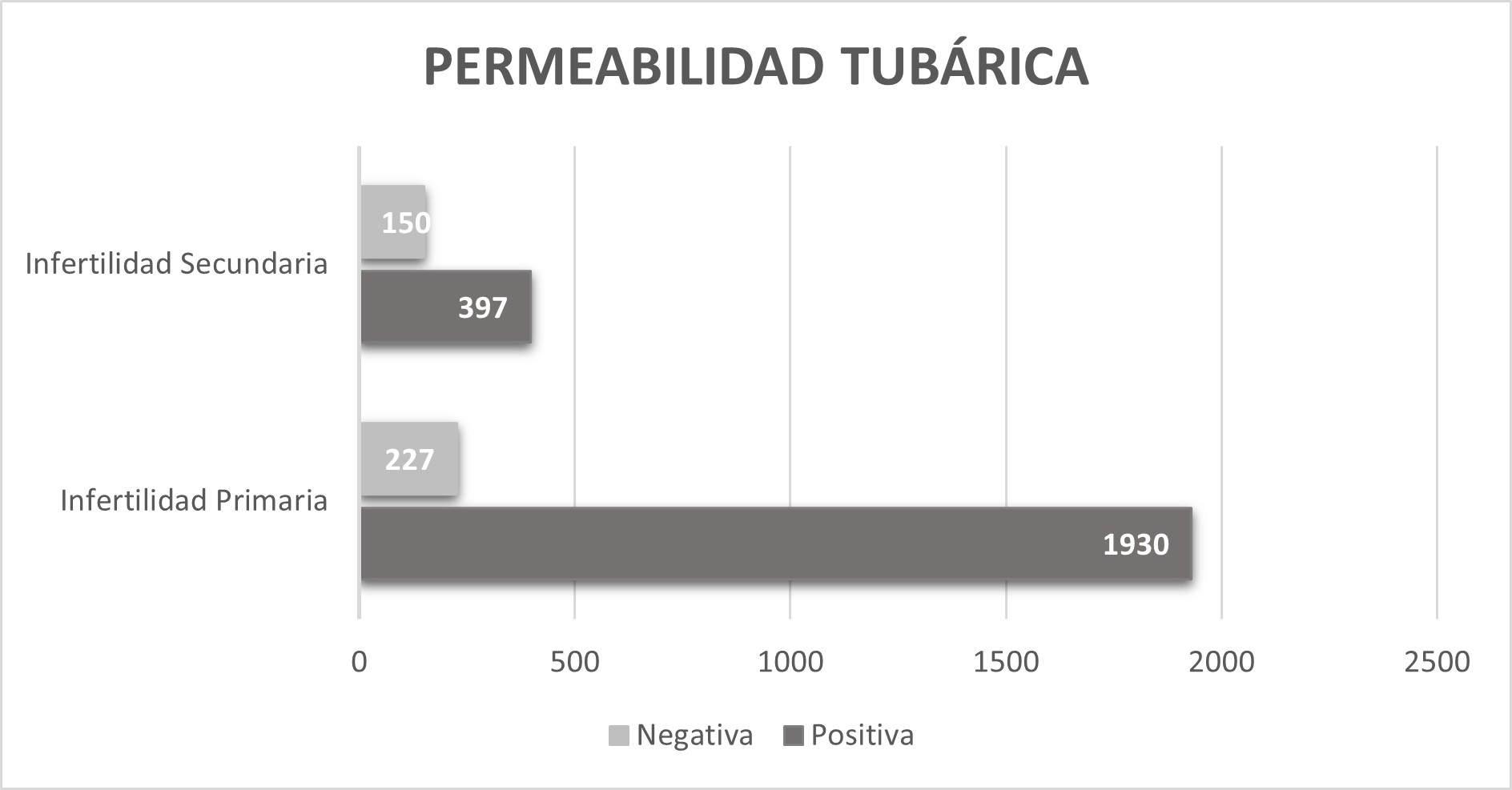
Cuadro 3. Permeabilidad tubárica positiva o negativa de acuerdo a tipo de Infertilidad.
Discusión
La etiología del fallo de implantación recurrente puede atribuirse a factores embrionarios o uterinos. Se ha descrito la existencia de patología intrauterina hasta en el 25% de las mujeres infértiles que se someten a un tratamiento de fecundación in vitro y hasta el 50% de las mujeres con fallos de implantación recurrentes, lo que lleva a sugerir que la corrección de dicha patología podría mejorar el resultado del tratamiento desde la primera fase de diagnóstico6,7.
Nuestro estudio reportó que el 49.5% de las pacientes tuvo alguna patología. Definimos como anomalías uterinas adquiridas aquellas que se desarrollan a lo largo de la vida de la mujer, dónde situamos al endometrio polipoide, pólipos endocervicales e intrauterinos, miomatosis uterina y adherencias uterinas. Las alteraciones que encontramos con mayor frecuencia en la mujer infértil en nuestro estudio fueron: endometrio polipoide, pólipo endometrial y Síndrome de Asherman.
Con respecto a la patología tubaria, la obstrucción proximal de las trompas de Falopio, ocupa el primer lugar, ya que está presente entre 25 y 30% de los casos14, siendo importante el uso de histerosonografia de rutina, para la verificación de permeabilidad tubaria, cuando no es favorable, el uso de la histeroscopia nos permite la observación y correción de la obstrucción. Al término de nuestro estudio encontramos que 2,337 pacientes presentaron permeabilidad tubárica, ya fuera unilateral o bilateral, mientras que en 377 pacientes no fue posible la permeabilidad por factores secundarios.
Dado el alto índice de patología endometrial y tubaria, en este Centro de Reproducción se realiza Histerosonografía e Histeroscopia como parte del protocolo de estudio inicial de la pareja infértil; esto conlleva a un pronóstico de tratamiento óptimo tanto en procedimientos de Baja y Alta complejidad, buscando mejorar las tasas de implantación y disminuyendo sesgos en el abordaje del fallo reprocutivo de repetición.
Conclusión
El objetivo de nuestro estudio fue describir la prevalencia de patología intrauterina y tubárica en pacientes con Infertilidad (Primaria o Secundaria), mediante la realización de histeroscopía e histerosonografía. Los resultados demuestran que son estudios imprescidindibles en la valoración de la pareja infértil, puesto que el 49.5% de las pacientes presentan algún tipo de patología endometrial. Previo a la realización de un tratamiento, estos estudios permiten el diagnóstico y tratamiento oportuno de patología uterina y/o tubaria, siendo innecesaria la implementación de la histerosalpingografía en las pacientes, un procedimiento con baja sensibilidad, especificidad, incómodo, doloroso y no terapeútico.
La histerosonografía y la histeroscopia son una herramienta diagnóstico terapéutica de primera elección en el estudio y tratamiento de la pareja infértil.
Referencias
- Mélodie Vander Borght, Christine Wyns, Fertility and infertility: Definition and epidemiology, Clinical Biochemistry, Volume 62, 2018, Pages 2-10.
- Alanís FJ, Pérez RMA. Histeroscopia en infertilidad. Diagnóstico y tratamiento. Ginecol Obstet Mex 2008;76(11):679-84.
- Intstituto Nacional de Estadística Geografía e Informática. (2020). Anuario de estadísticas por entidad federativa. México (INEGI).
- Ramirez Moran, Angel Florencio, Cala Bayeux, Ángela, Fajardo Iglesia, Denia, & Scott Grave de Peralta, Randhol. (2019). Factores causales de infertilidad. Revista Información Científica, 98(2), 283-293.
- Alanís-Fuentes J, Viveros-Gallardo A, Sánchez- Hernández H. Hallazgos histeroscópicos en pacientes con diagnósico de infertilidad primaria, experiencia de 12 años en un hospital general. Ginel Obstet Mex. 2016 dic;84(12):743-749.
- El-Toukhy, T, Campo, R, Khalaf, Y, Tabanelli, C, Gianaroli, L, Gordts, S, Gordts, S, Mestdagh, G, Mardesic, T,Voboril, J, Marchino, GL, Benedetto, C, Al-Shawaf, T, Sabatini, L, Seed, PT, Gergolet, M, Grimbizis, G, Harb, H& Coomarasamy, A 2016, 'Hysteroscopy in recurrent in-vitro fertilisation failure (TROPHY): a multicentre,randomised controlled trial', The Lancet, vol. 387, no. 10038, pp. 2614-2621.
- Cenksoy P, Ficicioglu C, Yıldırım G, Yesiladali Hysteroscopic findings in women with recurrent IVF failures and the effect of correction of hysteroscopic findings on subsequent pregnancy rates. Arch Gynecol Obstet 2013; 287 (2): 357–60.
- Hilario, Roly, Dueñas, Julio, & De los Santos, Rita. (2015). Resultados histerosonográficos en pacientes con infertilidad. Revista Peruana de Ginecología y Obstetricia, 61(1), 15-20.
- Moore JF, Carugno J. Hysteroscopy. 2021 Dec 5. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan–.
- Yela DA, Hidalgo SR, Pereira KC, Gabiatti JR, Monteiro IM. Comparação do ultra-som transvaginal e da histeroscopia ambulatorial no diagnóstico das doenças intra-uterinas [Comparative study of transvaginal sonography and outpatient hysteroscopy for the detection of intrauterine diseases]. Acta Med Port. 2011 Dec;24 Suppl 2:65-70. Portuguese. Epub 2011 Dec 31.
- Moolhuijsen LME, Visser JA. Anti-Müllerian Hormone and Ovarian Reserve: Update on Assessing Ovarian Function. J Clin Endocrinol Metab. 2020 Nov 1;105(11):3361–73. doi: 10.1210/clinem/dgaa513. PMID: 32770239.
- Palmerola, K. L., Vitez, S. F., Amrane, S., Fischer, C. P., & Forman, E. J. (2019). Minimizing mosaicism: assessing the impact of fertilization method on rate of mosaicism after next-generation sequencing (NGS) preimplantation genetic testing for aneuploidy (PGT-A). Journal of assisted reproduction and genetics, 36(1), 153–157.
- De la Jara-Díaz JF, Reyes-Muñoz E. Valor diagnóstico de la histerosalpingografía vs laparoscopia para evaluar el factor tubario en pacientes con infertilidad. Rev Med Reprod 2010;2(4):106-111.
- Chua SJ, Akande VA, Mol BW. Surgery for tubal infertility. Cochrane Database Syst Rev. 2017 Jan 23;1(1):CD006415. doi: 10.1002/14651858.CD006415.
-
Director General MásFértil Morelia. Médico Ginecoobstetra, Biología de la Reproducción. Tel: 443 324 6600
-
Médico Adscrito MásFértil Morelia. Tel: 4436987871
-
Médico Adscrito MásFértil Morelia, Ginecoobstetra (+2021).