Prevalencia de la Depresión Postparto en Hospitales de San Juan en 2024: Identificando factores obstétricos y psicosociales asociados
Autores:
Saldivar Daniela1; Failla, María Paula.; Vera, María Agustina2
Palabras clave: Depresión postparto; factores de riesgo; hospitales públicos; hospitales privados; salud mental materna.
Resumen
Objetivo
Identificar los factores de riesgo asociados a depresión postparto (DPP) en puérperas atendidas en hospitales públicos y privados de San Juan.
Material y Métodos
Estudio observacional, transversal y analítico (mayo–septiembre 2024). Se incluyeron 307 puérperas del Hospital Dr. Guillermo Rawson (público) y Sanatorio Argentino (privado). Se aplicó cuestionario sociodemográfico y Escala de Edimburgo (EPDS ≥10). Se excluyeron analfabetas y fallecimiento neonatal.
Resultados
Presentaron DPP 52/176 puérperas del sector público (29,5%) y 52/103 del privado (50,5%). En este último, la cesárea se asoció con un riesgo seis veces mayor (RR: 6,07; p<0,001). Además, las alteraciones del sueño (p<0,001) y las dificultades en la lactancia (p=0,001) mostraron asociación significativa. La edad materna no se vinculó con DPP. La actividad física fue protectora solo en el ámbito privado.
Conclusión
Se observó mayor prevalencia de DPP en el sector privado, vinculada a factores obstétricos y psicosociales, lo que exige estrategias diferenciadas de prevención e intervención.
Abstract
Objective: To identify risk factors associated with postpartum depression (PPD) in women attending public and private hospitals in San Juan. Material and methods: Observational, cross-sectional, analytical study (May–September 2024). A total of 307 postpartum women were included: Hospital Dr. Guillermo Rawson (public) and Sanatorio Argentino (private). Sociodemographic questionnaire and Edinburgh Postnatal Depression Scale (EPDS ≥10) were applied. Illiterate patients and neonatal deaths were excluded. Results: PPD was identified in 52/176 women from the public sector (29.5%) and 52/103 from the private sector (50.5%). In the latter, cesarean delivery increased the risk sixfold (RR: 6.07; p<0.001). Sleep disturbances (p<0.001) and breastfeeding difficulties (p=0.001) were also significantly associated. Maternal age showed no correlation. Physical activity was protective only in the private sector. Conclusion: A higher prevalence of PPD was found in the private sector, associated with obstetric and psychosocial factors, underscoring the need for tailored preventive and interventional strategies.
Introducción
La depresión postparto (DPP) constituye una de las complicaciones más frecuentes del puerperio. A nivel mundial afecta entre el 15% y el 20% de las mujeres, mientras que en Argentina alcanza una prevalencia del 29,88%. Se trata de un episodio depresivo no psicótico que puede comenzar en las primeras semanas tras el parto y prolongarse hasta 12 meses (1,2), con consecuencias negativas en la salud materna, el desarrollo infantil y el vínculo madre-hijo(1,2,4) .
A pesar de su relevancia clínica y social, en la provincia de San Juan no existían hasta ahora estudios que evaluaran la prevalencia y los factores asociados a DPP. El objetivo de este trabajo fue identificar los factores de riesgo vinculados al desarrollo de DPP en mujeres atendidas en instituciones públicas y privadas, explorando además variables sociodemográficas, estilo de vida, edad materna, vía de finalización del embarazo, dificultades en lactancia y sueño, así como la influencia de la Ley de Parto Respetado (8).
Material y Métodos
Se realizó un estudio observacional, transversal y analítico entre mayo y septiembre de 2024. La muestra incluyó 307 puérperas: 176 atendidas en el Hospital Dr. Guillermo Rawson (sector público) y 103 en el Sanatorio Argentino (sector privado), ambas instituciones de la provincia de San Juan. Criterios de inclusión: puérperas con parto ocurrido dentro de los últimos 12 meses, que otorgaron consentimiento informado. Criterios de exclusión: pacientes analfabetas o con fallecimiento neonatal. Instrumentos: se aplicó un cuestionario sociodemográfico previamente validado de carácter anónimo y autoadministrado y la Escala de Depresión Postparto de Edimburgo (EPDS) (3), considerando puntuaciones ≥10 como indicativas de DPP(3,7).Para el análisis estadístico se utilizó el software IBM SPSS Statistics versión 26.0. Se aplicaron pruebas de Chi-cuadrado, riesgo relativo, odds ratio y se elaboraron gráficos descriptivos. Además, se realizó un análisis de regresión logística multivariada para ajustar por posibles factores confundidores (como paridad, antecedentes depresivos y nivel educativo. Consideraciones éticas: el estudio contó con aprobación del comité de ética institucional y se resguardó la confidencialidad de los datos personales según Ley Nacional N.° 25.326.
Resultados
De las 307 puérperas evaluadas, 104 presentaron puntajes compatibles con DPP. La prevalencia fue de 29,5% (52/176) en el sector público y de 50,5% (52/103) en el privado, con un valor p en la prueba de Chi-cuadrado de 0.00056, lo que indica que existe una diferencia significativa en las proporciones de personas con y sin depresión entre los centros público y privado.
En el sector privado, la vía de finalización del embarazo por cesárea mostró una asociación significativa con DPP, con un riesgo seis veces mayor respecto del parto vaginal (RR: 6,07; p<0,001). Asimismo, las alteraciones del sueño (p<0,001) y las dificultades en la lactancia (p=0,001) se asociaron de manera significativa. La edad materna no mostró relación estadística con DPP. La práctica de actividad física se comportó como un factor protector únicamente en el sector privado.
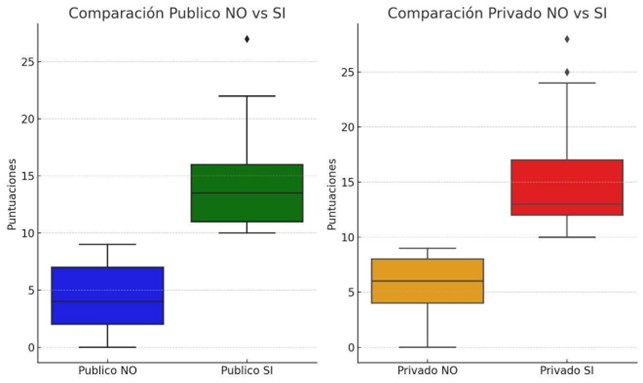
Gráfico 1 boxplots: Ambos gráficos ilustran claramente las diferencias significativas en las puntuaciones entre los grupos de personas con y sin depresión en cada centro.
|
Tabla 1. Factores de riesgo asociados a depresión postparto |
||||
|
Factor analizado |
Sector público |
Sector privado |
Medida de asociación (IC95%) |
Valor p |
|
Tipo de nacimiento (cesárea) |
RR 1.07 (0.65–1.75) OR 1.13 (0.60–2.12) |
RR 6.07 (3.1–11.8) OR 5.9 (2.8–12.3) |
RR, OR |
<0.001 |
|
Problemas de lactancia |
OR 1.1 (0.4–2.8) |
OR 3.2 (1.6–6.5) |
OR |
0.001 |
|
Alteraciones del sueño |
OR 1.4 (0.7–2.7) |
OR 4.5 (2.3–8.9) |
OR |
<0.001 |
|
Actividad física |
RR 0.95 (0.6–1.4) |
RR 3.54 (1.9–6.6) |
RR |
<0.001 |
|
Edad materna |
OR 1.0 (0.9–1.1) |
OR 1.0 (0.9–1.1) |
- |
>0.05 |
|
Estado civil/ apoyo social |
OR 1.3 (0.7–2.4) |
OR 1.4 (0.8–2.5) |
- |
>0.05 |
Discusión
Este estudio constituye la primera aproximación a la prevalencia y factores de riesgo de DPP en la provincia de San Juan. La prevalencia hallada en el sector privado fue superior a la registrada en el sector público, lo cual coincide con publicaciones nacionales que señalan variaciones según el ámbito de atención(5,6). Una posible explicación radica en una mayor sensibilización y detección de la salud mental en el sector privado, donde las pacientes y los equipos suelen otorgar mayor relevancia al bienestar emocional.
La cesárea emergió como un factor obstétrico determinante en la aparición de DPP, hallazgo concordante con estudios previos realizados en centros urbanos de Argentina (5,6). Las dificultades en la lactancia y las alteraciones del sueño también se confirmaron como factores de riesgo relevantes, reafirmando la necesidad de abordajes integrales en el puerperio(1,2,4). La edad materna no se asoció de manera significativa, en contraste con algunos reportes internacionales (2), mientras que la actividad física se mostró protectora en el ámbito privado, lo cual abre líneas de investigación futuras.
Las diferencias observadas entre sectores sugieren la necesidad de profundizar en aspectos sociales, culturales y organizacionales, así como en la aplicación efectiva de la Ley de Parto Respetado(8). Entre las limitaciones del estudio se reconocen el diseño transversal, que impide establecer causalidad, y la falta de seguimiento longitudinal, que podría afectar la estimación real de la frecuencia de DPP. No obstante, el empleo de un instrumento validado como la EPDS y la comparación entre dos ámbitos sanitarios fortalecen la validez de los resultados.
Finalmente, los hallazgos destacan la importancia de implementar estrategias de acompañamiento postparto, tales como espacios interdisciplinarios de apoyo y contención emocional, que favorezcan una detección temprana y el abordaje oportuno de la DPP.
Conclusiones
El estudio evidenció una mayor prevalencia de DPP en el sector privado de San Juan, asociada a factores de riesgo como el tipo de nacimiento (cesárea), los problemas de lactancia y las alteraciones del sueño. Destacamos la importancia de implementar estrategias diferenciadas entre ambos sectores, reforzando el screening universal en maternidades, capacitación de equipos, abordaje interdisciplinario, atención en consultorios de psicología y grupos de contención para puérperas. Asimismo, es esencial sectorizar las áreas con mayor prevalencia de DPP para guiar futuras políticas de salud.
Agradecimientos
En primer lugar agradecemos a la Dra. Saldivar Daniela, quien nos guió a lo largo del proyecto. Queremos también expresar nuestro agradecimiento al Dr. Martín Bruno, cuyo conocimiento y orientación fueron claves en la culminación de este trabajo. Al Dr. Lopez, Esteban y el Dr. Savastano, Carlos por guiarnos en la presentación de este trabajo. A las instituciones participantes y al equipo de salud de ambas maternidades por su colaboración en la recolección de datos. Por último, agradecemos también a la Universidad Católica de Cuyo, institución que ha sido un pilar en nuestra formación académica.
Declaración de Conflictos de Interés: Las autoras declaran no tener conflictos de interés.
Financiamiento: El estudio no recibió financiación externa.
Anexo 1 (3)
Escala de EDIMBURGO: https://www.nj.gov/health/fhs/maternalchild/documents/PPD-Edinburgh-Scale_sp.pdf
Bibliografía
- O’Hara MW, Wisner KL. Perinatal mental illness: definition, description and aetiology. Best Pract Res Clin Obstet Gynaecol. 2014;28(1):3-12.
- Gavin NI, Gaynes BN, Lohr KN, Meltzer-Brody S, Gartlehner G, Swinson T. Perinatal depression: a systematic review of prevalence and incidence. Obstet Gynecol. 2005;106(5 Pt 1):1071-83.
- Vivilaki VG, Dafermos V. The Edinburgh Postnatal Depression Scale: translation and validation for a Greek sample. BMC Public Health. 2009;9:329.
- Ministerio de Salud de la Nación Argentina. Guía de práctica clínica: atención del puerperio. Buenos Aires: MSAL; 2020.
- Sardá (Maternity Sardá). Estudio sobre depresión postparto en población argentina. Rev Argent Ginecol Obstet. 2018;85(3):145-52.
- Sociedad Argentina de Pediatría. Act Cafiero: Anexo [Internet]. 2024 [citado 2025 Nov 2]. Disponible en: https://www.sap.org.ar/docs/publicaciones/archivosarg/2024/10217_Act_Cafiero_Anexo.pdf
- Cox JL, Holden JM, Sagovsky R. Detection of postnatal depression: development of the 10-item Edinburgh Postnatal Depression Scale. Br J Psychiatry. 1987;150:782-6.
- República Argentina. Ley Nacional N.º 25.929. Derechos de padres e hijos durante el proceso de nacimiento (Parto Humanizado). Boletín Oficial. 2004 [citado 2025 Nov 2]. Disponible en: https://www.argentina.gob.ar/normativa/nacional/ley-25929-94014
-
Médica ginecoobstetra del Hospital Dr. Guillermo Rawson y del Sanatorio Argentino. Contacto: Esta dirección de correo electrónico está protegida contra spambots. Usted necesita tener Javascript activado para poder verla.
-
Médicas egresadas de la Universidad Católica de Cuyo de la provincia de San Juan. Contacto: Failla: Esta dirección de correo electrónico está protegida contra spambots. Usted necesita tener Javascript activado para poder verla. - Vera: Esta dirección de correo electrónico está protegida contra spambots. Usted necesita tener Javascript activado para poder verla.