Síndrome Premenstrual. Prevalencia y Formas de Presentación
Autores:
Montú Sofía, Jofre Matías (Tutor)
Resumen
ABSTRACT:
Introduction: Premenstrual Syndrome (PMS) is a combination of physical, psychological, cognitive and behavioral symptoms that affects a large proportion of the female population, having influence on their daily activities.
Objectives: To determine the prevalence of PMS and to identify the most prevalent symptoms, its severity and influence on daily life. A secondary objective is to evaluate patients’ knowledge about this pathology and to determine if it is discussed at the gynecologic visit.
Methods: Descriptive cross-sectional study. Anonymous closed-answer surveys of all patients between 16 and 50 years of age that consulted at gynecological office of a private institution (Sanatorio Allende).
Results: The prevalence of PMS was 38.4%. The main forms of presentation were: “Irritability/Mood changes” (73.2%); “Abdominal distension/Swollen belly” (65.7%); “Lower belly and low back pain” (64.6%); “Fatigue” (62.6%); “Breast tension/pain” (57.6%); “Headache” (53%); “Food cravings” (53%). A 31.3% of patients did not know or had never heard about PMS, the 73.3% had never consulted a professional about PMS, and the 79.8% of their gynecologists had never checked for the presence of PMS symptoms.
Conclusion: PMS proved to have a significant prevalence and influence on patients’ daily life. In most cases, medical approach isn’t optimal and there aren't standardized diagnostic tools.
Key words: Premenstrual Syndrome; survey; prevalence.
RESUMEN:
Introducción: El Síndrome Premenstrual (SPM) constituye un conjunto de síntomas y signos físicos, psicológicos, cognitivos y de comportamiento que afecta a gran parte de la población femenina, influyendo, según la severidad de los mismos, en su vida diaria.
Objetivos: Conocer la prevalencia de Síndrome Premenstrual e identificar formas más prevalentes, severidad y nivel de afectación en la vida diaria. Secundariamente, evaluar si hay un conocimiento de las pacientes sobre esta patología y determinar si es un tema abordado en la consulta ginecológica.
Materiales y métodos: Se realizó un estudio descriptivo de corte transversal, mediante encuestas anónimas con preguntas de respuesta cerrada, a todas las pacientes en edad reproductiva (16 a 50 años) que consultaron por la guardia de ginecología en una institución privada (Sanatorio Allende).
Resultados: La prevalencia de SPM fue del 38,4 %. Las principales formas de presentación fueron: “Irritabilidad emocional/Cambios de humor” (73,2 %); “Distensión abdominal/Abdomen hinchado” (65,7 %); “Dolor en vientre bajo y zona lumbar” (64,6 %); “Fatiga” (62,6 %); “Dolor/Tensión mamaria” (57,6 %); “Dolor de cabeza” (53 %); “Antojos alimenticios” (53 %). El 31,3 % de las pacientes no conocían y no habían escuchado nunca sobre el SPM, y a su vez un 73,3 % nunca consultaron con profesionales de la salud sobre este síndrome, y el 79,8 % de sus médicos de cabecera nunca habían indagado sobre la presencia de este.
Conclusión: El Síndrome Premenstrual resultó tener una prevalencia y una afectación significativa en la vida diaria de las pacientes. En la mayoría de los casos, el abordaje en la práctica médica diaria no sería óptimo, ante la falta de implementación de herramientas estandarizadas para su diagnóstico oportuno.
Palabras clave: Síndrome Premenstrual, encuesta, prevalencia.
INTRODUCCIÓN:
El Síndrome Premenstrual (SPM) constituye un conjunto de síntomas y signos físicos, psicológicos, cognitivos y del comportamiento que empiezan una o dos semanas antes del comienzo de la menstruación y desaparecen con esta 1, 2, 3, 5, 8.
Determinar la incidencia de este síndrome es difícil, ya que incluye un gran número de síntomas, que varían tanto entre las diferentes mujeres, como entre los diferentes ciclos 1. Se estima que de un 20 a un 40 % de las mujeres informan diferentes síntomas con distinta intensidad durante la fase lútea, de un 5 a un 8 % sufren SPM y entre el 1 y el 3 % cumplen los criterios de Síndrome Disfórico Premenstrual (SDP), siendo esta la forma de presentación más severa 1, 2, 5, 8.
Identificar estos síntomas es de gran importancia, ya que la severidad de los mismos puede interferir notoriamente en la calidad de vida de las pacientes, ya sea en el trabajo, incrementando el ausentismo laboral, o alterando las relaciones interpersonales. Su intensidad sintomatológica puede variar de forma leve a severa, como es el SDPM, y esta última puede acompañarse de ideación o intentos de suicidio 2, 5, 8.
Para definir su presencia como constituyentes del síndrome, los síntomas o signos deben cumplir ciertas características: que la intensidad sintomatológica se incremente en los días previos a la menstruación, siendo su pico máximo dos días previos al comienzo del periodo, y que se repitan en por lo menos dos ciclos consecutivos 1, 2, 3, 4, 5, 8. Numerosos calendarios, registros diarios, tablas y otras herramientas se han propuesto en distintas sociedades científicas y consensos internacionales para el diagnóstico, no encontrándose a la fecha una herramienta que haya sido validada mundialmente 3, 4, 5, 7, 8. Los calendarios o Registros Diarios Sobre la Sintomatología Problemática (DSRP) están formados por entre 15 y 30 síntomas considerados los más frecuentes, y cada paciente debe completarlos durante dos meses consecutivos, pero no existe una línea de corte o una puntuación para hacer un diagnóstico de SPM 1, 3, 4, 7, 8.
Por lo general, gran parte de las mujeres y de la comunidad, y algunos médicos, consideran que los síntomas premenstruales son irrelevantes. En muchas oportunidades estas subestimaciones, sumadas a los tiempos limitados para asistir a cada paciente en la consulta diaria, hacen que se pierda la posibilidad de su diagnóstico obviando estos síntomas en la anamnesis.
Si bien la literatura mundial es amplia y existen abundantes estudios realizados en otros países sobre SPM 1-17, en nuestro medio hasta lo que sabemos, no tenemos datos estadísticos fehacientes de dicho síndrome, y tampoco está estandarizada la utilización de tablas o registros diarios de síntomas para ofrecer a las pacientes. Por lo tanto, nos surge la necesidad de obtener datos de este síndrome en nuestra población.
OBJETIVO PRIMARIO
Determinar la prevalencia de SPM en pacientes que consultan por guardia ginecológica en una institución privada.
OBJETIVOS SECUNDARIOS
- Identificar sus formas de presentación más frecuentes y en qué medida interfiere en la calidad de vida de las pacientes.
- Evaluar si hay un conocimiento de las pacientes sobre esta patología.
- Determinar si es un tema abordado en la consulta ginecológica.
- Intentar determinar si el uso de anticonceptivos hormonales constituye un factor atenuante en la presentación de SPM.
MATERIALES Y MÉTODOS:
Se realizó un trabajo observacional, descriptivo, de corte transversal, donde se formularon encuestas anónimas, con preguntas de respuesta cerrada y se entregaron a mujeres de entre 16 y 50 años en consulta de guardia ginecológica del Sanatorio Allende, sede Nueva Córdoba (ANEXO 1). El periodo analizado fue de julio a septiembre de 2018. El trabajo realizado se encuentra aprobado por el Comité de Capacitación y Docencia del Sanatorio Allende.
Para caracterizar la población en estudio, el cuestionario detallaba datos sociodemográficos como: edad, nivel de educación completo y estado civil. Se definió el motivo de consulta como “guardia-urgencia ginecológica”, “control ginecológico” y “otras causas”.
Se comenzó preguntando si se tenía conocimiento sobre qué era el SPM (sí/no) y seguidamente se consultó si en la semana previa al comienzo de la menstruación, de sus últimos 3 ciclos menstruales, presentaba alguno de los síntomas relacionados con el SPM y en qué frecuencia. Para ello se incluyó un listado de los 21 síntomas, los más informados en la literatura 1, 3, 7, 8. Posteriormente, para definir si los síntomas cumplían con las condiciones para ser incluidos dentro del SPM, se consultó si los síntomas desaparecían con el inicio de la menstruación, y en caso de persistir, se solicitó indicar cuáles eran los más frecuentes. Para conocer la gravedad que le atribuía cada entrevistada, se preguntó el nivel de limitación de la vida diaria que dichos síntomas producen, comprendidos en un rango de “nada en absoluto” hasta “mucho o invalidante”, y en qué área de su vida encontraban las mayores limitaciones (trabajo/estudio; relaciones; o todos).
Se solicitó indicar si el SPM había sido alguna vez motivo de consulta con especialistas de la salud (médicos, psicólogos u otros), y si su médico de cabecera había indagado en alguna oportunidad sobre la presencia de estos síntomas.
Finalmente se preguntó si estaban utilizando algún método anticonceptivo al momento de la encuesta.
Con los datos recolectados, se tabuló toda la información en hojas de cálculo de Google, se cuantificaron los datos, y se realizó luego un análisis descriptivo de las características demográficas de la población, la presencia de síntomas y su orden de frecuencia, el grado de limitación que los mismos producen, y se evaluó la indagación clínica por parte de médicos de cabecera y el SPM como motivo de consulta por parte de las pacientes. Se subdividió a la población según la cantidad de síntomas que presentaba en rangos (0-4; 5-10; 11-16; 17-21), realizando un análisis de prevalencia, delimitando arbitrariamente como punto de corte para definir el SPM a pacientes que presentaran 5 o más síntomas y un grado de afectación de la vida diaria moderada o superior.
Para establecer si los métodos anticonceptivos constituyen un factor atenuante de SPM se subdividió a la población entre las que usaban métodos anticonceptivos (MAC) hormonales y las que no, y, aplicando un análisis bivariado en Infostat, se correlacionó con el grado de afectación; estas dos poblaciones fueron comparadas estadísticamente, con Chi-cuadrado Pearson.
RESULTADOS:
Se recolectó un total de 198 encuestas entregadas a pacientes que consultaron por guardia de ginecología. La media de edad de las encuestadas fue de 27 años, el 68,5 % representado por pacientes de entre 20 y 29 años. En cuanto al nivel de educación completo, el 1 % tenía nivel primario, el 29,8 % secundario y el 69,2 % terciario o universitario. El 51 % eran solteras, el 37,4 % estaban en pareja y el 11,6 % estaban casadas. (Tabla I).
El 68,7 % de las entrevistadas tenían conocimiento sobre SPM, mientras que un 31,3 % nunca habían escuchado hablar de este síndrome (Gráfico I).
Del listado de 21 síntomas más frecuentes en SPM, las pacientes informaron presentar en orden de frecuencia decreciente los siguientes síntomas: “Irritabilidad emocional/Cambios de humor” (73,2 %); “Distensión abdominal/Abdomen hinchado” (65,7 %); “Dolor en vientre bajo y zona lumbar” (64,6 %); “Fatiga” (62,6 %); “Dolor/Tensión mamaria” (57,6 %); “Dolor de cabeza” (53 %); “Antojos alimenticios” (53 %); “Llanto/Depresión” (39,9 %); “Ansiedad e inquietud” (38,4 %); “Retención de líquido” (37,9 %); “Disminución del rendimiento en actividades” (37,4 %); “Dolores musculares, articulares y corporales” (35,9 %); “Aumento del deseo sexual” (33,3 %); “ Olvidos/Dificultad para concentrarse” (24,2 %); “Evasión de reuniones sociales por los síntomas” (24,2 %); “Insomnio” (23,7 %); “Alteraciones en la piel” (21,7 %); “Emoción/Explosiones de energía/Hiperactividad” (18,2 %); “Dolor de pecho/Palpitaciones/Sensación de falta de aire” (14,6 %); “Sofocos/Calores/Tufaradas” (14,1 %); “Mareos/Desmayos” (11,1 %) (Gráfico II).
En el 70,4 % de los casos, los síntomas desaparecen con el inicio de la menstruación, y en el 29,6 % restante persisten el dolor abdominal y la hinchazón, las cefaleas, los antojos alimenticios y la tensión mamaria.
Según la medida en que las pacientes vieron limitadas sus actividades diarias, el 39,4 % indicó “Poco o mínimamente”, el 27,8 % “Algo o moderadamente”, el 22,2 % “Nada en absoluto”, el 8,6 % “Bastante o significativamente”, y el 2% “Mucho o invalidante (reposo)” (Gráfico IV). Entre las pacientes que manifestaron algún grado de limitación, el 44,6 % indicaron que el SPM afectaba el trabajo o los estudios, el 17,5 % las relaciones de pareja, el 11,3 % otras relaciones interpersonales, y el 26,6 % todas las anteriores. (Gráfico V).
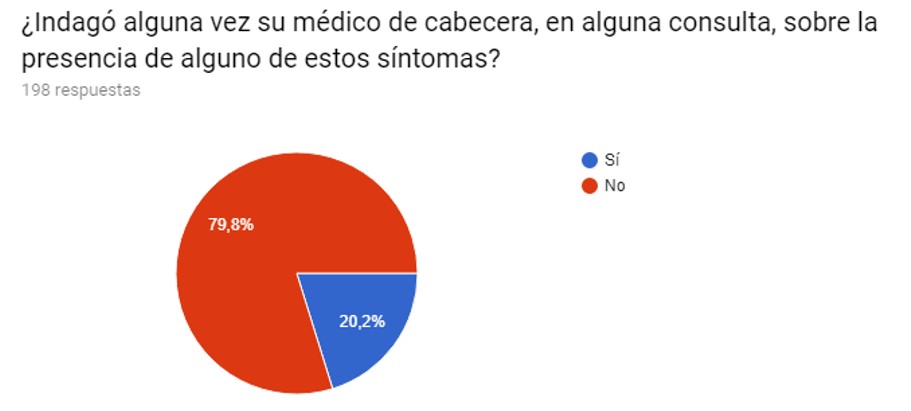
El 73,3 % de las pacientes nunca consultaron por estos síntomas. El 79,8 % contestaron que tampoco sus médicos habían indagado por la presencia de los mismos. (Gráficos VII y VIII).
Del total de las pacientes, el 48,9 % utilizaba métodos anticonceptivos (MAC) hormonales y el restante 51,01 %, no hormonales. No se encontró diferencia estadísticamente significativa en la severidad o intensidad de la presentación de acuerdo al grado de afectación de la vida diaria entre los dos grupos (P<0,56) (Tabla II).
Finalmente, subdividiendo la población según la cantidad de síntomas, el 75,5 % presentaban entre 5 y 21 síntomas del listado. El 38,4 % de la población manifestó un grado de afectación de la vida diaria moderada o superior. Sumando estas dos variables (síntomas y afectación diaria) para definir el diagnóstico de SPM como presencia de más de 4 síntomas y limitación de la vida diaria moderada o superior, hallamos una prevalencia de SPM en nuestra población del 38,4 %.
DISCUSIÓN:
La prevalencia de SPM hallada en nuestro trabajo es del 38,4 % de la población. En la bibliografía se informa una prevalencia promedio del 58 % con un rango de 20-80 % 1, 2, 3, 4, 7, 8. Estas diferencias oscilatorias se deben, primeramente, a las características propias del síndrome, que incluye un número elevado de síntomas y signos, de variada intensidad, sumado a que no existe un consenso en los criterios de diagnóstico para SPM y que los métodos de estudio son diferentes en todos los casos. Se utilizan tablas y formularios que son completados de diferentes maneras. En algunos casos las pacientes deben completar tablas en días específicos del mes, durante 2 ciclos consecutivos para tener mayor precisión, ya que una misma paciente puede referir distintos síntomas cada mes 2, 3, 4, 5, 7, 8. En nuestra medición se apeló a la memoria de las pacientes en una sola recolección de datos, pudiendo ser esta metodología menos efectiva en comparación con los diseños de cohortescon seguimiento de las pacientes en 2 ciclos 2, 8.
La severidad de la presentación de SPM en nuestro trabajo fue medida por la cantidad de síntomas y el nivel de limitación en las actividades diarias que informaron las pacientes, observándose que el 98,1 % presentó algún síntoma, el 75,2 % presentó 5 o más síntomas, y el 38,4 % presentó limitación en su actividad diaria de forma moderada a invalidante. En otros trabajos las tablas incluyen escalas con puntuación de la severidad de cada síntoma, y en algunos se comparaba la intensidad en las diferentes fases del ciclo menstrual mostrando aumento de la severidad en la fase premenstrual 2,8. Como los parámetros de calificación son diferentes, no se puede establecer una comparación cierta entre nuestros resultados y los obtenidos en otros estudios.
Los síntomas hallados más frecuentemente fueron “Irritabilidad emocional/Cambios de humor” (73,2 %); “Distensión abdominal/Abdomen hinchado” (65,7 %); “Dolor en vientre bajo y zona lumbar” (64,6 %); “Fatiga” (62,6 %); “Dolor/Tensión mamaria” (57,6 %); “Dolor de cabeza” (53 %); “Antojos alimenticios” (53 %), coincidiendo con la bibliografía (3). Un hallazgo de esta encuesta es que el 30 % de las mujeres refieren persistencia de algunos de los síntomas, siendo el más frecuente el dolor abdominal y el dolor en el vientre bajo y la zona lumbar, lo cual nos lleva a preguntarnos si podría existir relación entre SPM y endometriosis.
De acuerdo a la severidad de los síntomas evaluada según el nivel de limitación de la vida diaria, no hubo diferencias significativas entre las pacientes que utilizan métodos anticonceptivos hormonales (anticonceptivos orales en todos los casos) y aquellas que utilizan métodos anticonceptivos no hormonales. Por el contrario, en el estudio de Yonkers y col. 10 se encontró una mejoría sintomática luego de iniciar un tratamiento con anticonceptivos orales (ACO) de mínima dosis (drospirenona 3 mg/etinilestradiol 20 mcg). Esta diferencia podría deberse a que en el mencionado estudio se realizó un seguimiento de las pacientes, primero sin tratamiento y luego durante el tratamiento en meses consecutivos, refiriendo las pacientes una mejoría de su sintomatología, mientras que nuestra población fue consultada basándose en su memoria y sin especificar qué anticonceptivo hormonal estaba utilizando (tipo de estrógeno-progestágeno, dosis y esquema). La hipótesis de que las pacientes que utilizaban anticonceptivos hormonales debían presentar menos síntomas comparadas con las que no lo hacían no se pudo corroborar en esta investigación.
Uno de los objetivos planteados en el presente trabajo fue conocer si las pacientes que presentan SPM consultan por sus síntomas con profesionales de la salud, y si los profesionales de la salud indagan sobre los mismos en la consulta rutinariamente. En ambos casos encontramos respuestas negativas mayoritarias. En otros estudios esta problemática no fue planteada, sino que el objetivo central fue la búsqueda de herramientas prácticas para uso diario en la pesquisa de SPM 2,8. Esto podría deberse a que una parte de las pacientes consideran que la presencia de estos síntomas son normales. Esto, sumado a que los tiempos son limitados en la consulta y al alto volumen de pacientes asistidos, conlleva a una subestimación de los síntomas y signos del SPM por parte de los médicos, y resulta en anamnesis dirigidas deficientes o incompletas, lo cual retrasa su diagnóstico. Debido a la prevalencia de esta afectación, se debería crear una tabla o cuestionario de diagnóstico de SPM y SDPM para la detección y tratamiento oportuno de los mismos.
La principal limitación que encontramos para la realización del presente estudio fue que, en muchos casos, la encuesta no se completaba en su totalidad, no por mal diseño o falta de comprensión por parte de las pacientes, si no por los acotados tiempos que se manejan en una guardia ginecológica en una institución privada. Para ello, una tabla o un formulario estandarizado entregado por los médicos de cabecera en consultas programadas podrían mejorar los resultados al momento de completar la encuesta y lograr datos más precisos.
Finalmente, al igual que ocurre en otras patologías, como la endometriosis y la incontinencia de orina, y haciendo un paralelismo, podríamos cuestionarnos si el Síndrome Premenstrual es más prevalente de lo que pensamos y si la falta de tiempo para realizar anamnesis dirigidas y la inexistencia de herramientas estandarizadas en nuestro medio para su diagnóstico nos llevan a subestimar esta afectación.
CONCLUSIÓN:
La prevalencia de SPM, definido como la presencia de más de 4 síntomas y la limitación de las actividades de la vida diaria de forma moderada a invalidante, fue del 38,4 %. Las formas de presentación más frecuentes fueron: “Irritabilidad emocional/Cambios de humor”, “Distensión abdominal/Abdomen hinchado”, “Dolor en vientre bajo y zona lumbar”, “Fatiga”, “Dolor/Tensión mamaria”, “Dolor de cabeza, “Antojos alimenticios”.
El 31,3 % de las pacientes no conocían y no habían escuchado nunca sobre el SPM, y a su vez un 73,3 % nunca consultaron con profesionales de la salud sobre este síndrome, así como también el 79,8 % de sus médicos de cabecera nunca habían indagado sobre la presencia de este.
BIBLIOGRAFÍA:
- York R.; Freeman E., Characteristics of Premenstrual Syndrome, Center of Nursing Research, University of Pennsylvannia, Philadelphia, Obstet Gynecol. Abril de 1989; 73(4):601-5.
- Jhonson S., Premenstrual Syndrome, Premenstrual Dysphoric Disorder and Beyond: a clinical primer for practitioners, American College of Obstetricians and Gynecologists, Lippincott Williams & Wilkins, vol 105 Nº4, 2004.
- Chavarría Solís J.; Diagnóstico y Tratamiento del Síndrome Premenstrual; Revista Médica de Costa Rica y Centroamérica LXX (608) 709 - 715, 2013.
- Moss R., The Development of a Menstrual Distress Questionnaire, Psychosom Med. Noviembre-diciembre de 1968;30(6):853-67.
- Niedlich G.; Síndrome de Tensión Premenstrual; Ateneo IDIM, septiembre de 2013.
- Moss R., Typology of menstrual cycle symptoms, Am J Obstet Gynecol. 103:390, 1969.
- Mortola J.F., GIRTON L., Diagnosis of Premenstrual Syndrome by a Simple, Prospective and Reliable Instrument: The Calendar of Premenstrual Experiences, American College of Obstetricians and Gynecologists.
- Petra Stute, Christine Bodmer, Ulrike Ehlert, Roger Eltbogen, Ankica Ging, Isabelle Streuli & Michael von Wolff (2017) Interdisciplinary consensus on management of premenstrual disorders in Switzerland, Gynecological Endocrinology, 33:5, 342-348, DOI: 10.1080/09513590.2017.1284788.
- Anim-Nyame N, Domoney C, Panay N, Jones J, Alaghband- Zadeh J, Studd J.W.W. Plasma leptin concentrations are increased in woman with premenstrual syndrome. Human Reproduction. 2000; vol 15; no 11: 2329-2332
- Yonkers K, Brown C, Pearlstein TB, Foegh M, Sampson-Landers C, Rapkin A., Efficacy of a new low-dose oral contraceptive with drospirenone in premenstrual dysphoric disorder, Obstet Gynecol. Septiembre de 2005;106(3):492-501.
- Bagnati E, López Kaufman C. Síndrome de tensión premenstrual. En: Diagnóstico y Terapéutica en endocrinología ginecológica y reproductiva. Sociedad Argentina de Endocrinología Ginecológica y Reproductiva. Ascune , 2004 , pp301-314
- Bertone-Johnson Elizabeth R, Cigarette Smoking and the Development of Premenstrual Syndrome. Am J Epidemiol 2008;168: 938–945
- Clarissa Waldige Mendes Nogueira. Prevalencia de síntomas del síndrome premenstrual. Revista Brasileira de Ginecología e Obstetricia. 2000; volumen 22; número 6: 347-351
- Subhash C. Bhatia, M.D. Diagnosis and Treatment of Premenstrual Dysphoric Disorder. American Family Physician: Octubre de 2002, Volumen 66, número 7: 1239-1247
- Wyatt K, Dimmock PW, O’Brien PMS. Inhibidores selectivos de la recaptación de serotonina para el síndrome premenstrual (Revisión Cochrane traducida). En: La biblioteca Cochrane Plus, número 4; 2005. Oxford, Update Software Ltd. (Traducida de The Cochrane Library, 2005 Issue 4. Chichester, UK: John Wiley & Sons, Ltd.)
- medlineplus.gov/premenstrualsyndrome.html
- www.mayoclinic.org/es-es/diseases-conditions/premenstrual-syndrome/symptoms-causes/syc-20376780
*Médica Residente del Servicio de Ginecología y Obstetricia, Sanatorio Allende, Córdoba, Argentina
Correspondencia: Sofía Montú, Sanatorio Allende, Hipólito Irigoyen 384, Nueva Córdoba (5000) Córdoba, Argentina. Celular: 03492563257. E-mail: Esta dirección de correo electrónico está protegida contra spambots. Usted necesita tener Javascript activado para poder verla.
**Médico Cirujano y Especialista en Tocoginecología. Docente del Fellow Cirugía Ginecológica mínimamente invasiva. Sanatorio Allende
Médico del Staff del Servicio de Ginecología y Obstetricia, Sanatorio Allende. Independencia 757, 2.o piso, Nueva Córdoba, Córdoba, Argentina. Contacto: 351-3239721 E-mail: Esta dirección de correo electrónico está protegida contra spambots. Usted necesita tener Javascript activado para poder verla.
Los autores declaran no tener intereses comerciales o financieros en ninguno de los productos, materiales o compañías que se describen en este artículo.
Anexo I
Anexo II
Tablas y Gráficos
Tabla I. Características sociodemográficas de la población
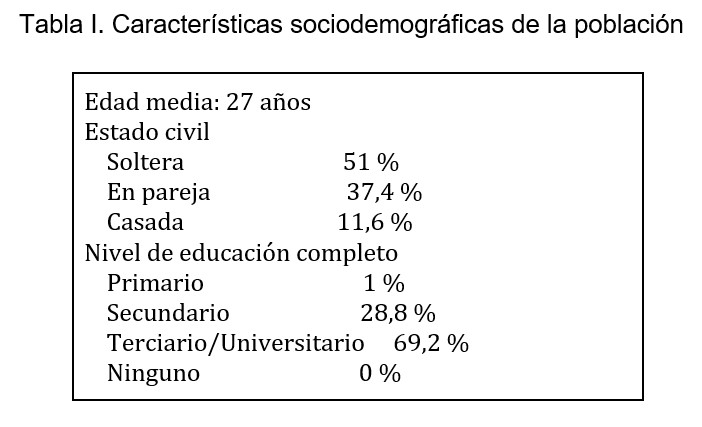
Gráfico I. Conocimiento sobre SPM
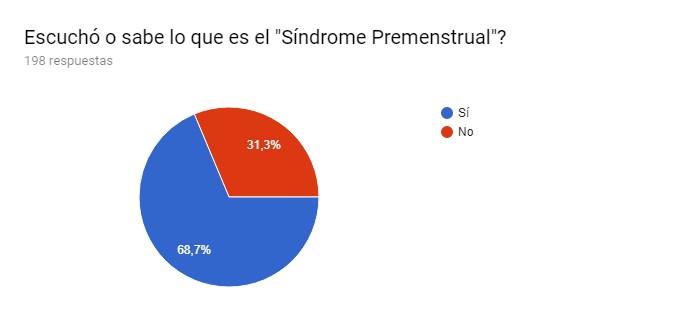
Gráfico II. Formas de presentación expresadas en número y porcentaje de pacientes que presentaron cada síntoma
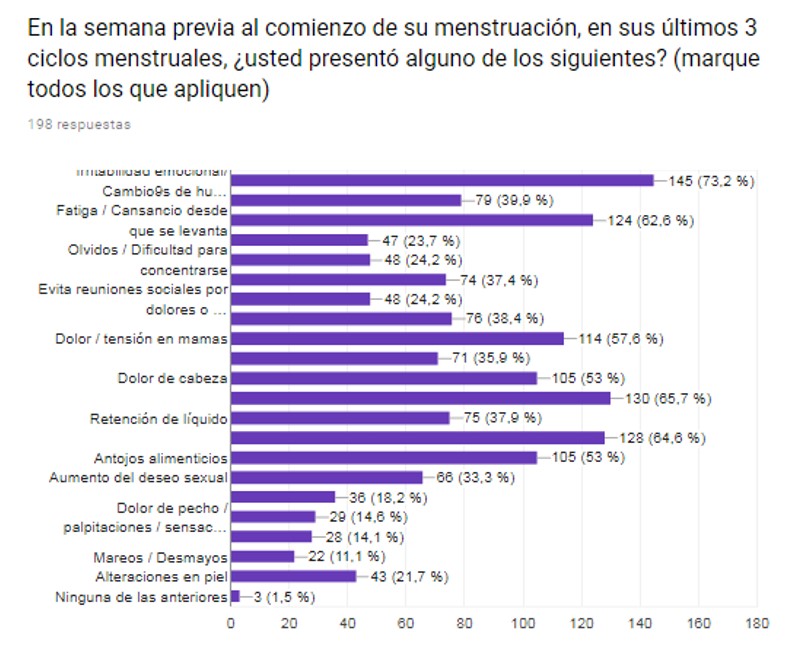
Gráfico III. Cantidad de síntomas presentados por paciente en rangos
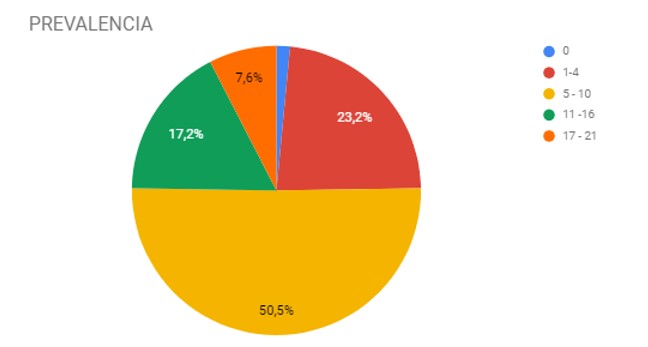
Gráfico IV. Nivel de limitación de las actividades diarias
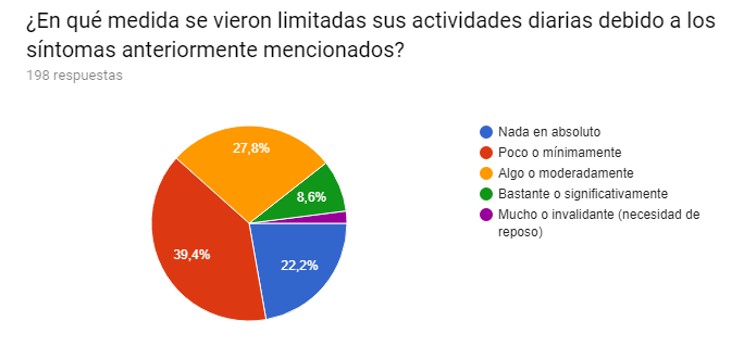
Gráfico V. Ámbito mayormente afectado por SPM
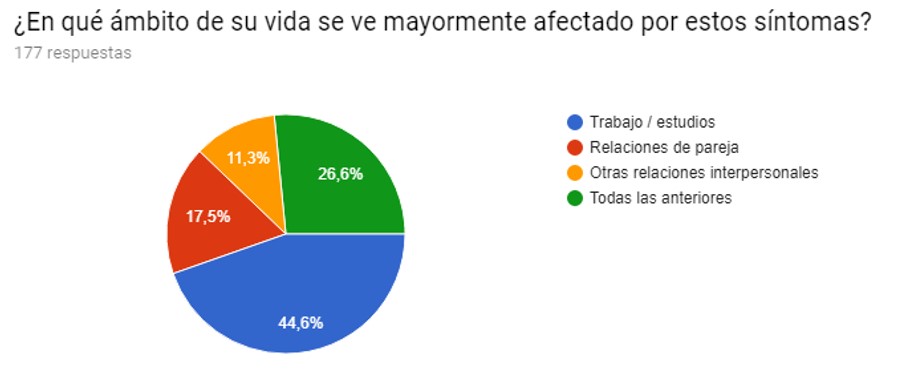
Gráfico VI. MAC utilizados
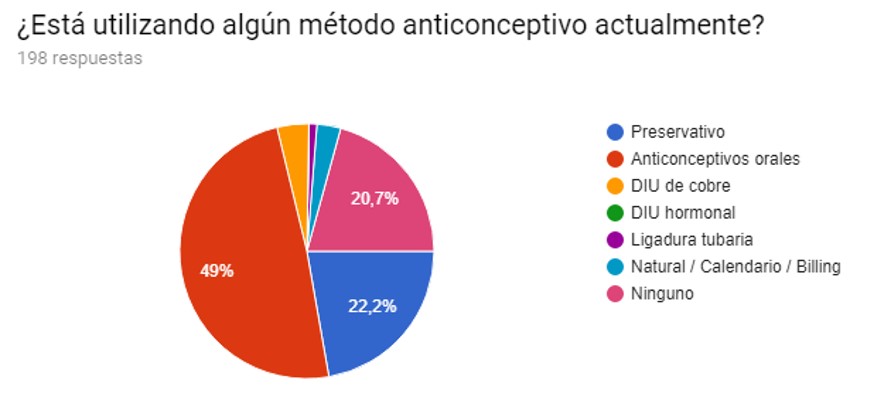
Tabla II. Relación entre el grado de afectación de las actividades diarias y los MAC hormonales y no hormonales
Gráfico VII. Consultas a profesionales médicos por SPM
Gráfico VIII. Indagación médica sobre SPM