Asesoramiento Genético Preconcepcional como oportunidad de detección de Factores de Riesgo No Genético para Anomalías Congénitas
Autores:
Armentano Viviana1, Royo Ada María2 Ojeda Leticia Irma1-2
Condensación
La presente comunicación muestra el valor del asesoramiento genético preconcepcional como herramienta en la detección de factores de riesgo no genético para anomalías congénitas.
Palabras clave
Asesoramiento preconcepcional, riesgo, anomalías congénitas
Resumen
Objetivos: Caracterizar la población de personas con capacidad de gestar en edad reproductiva, que asistieron a consulta genética preconcepcional en instituciones de alta complejidad del sector público de la provincia de Mendoza, entre el 1/1/2024 y el 31/12/2024. Determinar los factores de riesgo prevalentes para defectos congénitos surgidos de dichas consultas, en el período señalado
Diseño: Estudio retrospectivo basado en la revisión de historias clínicas de la consulta de genética y asesoramiento preconcepcional durante el año 2024. Se incluyeron 124 mujeres con deseo gestacional, que consultaron por infertilidad, abortos espontáneos, antecedentes de muerte fetal o hijos con malformaciones.
Resultados: Las pacientes estudiadas presentaron múltiples factores de riesgo no genético para anomalías congénitas, siendo prevalentes la obesidad (57.94%), el consumo de tóxicos como alcohol (33.06%), tabaco (25.80%) y cannabis (2,4%), el déficit de micronutrientes como las Vitaminas D (43.83%) y B12 (32%). No se observó déficit de ácido fólico en la muestra estudiada.
Abstract
Objectives: To characterize the population of women of reproductive age attending preconception consultations at a public hospital in Argentina, aiming to identify relevant risk factors for the prevention of congenital anomalies. To identify the prevalent risk factors for congenital defects arising from those consultations during the specified period.
Design: Retrospective study based on medical record review from the genetic preconception counseling clinic during 2024. The sample included 124 women with gestational intent who sought consultation due to infertility, spontaneous miscarriage, history of fetal death, or children with congenital malformations.
Results: The patients exhibited multiple non-genetic risk factors for congenital anomalies. The most prevalent were obesity (57.94%), exposure to toxic substances such as alcohol (33.06%), tobacco (25.80%) and cannabis (2,4%), and micronutrient deficiencies, particularly Vitamin D (43.83%) and Vitamin B12 (32%). No folic acid deficiency was observed in the sample studied.
Introducción
Las anomalías congénitas son un conjunto heterogéneo de alteraciones que incluyen defectos tanto estructurales como funcionales y que pueden encontrarse de manera aislada o asociada constituyendo síndromes. Asimismo, sus manifestaciones clínicas pueden ser observables desde el nacimiento o más tardíamente, como en el caso, por ejemplo, de algunas amenorreas primarias.
Según el reporte 2024 de la Red Nacional de Anomalías Congénitas (RENAC), en nuestro país tres de cada diez niños nacen con alguna anomalía congénita y hasta el 10% de los niños presentan manifestaciones clínicas de las mismas antes de los 6 años. Además, son la segunda causa de mortalidad infantil después de la prematurez. (1)
Las anomalías congénitas son entidades cuya patogenia se encuentra frecuentemente asociada a factores de riesgo que pueden actuar tanto en las etapas pre como intraconcepcional, muchos de los cuales pueden ser modificables(2). Aunque existen numerosos factores ambientales y condiciones clínicas maternas que aumentan la probabilidad de que ocurran estas alteraciones, el asesoramiento genético preconcepcional suele ser el único requerido en pacientes que tienen antecedente de infertilidad o un resultado perinatal adverso.
Por tal motivo, nos preguntamos cuáles son los factores de riesgo para anomalías congénitas que surgen de la evaluación preconcepcional realizada en el consultorio de genética a quienes son derivadas al mismo por el antecedente de infertilidad, patología congénita o muerte fetal.
Objetivos
Caracterizar la población de personas con capacidad de gestar en edad reproductiva, que asistieron a consulta genética preconcepcional en instituciones de alta complejidad pertenecientes al sector público de la provincia de Mendoza, entre el 1/1/2024 y el 31/12/2024.
Determinar los factores de riesgo prevalentes para defectos congénitos surgidos de dichas consultas, en el período señalado
Metodología
Diseño, población y muestra: estudio descriptivo, retrospectivo, de corte transversal basado en la revisión de historias clínicas de 124 pacientes con deseo de gestar e historia de infertilidad o resultado perinatal adverso (mortalidad fetal, defectos congénitos) que concurrieron a consulta de asesoramiento genético preconcepcional en instituciones de alta complejidad del sector público durante el año 2024.
Variables estudiadas: el criterio de selección de las variables estudiadas se basó en la fuerza de asociación de las mismas con los defectos congénitos prevalentes en la población estudiada. En la tabla I se detalla la metodología de estudio de las mismas y los indicadores considerados para su evaluación.
TABLA I: OPERACIONALIZACIÓN DE LAS VARIABLES ESTUDIADAS
|
Variable |
Método de estudio |
Indicador |
|
Edad materna |
Fecha de nacimiento |
Años |
|
Georreferencia |
Domicilio |
Zona urbana o rural |
|
Estado nutricional |
IMC |
Menor de 19: desnutrición Mayor de 30: obesidad |
|
Tabaco |
Anamnesis |
Mayor de 0 en los 3 meses anteriores al embarazo o durante el mismo |
|
Alcohol |
Anamnesis |
Mayor de 0 en los 3 meses anteriores al embarazo o durante el mismo |
|
Drogas de abuso |
Anamnesis |
Mayor de 0 en los 3 meses anteriores al embarazo o durante el mismo |
|
Déficit de ácido fólico |
ELISA (sangre venosa) |
Menor de 2.7 ng/mL |
|
Déficit de vitamina B12 |
Electroquimioluminiscencia (sangre venosa) |
Menor de 300ng/ml*. |
|
Déficit de vitamina D |
Electroquimioluminiscencia (sangre venosa) |
Menor de 20 ng/mL |
|
Déficit de hierro |
Sideremia espectrofotometría colorimétrica (sangre venosa) |
Menor de 50 µg/dl
|
|
Exposición a virus de rubeola |
Serología (ELISA) |
Mayor o igual a 10 IU/mL |
* Nota: valor de referencia con el objetivo de prevenir defectos del cierre del tubo neural ( 3 )
Criterios de inclusión: pacientes que concurrieron en forma espontánea o derivadas a consulta genética preconcepcional por presentar historia de infertilidad o resultado perinatal adverso no asociado a causas obstétricas directas.
Criterios de exclusión: pacientes con resultado perinatal adverso asociado a patología obstétrica, historias clínicas incompletas para analizar.
Recolección de datos: los datos fueron obtenidos de las historias clínicas de las pacientes, previo consentimiento informado de las mismas.
Registro de datos: los datos fueron registrados en planilla Excel
Análisis de los datos: se realizó a través de métodos de estadística descriptiva
Resultados
La edad promedio del grupo de pacientes estudiadas fue de 31 años (+/-16) y se observó que el 100% de las mismas habitan en zona urbana o urbano-marginal, dentro de los límites del Gran Mendoza.
Los motivos de derivación para consulta genética preconcepcional se presentan en la Tabla II.
TABLA II - MOTIVOS DE DERIVACIÓN PARA CONSULTA PRECONCEPCIONAL EN LAS PACIENTES ESTUDIADAS
|
Motivo de consulta preconcepcional |
n |
% * |
|
Infertilidad primaria |
81 |
65.3 |
|
-Baja reserva ovárica |
7 |
5.6 |
|
Infertilidad secundaria |
32 |
25.8 |
|
-Abortos o embarazos ectópicos previos |
13 |
10.5 |
|
-Obstrucción tubaria |
1 |
0.8 |
|
-Pacientes con al menos un hijo RN vivo y sano |
18 |
14.5 |
|
Enfermedad autoinmune |
1 |
0.8 |
|
Pareja igualitaria (gametas donadas) |
1 |
0.8 |
|
Pareja con fibrosis quística |
1 |
0.8 |
|
Nacimiento pretérmino previo |
3 |
2.4 |
|
-Hidrops fetal previo |
1 |
0.8 |
|
Nacimiento previo con feto polimalformado |
1 |
0.8 |
|
Nacimiento previo con hernia diafragmática |
1 |
0.8 |
|
Embarazo de término previo con muerte perinatal por anomalías congénitas |
2 |
1.6 |
|
Embarazo de término con muerte perinatal de causa inexplicada |
1 |
0.8 |
|
Total |
124 |
100 |
*Todos los porcentajes fueron calculados sobre el total de la muestra
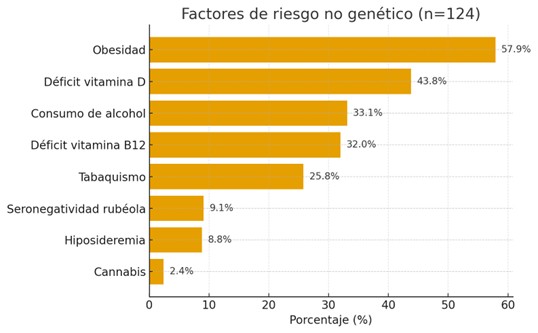
El gráfico I muestra los factores de riesgo asociados a los resultados adversos por los cuales las pacientes del grupo estudiado realizaron consulta genética preconcepcional. Se observó que la población estudiada presentaba una alta prevalencia de factores de riesgo no genéticos tales como obesidad (57,94%), tabaquismo (25,80%), consumo de alcohol (33,06%), déficit de vitamina B12 (32%), hiposideremia (8.8%), déficit de vitamina D (43.83%), seronegatividad para rubeola (9.09%) y consumo de cannabis (2,4%).
GRÁFICO I: FACTORES DE RIESGO NO GENÉTICO EN PACIENTES CON HISTORIA DE RESULTADOS OBSTÉTRICOS ADVERSOS QUE CONCURRIERON A CONSULTA GENÉTICA PRECONCEPCIONAL
Discusión
El contexto epidemiológico argentino refleja importantes debilidades en la planificación reproductiva y el acceso temprano a los controles. De acuerdo con el Sistema Informático Perinatal para la Gestión (SIP-G), el 63,6% de los embarazos no son planificados y solo el 40,7% de las mujeres accede a su primer control prenatal antes de la semana 13 de gestación (4). Esta situación está lejos de ser una problemática local, ya que se repite en todo el mundo, aún en países con alto nivel de ingresos(5).
La etapa periconcepcional es crítica para la embriogénesis, y las intervenciones deben iniciarse antes o en las primeras semanas de gestación para ser efectivas. Está ampliamente demostrado que la deficiencia de ácido fólico y vitamina B12 se asocia con un aumento significativo del riesgo de defectos de cierre del tubo neural (6-8). Aunque existe aún controversia acerca de la tasa de prevención de defectos de cierre del tubo neural que puede prevenirse con una suplementación adecuada de ácido fólico, el consenso general oscila entre el 50 y 60% (9)
Si bien el 79,4% de las mujeres recibe suplementación con hierro y folato, estas cifras deben analizarse críticamente a la luz de la baja planificación del embarazo y el inicio tardío del control prenatal, lo que sugiere que una proporción significativa de embarazos no se beneficiaría de la prevención primaria oportuna (4-7), aún cuando en nuestro país existe legislación gracias a la cual las harinas se encuentran fortificadas con ácido fólico (10). Sin embargo, en nuestro estudio observamos que ninguna de las pacientes con historia de anomalías congénitas que concurrieron a consulta preconcepcional presentaban déficit de ácido fólico sérico, constatable por las técnicas disponibles en nuestro país. Cabe señalar que si bien el estándar de oro diagnóstico para detectar el estado nutricional a largo plazo de folatos sería el dosaje el ácido fólico intraeritrocitario (11), dicha técnica no se encuentra disponible en nuestro medio.
En cuanto al déficit de hierro, existen estudios que muestran que el 96% de las mujeres en edad reproductiva tienen una ingesta diaria de hierro por debajo de los niveles recomendados durante el embarazo (12), y que en países de bajos y medianos recursos este déficit persiste aún cuando mejoran las tasas de desnutrición en la edad reproductiva (13). Se ha demostrado que afecta el desarrollo y función placentaria, así como la impronta genética y la programación fetal epigenética, condicionando la salud del producto de la concepción a corto y largo plazo. (14,15). También se ha relacionado con anomalías cardiovasculares fetales (16,17). El déficit de hierro es uno de los factores de riesgo que se observaron en las pacientes de nuestro estudio.
Asimismo, en coincidencia con diversos estudios que han vinculado la deficiencia materna de vitamina D con alteraciones en el neurodesarrollo, fisuras orofaciales y otros defectos estructurales (18-20), hemos detectado en nuestro estudio este déficit como un factor de riesgo asociado a la historia de resultados feto neonatales adversos en nuestras pacientes.
Dentro de las alteraciones nutricionales, la obesidad merece una consideración especial, ya que, en coincidencia con numerosas publicaciones que la asocian como factor de riesgo independiente a oligo y anovulación (21), subfertilidad, aborto recurrente (22-24) y diversas anomalías congénitas (defectos de cierre del tubo neural, cardiopatías, paladar hendido, atresia anorrectal, hidrocefalia, onfalocele y acortamiento de extremidades) (25-27), ha resultado el factor de riesgo prevalente en el grupo de pacientes que estudiamos. Además, cabe señalar que la obesidad aumenta el riesgo de déficit de vitamina D por secuestro de la misma a nivel del tejido adiposo, por lo que el efecto deletéreo se potencia (28).
Con referencia al consumo de sustancias tóxicas, encontramos en nuestro estudio que tanto el consumo de alcohol como el de tabaco resultaron factores de riesgo prevalentes en el grupo de pacientes estudiadas. Estos hallazgos coinciden con la bibliografía que, además de describir al síndrome de alcohol fetal demuestra la asociación entre este tóxico y otros efectos como aborto, restricción de crecimiento fetal, muerte fetal intrauterina y parto pretérmino (29-32). Asimismo, existe evidencia que demuestra los mismos efectos adversos para el consumo de tabaco, a los que se agrega el desprendimiento de placenta normoinserta (33-37).
Un aspecto que merece especial atención es el consumo de cannabis, ya que en nuestro país existe un marco legal mixto que puede generar confusiones. La Ley 27.350 (38) autoriza el uso medicinal del cannabis a través del programa REPROCANN, y la Ley 27.669 (39) regula su producción con fines medicinales e industriales mediante la agencia ARICCAME. Sin embargo, el uso recreativo del cannabis con contenido psicoactivo sigue siendo ilegal, y la Ley 23.737 solo despenaliza la tenencia para consumo personal, no así el cultivo (40).
En nuestra población, el 2,4% de las pacientes reportó consumo de cannabis. Aunque la evidencia aún presenta controversias y heterogeneidad metodológica, un metaanálisis acumulativo reciente mostró que la exposición prenatal al cannabis podría aumentar el riesgo de anomalías congénitas, incluyendo defectos del sistema gastrointestinal, nervioso central, cardiovascular, genitourinario y fisuras orales (41).
Finalmente, cabe destacar que, en un país en el que la vacunación contra rubeola es obligatoria, el 9% de las pacientes estudiadas son seronegativas para rubeola, lo cual permitió a través de la consulta preconcepcional detectar un factor de riesgo evitable a través de una intervención sencilla y accesible (42).
Conclusiones
El asesoramiento genético preconcepcional en nuestra sección resultó una oportunidad clave para la detección y corrección de factores de riesgo ambientales, previo a la planificación del embarazo.
La asesoría preconcepcional para prevención de resultados adversos tanto maternos como perinatales debería ser una prioridad en salud pública. En el caso particular de las anomalías congénitas, una proporción significativa de las mismas está relacionada con factores modificables como deficiencias nutricionales, enfermedades maternas no controladas, exposición a sustancias teratogénicas y estilos de vida poco saludables En este contexto, el asesoramiento genético y preconcepcional se presenta como una herramienta clave para la identificación y modificación de factores de riesgo antes de la concepción.
Bibliografía
- Registro Nacional de Anomalías Congénitas (RENAC). Informe Anual 2024. Dirección de Salud Perinatal y Niñez. Ministerio de Salud de la Nación. Argentina.
- Christianson A, Howson CP, Modell B. March of Dimes Global Report on Birth Defects. March of Dimes Birth Defects Foundation; 2006.
- Molloy AM, Kirke PN, Troendle JF, et al. Maternal vitamin B12 status and risk of neural tube defects in a population with high neural tube defect prevalence and no folic Acid fortification. Pediatrics2009;123(3):917-923. doi:10.1542/peds.2008-1173
- Perinatal para la Gestión (SIP- G18). Indicadores básicos 2018. Ministerio de Salud y Desarrollo Social. Presidencia de la Nación. República Argentina.
- Benedetto C, Borella F, Divakar H, et al. FIGO Preconception Checklist: Preconception care for mother and baby. Int J Gynecol Obstet. 2024;165:1-8. doi:10.1002/ijgo.15446
- Moos, Merry-K. et al. Healthier women, healthier reproductive outcomes: recommendations for the routine care of all women of reproductive age American Journal of Obstetrics & Gynecology, Volume 199, Issue 6, S280 – S289
- Wald NJ, Law MR, Morris JK, Wald DS. Quantifying the effect of folic acid. BMJ. 2001;322(7284):1399–403.
- Green R. Vitamin B12 deficiency from the perspective of a practicing hematologist. Blood. 2017;129(19):2603–11.
- Crider KS, Qi YP, Yeung LF, et al. Folic acid and the prevention of birth defects: 30 years of opportunity and controversies. Annu Rev Nutr. 2022;42:423- 452.
- Honorable Congreso de la Nación Argentina Ley 25630/2002. Disponible en: https://www.argentina.gob.ar/normativa/nacional/ley-25630-77088/texto
- Díaz ML, Linares V. Valoración del estado de vitamina B12 y folatos. Hematología 2015; 19 (3): 264-265.
- Stephenson J, Heslehurst N, Hall J, et al. Before the beginning: nutrition and lifestyle in the preconception period and its importance for future health. Lancet. 2018;391:1830- 1841.
- Caulfield LE, Elliot V, Program in Human Nutrition, the Johns Hopkins Bloomberg School of Public Health, for SPRING. Nutrition of Adolescent Girls and Women of Reproductive Age in Low- and Middle- Income Countries: Current Context and Scientific Basis for Moving Forward. Strengthening Partnerships, Results, and Innovations in Nutrition Globally (SPRING) Project; 2015.
- King JC. A summary of pathways or mechanisms linking preconception maternal nutrition with birth outcomes. J Nutr. 2016;146:1437S- 1444S.
- Montagnoli C, Santoro CB, Buzzi T, Bortolus R. Maternal periconceptional nutrition matters. A scoping review of current literature. J Matern Fetal Neonatal Med. 2022;35:8123- 8140.
- Clément-Jones M, et al. Maternal iron deficiency alters embryonic cardiovascular development. Nat Commun. 2021;12:3447.
- Yang J, et al. Iron intake, iron status and risk of congenital heart defects: A case-control study. Int J Cardiol. 2019;293:162–7.
- Beard JA, et al. Vitamin D deficiency alters fetal brain development in BALB/c mice. Neuroscience. 2015;293:92–108.
- Daraki V, et al. High maternal vitamin D levels early in pregnancy may protect against behavioral difficulties at preschool age. Eur Child Adolesc Psychiatry. 2018;27(1):79–88.
- Shin M, et al. Early pregnancy vitamin D status and risk of selected birth defects. Birth Defects Res. 2022;114(1):1–12.
- Brewer CJ, Balen AH. The adverse effects of obesity on conception and implantation. Reproduction 2010;140:347-64.
- Silvestris E, de Pergola G, Rosania R, Loverro G. Obesity as disruptor of the female fertility. Reprod Biol Endocrinol 2018;16:22
- Practice Committee of the American Society for Reproductive Medicine. Obesity and reproduction: a committee opinion. Fertil Steril 2015;104:1116-26.
- Cavalcante MB, Sarno M, Peixoto AB, et.al. Obesity and recurrent miscarriage: a systematic review and meta-analysis. J Obstet Gynaecol Res 2019;45:30-8
- D’Souza R, Horyn I, Pavalagantharajah S, et.al. Maternal body mass index and pregnancy outcomes: a systematic review and metaanalysis. Am J Obstet Gynecol MFM 2019;1(4):100041
- Waller DK, Shaw GM, Rasmussen SA, et.al. National Birth Defects Prevention Study. Pregnancy obesity as a risk factor structural birth defects. Arch Pediatr Adolesc Med.2007; 161:745-50.
- Werler MM. Louik C, Shapiro S, et.al. Prepregnancy weight in relation to risk of neural tube defects. JAMA. 1996 Apr 10;275(14):1089-92
- Khashan AS, Kenny LC. The effects of maternal body mass index on pregnancy outcome. Eur J Epidemiol. 2009;24(11):697-705.E
- Jacob CM, Killeen SL, McAuliffe FM, et al. Prevention of noncommunicable diseases by interventions in the preconception period: a FIGO position paper for action by healthcare practitioners. Int J Gynecol Obstet. 2020;151:6- 15.
- Henderson J, Gray R, Brocklehurst P. Systematic review of effects of low- moderate prenatal alcohol exposure on pregnancy outcome. BJOG. 2007;1114:243- 252.
- Muggli E, Matthews H, Penington A, et al. Association between prenatal alcohol exposure and craniofacial shape of children at 12 months of age. JAMA Pediatr. 2017;171:771- 780.
- Popova S, Lange S, Probst C, Gmel G, Rehm J. Estimation of national, regional, and global prevalence of alcohol use during pregnancy and fetal alcohol syndrome: a systematic review and meta- analysis. Lancet Glob Health. 2017;5:e290- e299.n period and its importance for future health. Lancet. 2018;391:1830- 1841.
- Ojeda, L. I., Valencia G, C. M., Cardozo Buitrago, N., Anumba, D., Gudu, W., Bianchi, A., & Jacobson, B., on behalf of the FIGO Committee for Preterm Birth. (2025). Federation of Gynecology and Obstetrics good practice recommendations on preconception care: A strategy to prevent preterm birth. International Journal of Gynecology & Obstetrics, 00(1), 1–14. https://doi.org/10.1002/ijgo.70495
- Andres RL. Perinatal complications associated with maternal smok ing. Semin Neonatol. 2005;5:231- 241.
- Pintican D, Poienar AA, Strilciuc S, Mihu D. Effects of maternal smoking on human placental vascularization: a systematic review. Taiwan J Obstet Gynecol. 2019;58:454- 459.
- Diamanti A, Papadakis S, Schoretsaniti S, et al. Smoking cessation in pregnancy: an update for maternity care practitioners. Tob Induc Dis. 2019;17:57.
- Avşar TS, McLeod H, Jackson L. Health outcomes of smoking during pregnancy and the postpartum period: an umbrella review. BMC Pregnancy Childbirth. 2021;21:254.
- Honorable Congreso de la Nación Argentina. Ley 27350/2017. Disponible en : https://www.argentina.gob.ar/normativa/nacional/ley-27350-273801/normas-modifican
- Honorable Congreso de la nación Argentina. Ley 27669/2022. Disponible en : https://www.argentina.gob.ar/normativa/nacional/ley-27669-365303/texto
- Honorable Congreso de la nación Argentina. Ley 23737/1989. Disponible en : https://www.argentina.gob.ar/normativa/nacional/ley-23737-138/actualizacion
- Tadesse AW, Ayano G, Dachew BA, et al. The association between prenatal cannabis use and congenital birth defects in offspring: A cumulative meta-analysis. Neurotoxicol Teratol. 2024;102:107340. doi:10.1016/j.ntt.2024.107340
- Ministerio de Salud de la Nación Argentina. Calendario Nacional de vacunación. Disponible en: https://www.argentina.gob.ar/salud/vacunas
1. Departamento Ginecología, Perinatología, Salud Reproductiva, Hospital Luis Lagomaggiore, Mendoza, Argentina
2. Unidad Docente Tocoginecología, Facultad de Ciencias médicas, U:N:Cuyo, Argentina
