Sifilis Gestacional y sus Complicaciones Perinatales en el Hospital Público Materno Infantil entre el Periodo de enero 2020 a diciembre 2024.
Autores:
Dra Ruiz Mauger, Milagros; Dra Ortiz, Bryanna Belén; Dra Méndez, Macarena Inés; Dra Paredes, Noelia; Dr Rizzotti, Carlos.
Resumen
Objetivos:
Determinar la situación epidemiológica de sífilis gestacional y sus complicaciones perinatales.
Materiales y métodos:
Se realizó un estudio analítico observacional, tipo longitudinal retrospectivo con muestreo no probabilístico por conveniencia. Se incluyeron todas las gestantes con diagnóstico de sífilis que tuvieron su parto en el Hospital Público Materno Infantil de Salta Capital en el período comprendido entre el 1 de enero de 2020 y el 31 de diciembre del 2024 y las comorbilidades del recién nacido. Se excluyó a pacientes con pruebas treponémicas negativas, con registros incompletos en la historia clínica o en Sistema Informático Perinatal (SIPOB). Se utilizaron bases de datos obtenidas a través del programa ACCESS, procesadas en EXCEL y analizadas con el software en línea RMEDIC. Posteriormente, se aplicaron técnicas de estadística descriptiva e inferencial (Test de Chi Cuadrado) con un α = 0.05 para una p significativa < 0.05.
Resultados:
La muestra fue de 653 pacientes con sífilis gestacional, con una prevalencia del 3.4% en el periodo. La media de edad fue de 24.5 años. El 81.8% presentó controles prenatales inadecuados. Un 41,8% realizó tratamiento completo. La sífilis gestacional se asoció significativamente a resultados perinatales negativos: APGAR bajo (p=<0.01). Los recién nacidos con sífilis congénita fueron 185 (28,33%) y presentaron como manifestaciones clínicas más frecuentes exantema macular (47%), neurosífilis (22.1%) y neumonía alba (21.8%).
Conclusión
La prevalencia de sífilis gestacional en nuestro nosocomio fue menor a la nacional (5.5%). Esta patología se asoció significativamente a resultados perinatales negativos como APGAR bajo, no así con bajo peso, prematuridad, reanimacion e ingreso a UTIN.
ABSTRACT
Objectives:
To determine the epidemiological situation of gestational syphilis and its perinatal complications.
Materials and methods:
A retrospective, longitudinal, observational, analytical study was conducted with non-probability convenience sampling. All pregnant women diagnosed with syphilis who delivered at the HPMI of Salta, Capital, between January 1, 2020, and December 31, 2024, as well as newborn comorbidities, were included. Patients with negative treponemal tests, incomplete records in their medical records, or in the Perinatal Information System (SIPOB) were excluded. Databases obtained through the ACCESS program were processed in EXCEL and analyzed with the online software RMEDIC. Descriptive and inferential statistical techniques (Chi-square test) were subsequently applied, with an α = 0.05 for a significant p < 0.05.
Results:
The sample consisted of 653 patients with gestational syphilis, with a prevalence of 3.4% during the period. The mean age was 24.5 years. 81.8% had inadequate prenatal care. 41.8% received full treatment. Gestational syphilis was significantly associated with negative perinatal outcomes: low APGAR (p=<0.01). The newborns with congenital syphilis numbered 185 (28.33%), and the most frequent clinical manifestations were macular rash (47%), neurosyphilis (22.1%), and pneumonia alba (21.8%).
Conclusion:
The prevalence of gestational syphilis in our hospital was lower than the national prevalence (5.5%). This condition was significantly associated with negative perinatal outcomes such as low APGAR scores, but not with low birth weight, prematurity, resuscitation, and NICU admission.
Introducción
Las infecciones de transmisión sexual , de acuerdo a la Organización Mundial de la Salud (OMS), representan un problema de salud pública a nivel mundial. Anualmente se registran más de 376 millones de nuevos casos de ellas, de los cuales 6 millones corresponden a sífilis.1 En Argentina, la tasa de prevalencia de sífilis en población general es de 57 casos cada 100.000 habitantes y se refleja un incremento sostenido, con prevalencia en las diferentes etapas de la adolescencia.2-3
Esta patología es un problema grave cuando afecta a una mujer gestante dado a que se transmite verticalmente al feto, generando complicaciones tales como abortos espontáneos, hidrops neonatal, restricción del crecimiento intrauterino, prematuridad, bajo peso al nacer y muerte en el recién nacido. La sífilis gestacional se diagnostica en toda mujer embarazada, puérpera o con abortos recientes, con pruebas no treponémicas reactivas confirmadas con pruebas treponémicas.7 Su tratamiento se realiza con penicilina benzatínica, dependiendo del estadio clínico en el cual se encuentra. 5
Para lograr disminuir la prevalencia de sífilis gestacional y así disminuir la morbi-mortalidad materno perinatal se realizan los controles prenatales de manera precoz, continua y completa, por medio de la identificación oportuna, la prevención y manejo de los factores de riesgo. 6
Se presume infección congénita a todos los casos de infección por sífilis materna durante el embarazo.4 Las manifestaciones clínicas son extraordinariamente polimorfas y se pueden presentar en 2 estadios: sífilis congénita precoz y sífilis congénita tardía.8 La sífilis congénita precoz o temprana se denomina a la que se presenta desde el recién nacido hasta los 2 o 3 años. La forma clínica es inespecífica y puede observarse en otras infecciones intrauterinas. Entre ellas encontramos: Restricción del crecimiento intrauterino, Lesiones mucocutáneas, Hepatoesplenomegalia, Exantema maculopapular en las palmas y las plantas, Alteraciones hematológicas, alteraciones renales, anormalidades óseas, entre otras.4 La sífilis congénita tardía es aquella que se manifiesta después del 3 al 4 año habiendo el niño sufrido o no lesiones precoces, especialmente en aquellos no tratados. Su detección y tratamiento en el periodo perinatal evita estas complicaciones. La infección suele ser más difundida y generalizada cuando es precoz, y más localizada cuando exterioriza sus manifestaciones tardías. 8
Objetivos
Propósito
La realización del presente trabajo tiene como finalidad mostrar la importancia del fortalecimiento de las medidas de promoción, prevención y control de la forma de transmisión, de manera que se pueda contribuir con la implementación de diagnósticos en forma precoz, establecer un tratamiento oportuno y disminuir la morbimortalidad materno infantil.
Objetivo General
Determinar la situación epidemiológica de sífilis gestacional en el Hospital Público Materno Infantil (HPMI) entre el periodo comprendido de enero 2020 a diciembre 2024.
Objetivos Específicos
- Establecer la prevalencia de sífilis gestacional y congénita en la población del HPMI en el periodo descripto.
- Caracterizar a la población según variables demográficas.
- Determinar los resultados perinatales de pacientes con sífilis gestacional y recién nacidos con sífilis congénita.
- Describir las complicaciones fetales más frecuentes en nuestra población.
Materiales y Métodos
Diseño Metodológico
Se realizó un estudio analítico, observacional, longitudinal y retrospectivo.
Material
Se incluyeron las gestantes que tuvieron su parto en el HPMI (19840 pacientes) en el periodo comprendido entre el 1 de enero de 2020 y el 31 de diciembre de 2024.
Variables
- Edad: Tiempo de vida transcurrido desde el nacimiento hasta el momento en el que se realizó el estudio. Se considerará en años.
- Gestaciones: Número de embarazos previos al corriente. Se clasificará en “primíparas” cuando no presente embarazos previos y “multíparas” cuando presente uno o más embarazos previos.
- Nivel educativo: Grado mayor de escolaridad alcanzado por la paciente. Se clasificará en: “Ninguno”, “primario”, “secundario” o “terciario”.
- Número de controles prenatales: Se define por el número de veces que la paciente acudió a una consulta previo al parto, basado en las recomendaciones de la OMS 17 . Se clasificará en: “Suficiente” si el número es mayor a 8 e “Insuficiente” si el número es igual o menor a 7.
- Inicio del control prenatal: Se define según las semanas de gestación a las cuales se iniciaron los controles prenatales. Se clasificará en “precoz” si fue antes de las 14 semanas y “tardío” si fue igual o posterior a estas.
- Hábitos tóxicos: Consumo de cualquier sustancia tóxica para la madre y el feto. Se clasificará en “positivo” y “negativo”.
- Sífilis materna: VDRL positiva con prueba treponémica positiva
- Tratamiento materno: Se define como: “completo”; si presentó tres dosis de penicilina asociado a tratamiento de su pareja e “incompleto”; si no cumple con los criterios establecidos anteriormente .
- Resultados perinatales: Para evaluar los resultados perinatales de acuerdo a lo encontrado más frecuentemente en la bibliografía estudiada, se evalúan una serie de variables:
o Peso según edad gestacional: Se obtiene a partir del peso en gramos que se registre del recién nacido al momento de su nacimiento en relación a la edad gestacional, clasificado según tablas de referencia en: “adecuado”, “pequeño” o “grande” para la edad gestacional
o Apgar: Puntaje del score de Apgar en el primer o en el quinto minuto de vida. Se clasificará en “vigoroso”, si fue mayor a 5 en ambas oportunidades y en “bajo” si fue menor o igual a 5
o Edad gestacional: Se define como la edad gestacional al momento del nacimiento. Se clasificará en “prematuro” si es menor a 37 semanas o “término” si es mayor o igual a 37 semanas
o Reanimación: Se clasifica como “presente” o “ausente” según se hayan realizado alguna de las siguientes medidas: Necesidad de estimulación, oxígeno, aspiración, intubación, Masaje cardíaco
o Muerte fetal intraútero: Se define como aquella situación en la cual se presentó ausencia de actividad cardiaca aun cuando el feto se encontraba intraútero.
o VDRL en el recién nacido: Se define según el resultado de la prueba no treponémica en el recién nacido. Se clasifica como “positiva”, “negativa” o en casos de no poseer el registro “sin registros”
o Ingreso a UTIN: Necesidad de ingreso al servicio de terapia intensiva neonatal inmediatamente posterior al parto.
o Patologías más frecuentes en recién nacidos con sífilis congénita
Criterios de Inclusión
- Pacientes que ingresaron al centro obstétrico del HPMI entre 1 de enero de 2020 y 31 de diciembre de 2024 (tanto parto vaginal como cesárea)
- Resultado de laboratorio con VDRL positiva y Prueba treponémica positiva.
Criterios de Exclusión
-VDRL positiva con Prueba treponémica negativa
-Información incompleta en los datos del Sistema Informático Perinatal (SIP) o Historia clínica perinatal básica (HCPB).
Muestreo
Se realizó un muestreo no probabilístico por conveniencia y se aplicaron los criterios de selección. La muestra obtenida fue de 653 pacientes.
Metodología de Estudio
El estudio se realizó solicitando al servicio de informática del HPMI datos de todas las pacientes cuyo parto fue asistido en el hospital en dicho periodo, los cuales se obtuvieron mediante el programa Access. Se excluyó a las pacientes con VDRL negativa y a las que presentaban VDRL positiva con prueba confirmatoria negativa. Se generó una base de datos en excel con las variables a estudiar. Por medio de dicho programa se analizó cada variable por separado y en conjunto. Se incluyeron las tablas en el software en línea RMEDIC.
Por otro lado, se estudiaron las historias clínicas de los recién nacidos con diagnóstico de sífilis congénita en búsqueda de las manifestaciones clínicas precoces que se presentaron en cada caso en particular.
Análisis Estadístico
Para el análisis estadístico se utilizó el software en línea RMEDIC. Se aplicaron técnicas de estadística descriptiva e inferencial (Test de Chi Cuadrado) con un α = 0.05 para una p significativa < 0.05.
Consideraciones Éticas
El presente trabajo de investigación se ajusta a la RM 1480/2011 (investigación en seres humanos) para proteger la identificación de la población de estudio, se codificó la información de los datos recolectados.
Debido a que los datos serán obtenidos del sistema informático perinatal se obtuvo la autorización correspondiente de la institución para la obtención, manipulación y publicación de los resultados obtenidos mediante disposición interna posterior a la evaluación realizada por la unidad de gestión de conocimiento.
Resultados
Se estudiaron un total de 19864 pacientes que tuvieron su parto en el HPMI entre el 1 de enero de 2020 y el 31 de diciembre de 2024. Se aplicaron los criterios de selección, quedando un total de 653 pacientes (n=653). La media de edad fue de 24.5 años. En cuanto al nivel educativo se observó que 528 pacientes (80,85%) presentaban secundario completo. Un total de 362 pacientes fueron multíparas (50.40%). De todas las pacientes, 118 (18,07%) presentaban consumo de alguna sustancia tóxica durante su embarazo . (Tabla 1)
Se estudiaron las características del control prenatal en las pacientes estudiadas. Se observó que 529 pacientes (81,80%) presentaban un control insuficiente de su embarazo . En cuanto al inicio de los mismos, 353 pacientes (45,90%) iniciaron sus controles antes de las 14 semanas. (Tabla 1)
Se analizaron los datos del tipo de tratamiento realizado tanto por las pacientes como sus parejas, obteniéndose como resultado que un 58,2% resultó incompleto o no realizó tratamiento. (gráfico 1)
Se analizó en conjunto a la variable Tratamiento materno con las variables en estudio y se obtuvieron los siguientes resultados (Tabla 2). De las pacientes que presentan tratamiento incompleto, 246 (64,47%) tienen entre 20 y 30 años. En cuanto al nivel educativo, 298 (78,42%) de las pacientes con tratamiento incompleto presentan secundario completo. Las pacientes multíparas son 223 y representan un 58% de las pacientes con tratamiento incompleto. De las pacientes con tratamiento incompleto, 74 (19,47%) refirió consumo de sustancias tóxicas durante su embarazo. En relación a los controles prenatales de las pacientes con tratamiento incompleto, 317 (83,32%) presentaban un control insuficiente, y 188 (49,48%) los iniciaron de manera tardía.
Se presentaron 10 casos de muerte fetal intrauterina. En 7 de ellas se registró un tratamiento incompleto.
Se compararon los resultados perinatales con el tratamiento materno, obteniéndose los siguientes resultados (Tabla 3):
- Existe asociación estadísticamente significativa entre el tratamiento materno con el resultado del score de APGAR al momento del nacimiento (Gráfico 2)
- No existe asociación estadísticamente significativa entre el tratamiento materno con la edad gestacional al momento del nacimiento, el peso en relación con la edad gestacional, el ingreso a UTIN y la necesidad de reanimación.
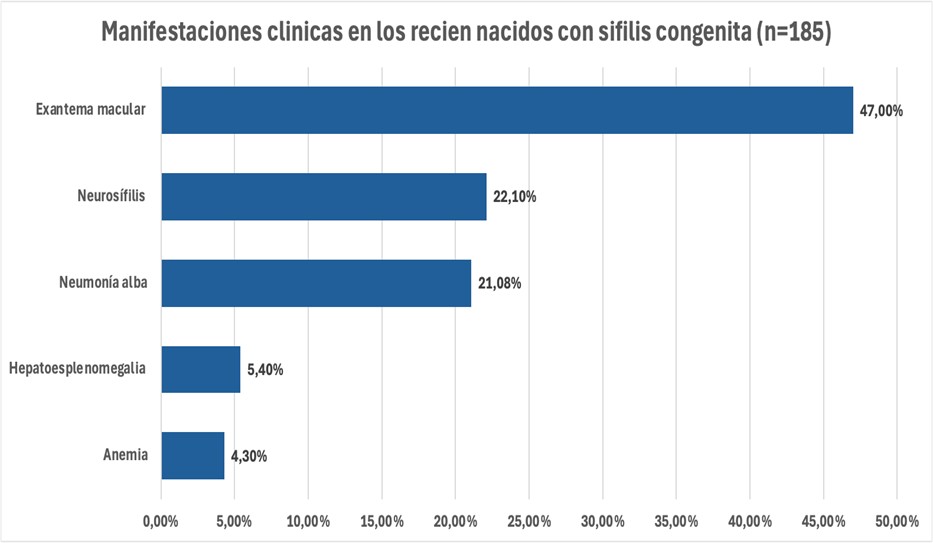
Se estudiaron las manifestaciones clínicas presentes en los recién nacidos con VDRL positiva (n=185), siendo ellas, en orden decreciente de frecuencia, exantema macular (47%), neurosífilis (22,1%), neumonía alba (21,08%), hepatoesplenomegalia (5,4%) y anemia (4.3%). Disponibles en el gráfico 3.
TABLA 1: Distribución de frecuencias de las variables en estudio (n=653)
|
VARIABLE |
CATEGORÍA |
FREC. ABSOLUTA |
FREC. RELATIVA |
|
EDAD |
<20 años |
110 |
16,80% |
|
Entre 20 y 30 años |
460 |
70,40% |
|
|
Entre 30 y 40 años |
80 |
12,25% |
|
|
>40 años |
3 |
0,45% |
|
|
NIVEL EDUCATIVO |
Ninguno |
1 |
0,15% |
|
Primario |
88 |
13,47% |
|
|
Secundario |
528 |
80,85% |
|
|
Universitario |
36 |
5,51% |
|
|
GESTACIONES |
Multípara |
362 |
55,40% |
|
Primípara |
291 |
44,56% |
|
|
HÁBITOS TÓXICOS |
Positivo |
118 |
18,07% |
|
Negativo |
535 |
81,92% |
|
|
NÚMERO DE CPN |
Suficiente |
124 |
18,90% |
|
Insuficiente |
529 |
81,80% |
|
|
INICIO DEL CPN |
Precoz |
353 |
54,95% |
|
Tardío |
300 |
45,90% |
|
|
TIPO DE TRATAMIENTO |
Completo |
273 |
41,80% |
|
Incompleto |
380 |
58,20% |
TABLA 2: Relación entre variable “Tratamiento materno” y las variables en estudio. (n=653)
|
VARIABLE |
CATEGORÍA |
TRATAMIENTO COMPLETO (n=273) |
TRATAMIENTO INCOMPLETO (n=380) |
||
|
FA |
FR |
FA |
FR |
||
|
EDAD |
<20 años |
46 |
(16,84%) |
64 |
(16,84%) |
|
Entre 20 y 30 años |
196 |
(71,79%) |
264 |
(64,47%) |
|
|
Entre 30 y 40 años |
30 |
(1,09%) |
50 |
(13,15%) |
|
|
>40 años |
1 |
(0,36%) |
2 |
(0,52%) |
|
|
NIVEL EDUCATIVO |
Ninguno |
1 |
(0,36%) |
0 |
(0%) |
|
Primario |
32 |
(11,72%) |
56 |
(14,73%) |
|
|
Secundario |
230 |
(84,24%) |
298 |
(78,42%) |
|
|
Universitario |
10 |
(3,66%) |
26 |
(6,84%) |
|
|
GESTACIONES |
Multípara |
139 |
(50,91%) |
223 |
(58,68%) |
|
Primípara |
134 |
(49,08%) |
157 |
(41,31%) |
|
|
HÁBITOS TÓXICOS |
Negativo |
229 |
(83,88%) |
306 |
(80,52%) |
|
Positivo |
44 |
(16,11%) |
74 |
(19,47%) |
|
|
NÚMERO DE CPN |
Suficiente |
61 |
(22,24%) |
63 |
(16,57%) |
|
Insuficiente |
212 |
(77,65%) |
317 |
(83,42%) |
|
|
INICIO DEL CPN |
Precoz |
161 |
(59,97%) |
192 |
(50,52%) |
|
Tardío |
112 |
(41,02%) |
188 |
(49,48%) |
|
TABLA 3: Relación entre variable “Tratamiento materno” y resultados perinatales. (n=653)
|
VARIABLE |
CATEGORÍA |
TRATAMIENTO COMPLETO (n=273) |
TRATAMIENTO INCOMPLETO (n=380) |
Test Chi cuadrado |
||
|
FA |
FR |
FA |
FR |
P |
||
|
EDAD GESTACIONAL |
Prematuro |
38 |
(13,91%) |
65 |
(17,19%) |
0,32 |
|
Término |
235 |
(86,06%) |
315 |
(82,89%) |
||
|
PESO AL NACER |
Adecuado |
249 |
(91,92%) |
343 |
(90,26%) |
0,73 |
|
Pequeño |
9 |
(3,29%) |
15 |
(5,49%) |
||
|
Grande |
15 |
(5,49%) |
19 |
(5%) |
||
|
APGAR |
Vigoroso |
269 |
(98,53%) |
362 |
(95,26%) |
0,04 |
|
Bajo |
4 |
(1,46%) |
18 |
(4,73%) |
||
|
REANIMACIÓN |
Negativo |
220 |
(80,58%) |
294 |
(77,36%) |
0,37 |
|
Positivo |
53 |
(19,41%) |
86 |
(22,63%) |
||
|
INGRESO A UTIN |
Aloj. Conjunta |
224 |
(82,95%) |
284 |
(74,73%) |
0,05 |
|
Neonatología |
49 |
(17,94%) |
89 |
(25,26%) |
||
Gráfico 1: Frecuencia de la variable tipo de tratamiento (n=653)
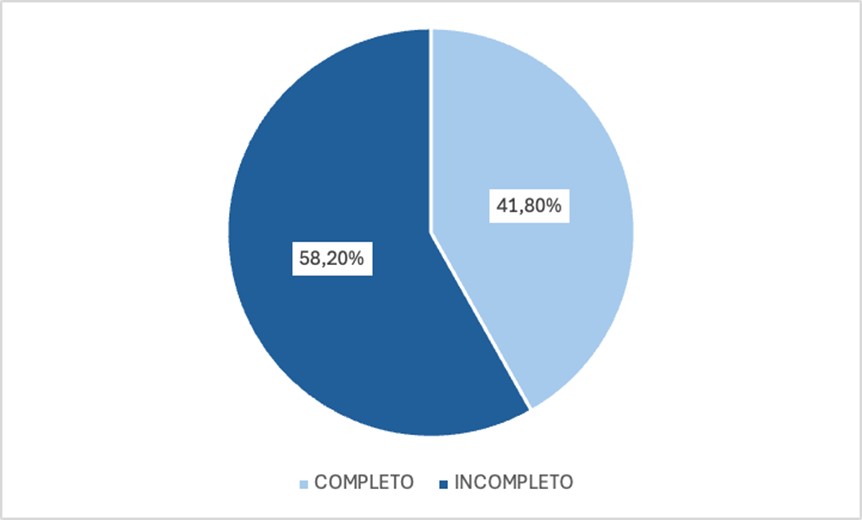
Gráfico 2: Distribución del score de APGAR según tratamiento materno (n=653)
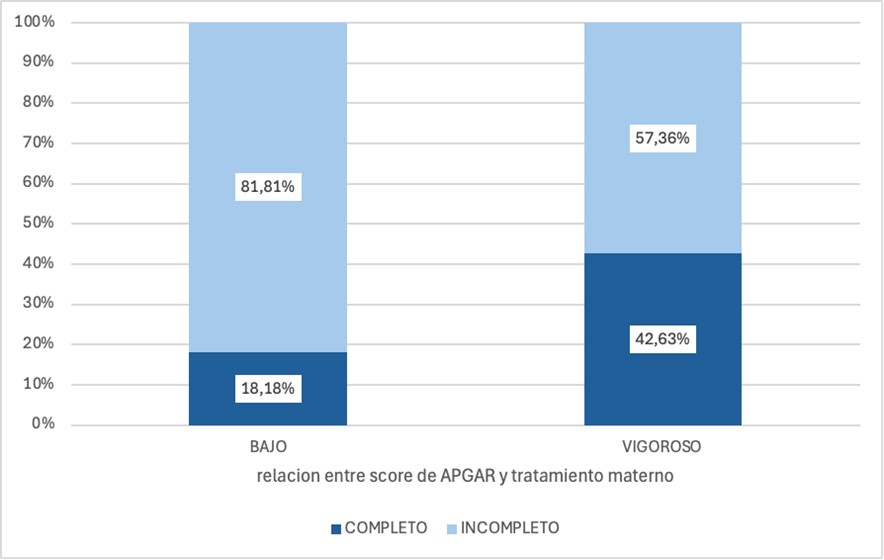
Gráfico 3: Manifestaciones clínicas más frecuentes en recién nacidos con sífilis congénita (n=185)
Discusión
Los resultados expuestos anteriormente se obtuvieron mediante la utilización de carnet perinatales. Consideramos que resulta un elemento extremadamente útil siempre y cuando el llenado y carga de datos sea el correcto. En nuestro trabajo, consideramos oportuno recalcar que muchos de los datos se encontraban incompletos, por lo que resultó una de las barreras más importantes para la realización del mismo.
La sífilis, a pesar de ser una enfermedad fácilmente diagnosticable y tratable, cuyo único reservorio es el ser humano y las vías de transmisión son limitadas, sigue estando en el mapa de la problemática de salud pública en varias regiones del mundo, especialmente en Latinoamérica. A pesar de contar con múltiples políticas de salud pública en casi todos los países, representa aún una enfermedad de transmisión sexual de alta prevalencia. En Argentina también se observan regiones con mayor prevalencia que otras, siendo el centro y el Noreste las regiones más afectadas. Particularmente, en el presente trabajo se encontró que la prevalencia de sífilis gestacional en base a nuestra fuente de recolección de datos fue menor a la nacional (3.4% frente a 5.5%). 18
La importancia del diagnóstico precoz de sífilis gestacional radica en la disminución de complicaciones materno-fetales. Es por esto que se debe cumplir cabalmente la recomendación de OMS de efectuar las pruebas diagnósticas durante la gestación. Por otra parte, también se resalta la importancia de efectuar la primera prueba diagnóstica tan pronto como sea posible, ya que se tiene evidencia que hay mayores riesgos de complicaciones materno-fetales cuando este diagnóstico se hace recién en el tercer trimestre de embarazo, en comparación con el primer y segundo trimestre.
Se estima que el tratamiento óptimo de la sífilis durante el embarazo reduce el riesgo de sífilis congénita en un 97%, la muerte fetal en un 82%, el parto prematuro en un 64% y la mortalidad neonatal en un 80%.12
En nuestra población, el 45% de las pacientes con sífilis no inicia sus controles prenatales de manera temprana y además, más del 50% de nuestras pacientes no cumplen con el tratamiento correcto y completo. Todo esto hace que el diagnóstico de la sífilis durante el embarazo se retrase y por lo tanto aumenten los casos de sífilis congénita. La causa puede corresponder a la dificultad para la accesibilidad al sistema de salud, sumado a las barreras socioeconómicas encontradas en nuestra población, como ser la multiparidad, embarazo adolescente, hábitos tóxicos durante el embarazo.
La sífilis gestacional presenta como una de las principales complicaciones al parto prematuro, tal como los resultados obtenidos en un estudio realizado en Venezuela por Coromoto Marrero y Cols 13. Por el contrario, en nuestra población, no se evidencio que exista una asociación estadísticamente significativa entre la prematurez y la sífilis durante el embarazo, donde el 45% de los recién nacidos fueron prematuros aun habiendo realizado un tratamiento completo.
Otra de las complicaciones más frecuentes, es la presencia de bajo peso al nacer. Esta premisa se comprobó en estudios realizados en Paraguay por Leguizamón, Vega Bogado y Godoy 14 y en Colombia por Holguín Barrera y cols 15. Por el contrario, en nuestro estudio, no se encontró una asociación estadísticamente significativa entre el peso al nacer y la sífilis gestacional correctamente tratada. Es así que este resultado puede deberse a otras comorbilidades presentes en los recién nacidos, como la prematurez o el consumo de sustancias tóxicas presentes en una parte significativa de nuestras pacientes.
El score de APGAR al nacer es un elemento que sirve para valorar la adaptación fetal a la vida extrauterina. No tiene la capacidad de predecir la salud futura del recién nacido. En diversos estudios, como el realizado por Chavarro y Bois 16, se asoció a la sífilis con el APGAR bajo al nacer, al igual que en nuestro estudio.
Finalmente, se destaca la importancia del seguimiento epidemiológico tanto materno como neonatal, para poder lograr una base de datos fidedigna que permita la recolección y posterior análisis de los datos, de manera que se puedan implementar medidas para mejorar la calidad de atención en el binomio madre-hijo.
Conclusiones
- La prevalencia de sífilis gestacional en el HPMI en el periodo descrito fue del 3.4%.
- La población presenta bajo número de controles prenatales y de adherencia al tratamiento.
- El apgar bajo al nacimiento es una complicación asociada a la sífilis gestacional y su tratamiento incompleto.
- No encontramos asociación significativa entre el tratamiento y el bajo peso al nacer, prematurez, necesidad de reanimación e ingreso a UTI asociados a dicha patología.
Recomendaciones
- Realizar VDRL como prueba de escrutinio en toda pareja con vida sexual activa, con énfasis en la embarazada que acude a control prenatal realizando la prueba en el primer, segundo y tercer trimestre del embarazo.
- Realizar VDRL a toda embarazada a su ingreso a los servicios de urgencias, aun cuando consultara por otra patología. No perder oportunidad del contacto con los servicios de salud
- Una prueba no treponémica con diluciones inferiores a ocho (1,2,4) no descarta la infección por tanto es necesario realizar un nuevo control serológico a los 15 días para determinar incremento de los títulos.
- Iniciar el tratamiento lo más precozmente posible e informar a las pacientes de las medidas para evitar re infecciones o transmisión vertical.
- Control y seguimiento del recién nacido para un adecuado registro epidemiológico y por consecuencia, el correcto llenado de historias clínicas perinatales.
Referencias Bibliográficas
- Gomez GB, Kamb ML, Newman LM, Mark J, Broutet N, Hawkes SJ. La sífilis materna no tratada y los resultados adversos del embarazo: una revisión sistemática y un metanálisis. Boletín de la Organización Mundial de la Salud 2013; 91: 217-26.
- Centros de Control y Prevención de Enfermedades. Vigilancia de enfermedades de transmisión sexual, 2018.Atlanta, Departamento de Salud y Servicios Humanos de EE. UU., 2019
- TRAMONT EC. Treponema pallidum (Syphilis). En: Mandell GL, Bennett JE, Dolin R (eds). Principles and practice of infectious diseases (4ª ed). Churchill Livingstone, New York, 1995, pp 2117-2133.
- Academia Estadounidense de Pediatría, Colegio Estadounidense de Obstetras y Ginecólogos. Pautas para la atención perinatal. 8ª ed. Elk Grove Village, IL: Academia Estadounidense de Pediatría, 2017.
- Centros de Control y Prevención de Enfermedades. Directrices para el tratamiento de enfermedades de transmisión sexual, 2015 MMWR 2015 64 (3): 1-140.
- Casas-P. RL, Rodríguez M, Rivas J. Sífilis y embarazo: ¿cómo diagnosticar y tratar oportunamente? [Internet]. Rev Colomb Obstet Ginecol. el 30 de marzo de 2009;60(1):49–56 [citado 2022 Jul 23]. Disponible en: https://revista.fecolsog.org/index.php/rcog/article/view/353/371
- Ricardo Iván Álvarez Carrasco, set. 2018. Interpretación de las pruebas diagnósticas de sífilis en gestantes. Rev. Peru. ginecol. obstet. vol.64 no.3 Lima. Disponible en: http://dx.doi.org/https://doi.org/10.31403/rpgo.v64i2095
- Macêdo VC de, Lira PIC de, Frias PG de, Romaguera LMD, Caires S de FF, Ximenes RA de A. Risk factors for syphilis in women: case-control study. Rev Saude Pública. [Internet]. 2017 Ago; 51: 78 [citado 2022 Jul 23]. Disponible en: https://www.revistas.usp.br/rsp/article/view/138335/133814
- World Health Organization. Eliminación mundial de la sífilis congénita : fundamentos y estrategia para la acción. The global elimination of congenital syphilis : rationale and strategy for action. [Internet]. Geneva: World Health Organization; 2008 [citado 2022 Jul 23]. Disponible en: https://apps.who.int/iris/handle/10665/43856
- Organización Panamericana de la Salud. Guía de la OMS sobre detección y tratamiento de la sífilis en embarazadas. Organización Panamericana de la Salud; 2019 [citado 2022 Jul 23]. 58 p. Disponible en: https://iris.paho.org/handle/10665.2/51791
- Corrales SC. Importancia epidemiológica del diagnóstico temprano en el manejo de sífilis gestacional y congénita, falla terapéutica del tratamiento secundaria a demora en el diagnóstico. Rev Salud Bosque. 2013;3(2):43–8. [citado 2022 Jul 23]. Disponible en: https://revistas.unboedu.co/index.php/RSB/article/view/41/27
- Emily Adhikari. 5 de enero de 2021. Sífilis en el embarazo. Contemporary OB / GYN, Vol 66 No 1 , Volumen Vol 66 , Número1
- Coromoto Marrero y Cols. año 2023. Asociación de parto pretérmino en embarazadas con diagnóstico de sífilis. Salus.2023; 27(3):23-28. Valencia Facultad de Ciencias de la Salud. Universidad de Carabobo.
- Leguizamón, Rosa; Vega Bogado, Maria Enilda; Godoy, Gladys. Jun 2013. Sífilis en gestantes y en recién nacidos Nac. (Itauguá) ; 5(1): 28-33
- Mónica Liseth Holguín Barrera, y cols. Año 2020, Incidencia y consecuencias de la Sífilis Congénita sobre el peso y la prematurez en hijos de gestantes menores de 25 años. Revista Neuronum, ISSN-e 2422-5193, 6, Nº. 4, 2020, págs. 219-241
- María Silva-Chávarro, Ana; Bois-Melli, Federico, año 2017, Factores asociados con falla en el diagnóstico y tratamiento de sífilis materna. Estudio de casos y controles. Revista Mexicana de Pediatria, 2017, Vol 84, Issue 2, p54
- World Health Organization. (2016). WHO recommendations on antenatal care for a positive pregnancy experience. World Health Organization. Disponible en: https://iris.who.int/handle/10665/250796
- Secretaría de Gobierno de Salud. Boletín Integrado de Vigilancia N° 450, Semana Epidemiológica 19 [Internet]. Ministerio de Salud y Desarrollo Social; 2019 [citado 2022 Jul 23]. Disponible en https://bancos.salud.gob.ar/sites/default/files/2020-01/boletin-integrado-vigilancia-n451.pdf
- Organización Panamericana de la Salud. Guía de la OMS sobre detección y tratamiento de la sífilis en embarazadas [Internet]. Organización Panamericana de la Salud; 2019 [citado 2022 Jul 23]. 58 p. Disponible en: https://iris.paho.org/handle/10665.2/51791
Hospital Público Materno Infantil de Salta
