Perfil epidemiológico de pacientes usuarias de implante subdérmico
Autores: Agostina Cosimi1, Malena Lopez1
Tutores: Lucia G Corradi2, Graciela Ingüe2, María E Martos2, Francisco J Crespo Roca2
RESUMEN
OBJETIVO: Establecer el perfil epidemiológico de las pacientes usuarias de implante subdérmico en el Hospital Materno Neonatal entre mayo de 2015 y mayo de 2018.
MATERIALES Y MÉTODOS: estudio descriptivo, longitudinal y retrospectivo en la totalidad de usuarias del implante subdérmico en el Hospital Materno Neonatal. Se utilizó la base de datos del área de Planificación Familiar, confeccionada a partir de una planilla normalizada por el PNSSyPR. Se analizaron variables edad, escolaridad, antecedentes ginecoobstétricos, uso de método anticonceptivo previo, control postcolocación y extracción. Análisis estadístico mediante programa Infostat.
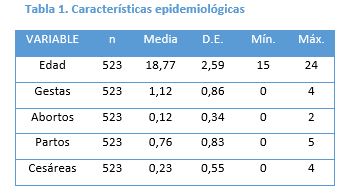
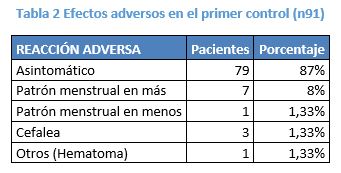
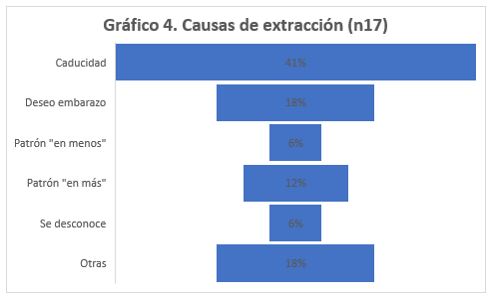
RESULTADOS: Se incluyeron 523 pacientes. Media de edad de 18,6. El 65% adolescentes. 73% con escolaridad incompleta. El 78% presentó al menos un antecedente obstétrico, con una media de 1,12 gestas por paciente. El 33% no utilizaba ningún método anticonceptivo previo. 91 pacientes asistieron al control al mes, 87% asintomáticas, 8% con patrón de sangrado en más. 17 extracciones, 59% precoces por distintas causas.
CONCLUSIÓN: Se estableció un perfil de paciente usuaria de implante adolescente, con escolaridad incompleta, con al menos un antecedente obstétrico, y sin uso de método anticonceptivo previo. Edad muy por debajo de la que reporta la bibliografía mundial, y perfil similar al caracterizado en otros trabajos de nuestro país. Bajo porcentaje de pacientes que asisten a controles. Es fundamental conocer las particularidades y problemáticas de este grupo etario para brindar una correcta y completa conserjería tendiente a acrecentar los controles y disminuir las extracciones precoces del método.
Palabras clave: anticoncepción, implante subdérmico, largo plazo, progestágenos.
ABSTRACT
OBJETIVE: to describe the epidemiological profile of patients who use contraceptive implant in a third level hospital of Córdoba, Argentina called “Materno Neonatal Dr. Ramón Carrillo” between May 1st, 2015 and May 31st, 2018.
METHODS: longitudinal and retrospective study of all users of contraceptive implant according to databases of Family Planning area, from a form provide by the Responsible Procreation and Sexual Health National Program (PNSSyR, in spanish). Variables like age, school grade, gynecological and obstetric history, previous contraception method, controls taken after implant colocation and removal were studied. Statistic analysis using Infostat program.
RESULTS: 523 patients were included. The average age was 18,6. 65% of them were teenagers. 73% had not complete school. The 78% had at least one obstetric apisode, with a mean parity of 1,12. A 33% of users did not use any contraception method previously. 91 patients came back for control in a month, 87% of this group had no symptoms and 8% presented frequent and/or prolonged abnormal bleeding. Of 17 removals, 59% were before of expected time for different causes.
CONCLUSION: a teenage, non-complete school, with at least one obstetric episode and without previous contraceptive method profile patient user was established. This age was under the mean reported in the literature, and epidemiological characteristics were compatible with other samples performed in the country. A low percent of patients came back for control. It is important to know about the characteristics and problematics of this age group to give them a complete and adequate counseling in order to decrease rates of discontinuation and increase controls.
Keywords: contraception, implant, subdermal, long-acting, progestin-only.
INTRODUCCIÓN
Los embarazos no planificados constituyen cerca del 50% de los nacimientos a nivel mundial y presentan relevancia en mujeres jóvenes entre 15 y 24 años. Se calcula que en los países en desarrollo unos 214 millones de mujeres en esta etapa desean posponer o detener la procreación, pero no utilizan ningún método anticonceptivo¹. Este hecho merece especial atención por el mayor riesgo de complicaciones físicas, consecuencias psicológicas, sociales y el aumento de las tasas de aborto que implica el embarazo indeseado en este grupo etario, siendo la mortalidad materna la segunda causa de muerte en las adolescentes y jóvenes de 15 a 24 años en la Región de las Américas, según la Organización Mundial de la Salud (OMS)². Además, es esta misma población la que tiene mayor riesgo de tener recién nacidos pretérmino o con bajo peso al nacer, con tasas más elevadas de morbimortalidad neonatal.
Es de crucial importancia trabajar en anticoncepción y planificación familiar para darle a la mujer la posibilidad de programar cuándo tener hijos y con qué periodicidad, y así evitar las consecuencias antes mencionadas¹. En este contexto, es que el Programa Nacional de Salud Sexual y Procreación Responsable (PNSSyPR) propone como objetivos principales promover la salud sexual de los y las adolescentes, y garantizar a toda la población el acceso a la información, orientación, métodos y prestaciones de servicios referidos a la salud sexual y procreación responsable. El PNSSyPR a través del Sistema de Aseguramiento de Insumos garantiza la entrega de métodos anticonceptivos en todo el país a mujeres en edad reproductiva que utilicen el sistema público de salud, con asesoramiento y/o conserjería especializada en los distintos hospitales provinciales y centros de salud³.
Las adolescentes y jóvenes, en general, pueden utilizar cualquier método anticonceptivo de manera segura y deben tener acceso a la variedad de opciones disponibles. La edad por sí misma no constituye una razón médica para no otorgar métodos a una adolescente. El anticonceptivo ideal será aquel que mejor se adapte a las necesidades de cada mujer, por lo cual es fundamental tener en cuenta las preferencias y posibilidades de cada una para sostener la adherencia al método anticonceptivo, y la situación de contexto para acceder al mismo⁴.
Es en este sentido que adquieren mayor atención los métodos conocidos como LARCs: anticonceptivos reversibles de larga duración, dentro de los que se incluyen el implante subdérmico (IS), los dispositivos intrauterinos de cobre y de levonorgestrel, reconocidos por su seguridad y altas tasas de efectividad; con un índice de Pearl (IP) para el implante que varía entre 0,0 y 0,5/100 mujeres/año (IP: número de embarazos que presentarían teóricamente 100 mujeres que utilizaran el mismo método anticonceptivo durante un año)5,6. Dentro de las ventajas de estos dispositivos se encuentran el uso independiente de la usuaria y que están desvinculados del coito, lo cual favorece su uso correcto y previene errores debidos a olvidos⁷.
El implante subdérmico se comenzó a distribuir de manera gratuita en Argentina por el PNSSyPR desde el año 2014. Es un dispositivo radioopaco que contiene 68 mg de etonogestrel y que provee un efecto anticonceptivo reversible de hasta 3 años de duración en las usuarias⁸. Su mecanismo de acción anticonceptivo consiste principalmente en la inhibición de la ovulación, asociado al espesamiento del moco cervical⁹. Si bien el etonorgestrel inhibe la ovulación, la actividad ovárica no se inhibe por completo, y el efecto anticonceptivo es rápidamente reversible luego de la extracción del implante¹⁰. La OMS establece un uso seguro de estos dispositivos hasta los 40 años, e incluso durante el puerperio inmediato, ya que se ha determinado que no interfiere con la lactancia.
El uso de implantes anticonceptivos con progestágenos solos se encuentra invariablemente asociado con alteraciones del patrón de sangrado menstrual. Estos cambios son el resultado final de un complejo proceso multifactorial activado por la exposición de los esteroides sexuales exógenos particularmente progestágenos. Las usuarias pueden experimentar un cambio en la frecuencia (ausencia, menos frecuente, más frecuente o continuo), en la intensidad (aumento o disminución) o en la duración. Existe una gran variación de los patrones de sangrado entre las usuarias del mismo implante e incluso en una misma usuaria a lo largo del tiempo de exposición. Esto puede ser explicado parcialmente por las variaciones de la actividad ovárica y de la respuesta de los vasos sanguíneos endometriales a los progestágenos. En la mayoría de los casos este sangrado se cataloga como frecuente y/o prolongado. La experiencia clínica muestra que esta es una de las causas más frecuentes de abandono del método. Cerca del 50% de usuarias experimentan un sangrado irregular durante los primeros tres meses, pero esta proporción disminuye a 30% al sexto mes. La incidencia de sangrado prolongado (más de 10 días) es del 30% durante los primeros tres meses y disminuye a 10-20% posteriormente11. Se informó amenorrea en alrededor de 1 de cada 5 mujeres. La incidencia de amenorrea aumenta entre 30-40% de las usuarias en los primeros 3 meses de uso. En los ensayos clínicos los cambios en el sangrado fueron el motivo más frecuente para interrumpir el tratamiento (alrededor del 11%). La dismenorrea tendió a mejorar durante su uso12.
Las complicaciones más frecuentemente reportadas con el uso de implantes subdérmicos con una frecuencia del 15 hasta el 25% de las usuarias en los estudios clínicos controlados son: cefalea, dolor pélvico, aumento de peso y acné. Con una frecuencia de 5 a 12% se observan: mareo, hipersensibilidad mamaria, nausea y cambios en el estado de ánimo. Es poco probable que la náusea y la hipersensibilidad mamaria estén relacionados con el uso de implantes. La pérdida de cabello, disminución de la líbido y fatiga son los menos frecuentemente reportados (3-9%), pueden estar posiblemente relacionados con el uso de los implantes11. Un evento común en las usuarias de implantes anticonceptivos es la presencia de folículos ováricos persistentes que desparecen espontáneamente y no requieren tratamiento específico o discontinuación del método. Las complicaciones no relacionadas con alteraciones menstruales son causa de discontinuación en menos del 10% de los casos13. Las complicaciones durante la inserción o remoción de los implantes son mínimas en el caso del implante único, y básicamente consisten en infección, expulsión del implante, sangrado excesivo, equimosis y ruptura de los implantes en el momento de su remoción. En términos generales, la vasta experiencia reportada en estudios clínicos muestra que todos los implantes anticonceptivos son equiparablemente seguros, lo cual puede atribuirse a las bajas dosis de progestágenos administradas mediante estos sistemas de liberación.
En la primera etapa de implementación, a cargo del PNSSyPR, el método estuvo dirigido a aquellas adolescentes de entre 15 años y 19 años que habían tenido al menos un evento obstétrico en los últimos 12 meses. Actualmente se amplió la cobertura hasta los 24 años, en mujeres que hayan tenido o no algún evento obstétrico previamente⁴.
Dado que en la Argentina el uso del implante subdérmico es relativamente reciente, existe poca bibliografía respecto al perfil de las usuarias de este, complicaciones asociadas a su uso y seguimiento en poblaciones de nuestro medio. Es por esto por lo que el presente trabajo tiene por objetivo conocer el perfil epidemiológico de las usuarias del implante subdérmico Implanon® en el Hospital Materno Neonatal Dr. Ramón Carrillo de la provincia de Córdoba, entre mayo de 2015 y mayo de 2018 inclusive.
OBJETIVO GENERAL
Establecer el perfil epidemiológico de las pacientes usuarias de implante subdérmico (IMPLANON®).
OBJETIVOS ESPECÍFICOS
Establecer grupo etario prevalente en la adquisición del método.
Conocer grado de escolaridad y antecedentes ginecoobsteticos de las usuarias.
Determinar la utilización o no de otro método anticonceptivo previo a la colocación del implante.
Establecer efectos secundarios o hallazgos en controles posteriores a la colocación, y causas de extracción.
MATERIALES Y MÉTODOS
Se realizó un estudio descriptivo, longitudinal y retrospectivo en pacientes usuarias del implante subdérmico Implanon® en el Hospital Materno Neonatal Dr. Ramón Carrillo (HMN) de la provincia de Córdoba, entre mayo de 2015 y mayo de 2018 inclusive. Se estudió la totalidad de las pacientes a las que se les colocó el implante desde el comienzo de la implementación del método en el nosocomio (mayo 2015).
La identificación de pacientes se realizó mediante la base de datos del área de Planificación Familiar de esta institución. La base de datos se confecciona a partir de una planilla de datos normalizada por el Programa Nacional de Salud Sexual y Procreación Responsable donde figuran los datos filiatorios y antecedentes gineco obstétricos de las pacientes; y los datos del implante (fecha de colocación, brazo derecho o izquierdo, numero de lote) [se adjunta en anexo 1] que es completada por el médico que coloca el implante. Los datos de los controles de las pacientes para seguimiento y el evento de extracción se obtuvieron de la base de datos del área de planificación familiar de las Historias clínicas de las pacientes. Se incluyó para este trabajo la realización o no de un primer control dentro del primer mes de uso y los síntomas manifestados en el mismo porque no se obtuvieron datos de los controles posteriores en la base de datos utilizada como fuente. Se recabó información sobre el patrón menstrual y posibles efectos adversos presentados. En caso de extracción, se registró su motivo.
Criterios de inclusión
- Pacientes de 15 a 24 años con o sin antecedente de evento obstétrico, sin cobertura social (criterios establecidos por el Programa Nacional de Salud Sexual y Procreación Responsable).
Criterios de exclusión
- Pacientes con implantes subdérmicos colocados en otra institución.
VARIABLES DE ESTUDIO
- Edad: clasificación según la OMS14.
- Adolescencia media 14 – 16 años.
- Adolescencia tardía 17 - 19 años.
- Adultos jóvenes 20 – 24 años.
- Escolaridad:
- Ninguna.
- Primaria incompleta.
- Primaria completa.
- Secundario incompleto.
- Secundario Completo.
- Universitario/Terciario incompleto.
- Universitario/Terciario completo.
- Antecedentes gineco-obstétricos:
- Gestas: 0, 1, 2, 3, >3.
- Abortos.
- Partos.
- Cesáreas.
- Método anticonceptivo previo:
- No utilizaba.
- Barrera.
- Anticonceptivo oral combinado.
- Anticonceptivo inyectable.
- Anticonceptivo oral de la lactancia.
- DIU.
- Implante.
- Otros.
- Control postcolocación: Si / No
- Reacciones adversas:
- Aumento subjetivo de peso.
- Acné.
- Cefalea.
- Alteración en el patrón menstrual: mixto para mas/ mixto para menos/otros.
- Extracción del método: Si / No
- Causas:
- Caducidad del método.
- Alteraciones del patrón menstrual: mixto para más/mixto para menos.
- Aumento subjetivo de peso.
- Cefalea.
- Deseo de embarazo.
- Acné.
- Otros.
- Causas:
Se creó una base de datos usando el programa Microsoft Excel y se realizó el análisis de los datos obtenidos mediante el programa InfoStat, a través de tablas de frecuencias estableciendo porcentajes.
Se investigó la presentación de efectos adversos (si la usuaria presentó alguno o no) manifestados en un primer control, dentro del mes de uso. Se clasificó el patrón menstrual en mixto “para más” o patrón menstrual mixto “para menos”. El primer patrón incluye sangrado frecuente, sangrado prolongado y sangrado abundante; el segundo incluye amenorrea y sangrado infrecuente. El patrón menstrual del resto de las usuarias (que no cumplían con estos requisitos) se clasificó como otros.
Este trabajo fue presentado y aprobado por el Comité de Capacitación y Docencia del Hospital Materno Neonatal.
Ninguno de los autores presenta conflictos de interés. Los mismos se comprometen a resguardar la confidencialidad de los datos de los pacientes.
RESULTADOS
Se incluyeron 524 pacientes entre 15 y 24 años con implantes subdérmicos (IS) colocados desde mayo de 2015 hasta mayo de 2018 inclusive, de las cuales se excluyó una paciente por colocación del dispositivo en otra institución.
Los resultados del perfil sociodemográfico, y los antecedentes ginecológicos y obstétricos, se obtuvieron de la población total de usuarias que se colocaron un IS, con un n de 523.
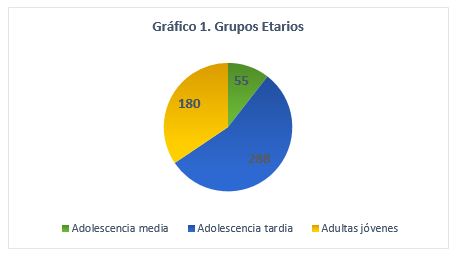
El 65% de las pacientes eran adolescentes, y a su vez, se subdividió esta categoría en adolescencia media y tardía (Gráfico 1).
En relación con el grado de escolaridad, el 71% obtuvo secundario incompleto, seguido por el 19% que si completó el secundario. Un 2% alcanzó a completar los estudios primarios y solo un 1,3% presentó mayor grado de escolaridad, es decir estudios universitarios/terciaros. Hubo un 8% de no registro.
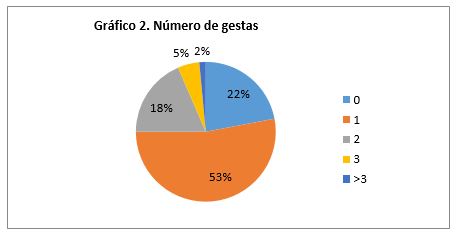
El 78% de las pacientes presentó al menos un antecedente obstétrico, con una media de 1,12 gestas por paciente. El número de gestas y la paridad en relación al grupo etario se muestra en el gráfico 2. La media de gestas presentó una relación inversa en torno al grado de escolaridad alcanzado por las pacientes; con un promedio de 1,89 gestas para mujeres con primario completo, y 0,33 en el caso de las que alcanzaron nivel terciario o universitario.
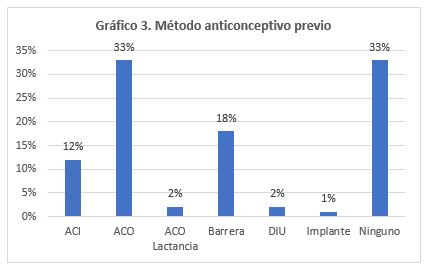
Del total de las pacientes incluidas en este trabajo el 33% no usaba ningún método anticonceptivo previo a la colación del IS, de las cuales el 70% presentaba escolaridad incompleta. Un 1% había usado previamente este dispositivo (Gráfico 3).
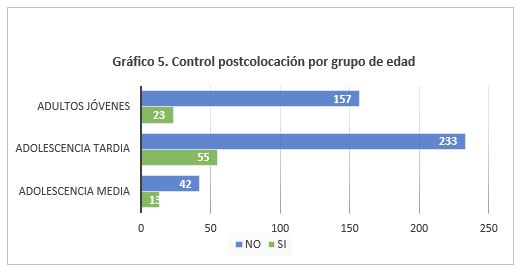
De las 523 pacientes se tienen datos de 91 usuarias (n 91) que asistieron a control dentro del primer mes de uso. De la población restante no se pudo determinar si fue por inasistencia al mismo o por falta de registro. El 13% manifestó algún síntoma en esta consulta. La mediana de efectos adversos presentados al control fue de 1.
Se realizaron 17 extracciones, de las cuales un 41% fue por caducidad del método. El resto de las causas de extracción precoz se muestran en el Gráfico 4.
DISCUSIÓN
El embarazo no planificado es una problemática que aqueja de manera particular a la población adolescente y de adultos jóvenes1. El PNSSyPR se propone entonces, promover la salud sexual de los y las adolescentes, y garantizar el acceso a los diversos métodos anticonceptivos, entre los que se encuentra el implante subdérmico. Las pacientes a las que se destina el mismo, y las cuales han sido incluidas en nuestro análisis, son mujeres entre 15 y 24 años, con o sin antecedente obstétrico, y sin obra social. El 65% fueron pacientes adolescentes, con una media de edad de 18,7 años, muy por debajo de la media de edad de usuarias descripta en la bibliografía mundial, que oscila entre 27,7 y 31,2 años6,7,8,9.
El 78% de las pacientes presentaron al menos un antecedente obstétrico, probablemente esto se deba a los criterios propuestos por el PNSSyPR al comienzo de la implementación del implante subdérmico. El 33% de las pacientes no utilizaba ningún método anticonceptivo previo a la colocación, y el 18% sólo método de barrera. Un trabajo realizado en nuestro país, en dos centros de salud de la provincia de Buenos Aires, encontró también que un 54% de las usuarias no utilizaban ningún método o sólo preservativo, de modo similar a la población general. De esta manera se pone de manifiesto la problemática del embarazo adolescente, y la falta de conocimiento o acceso a métodos anticonceptivos15.
En relación con la variable escolaridad, la misma no fue analizada en la mayoría de la bibliografía utilizada. Creemos que es relevante ya que observamos que la media en el número de gestas decrece en relación con el grado de escolaridad alcanzado, y, además, el 70% de las pacientes que no utilizaban ningún método anticonceptivo presentaron escolaridad incompleta.
Una de las principales dificultades de nuestro trabajo se encontró en la falta de controles posteriores a la colocación. Sólo se pudieron efectuar controles durante el primer mes de la colocación en el 17% de las pacientes, dentro de las cuales no se encontraron complicaciones asociadas a la colocación, y la gran mayoría se manifestó asintomática. Si bien algunos trabajos han reportado casos de reacciones vasovagales y dolor, principalmente en pacientes menores de 25 años, esto no fue estadísticamente significativo7. En relación a las reacciones adversas más frecuentes informadas en los controles, acorde a lo reportado, se encontraron las alteraciones del patrón de sangrado “para más”, sin embargo esto no estuvo vinculado a la extracción del implante, la cual se dio en su mayoría por caducidad del método, y en segundo lugar por deseo de embarazo8-14.
CONCLUSIÓN
El presente trabajo constituye un aporte al conocimiento de las usuarias de implante subdérmico en nuestro medio. Se estableció un perfil de paciente adolescente, con escolaridad incompleta, antecedentes obstétricos y sin utilización de método anticonceptivo previo. Creemos que es fundamental conocer estas características para la implementación de instancias de conserjería dirigidas particularmente a este grupo etario, y para proporcionar información adecuada y completa tendiente a maximizar las instancias de control, y disminuir las extracciones precoces del método.
BIBLIOGRAFÍA
- Organización Mundial de la Salud (OMS). Nota descriptiva: Planificación Familiar. [Internet]. Febrero 2018. Disponible en: http://www.who.int/es/news-room/fact-sheets/detail/family-planning-contraception.
- Organización Panamericana de la Salud (OPS); Fondo de las Naciones Unidas para la Infancia (UNICEF). Acelerar el progreso hacia la reducción del embarazo en la adolescencia en América Latina y el Caribe. Informe de consulta técnica. Washington DC; agosto 2016.
- Ministerio de Salud, Presidencia de la Nación [Internet]. Buenos Aires (Argentina); 2016. Programa Nacional de Salud Sexual y Procreación Responsable; [citado 2016 ago 26]; [1 pantalla]. Disponible en: http://www.msal.gob.ar/saludsexual/programa.php.
- Ministerio de Salud, Presidencia de la Nación. Métodos anticonceptivos - Guía para profesionales de la salud. Serie: Actualización Profesional. Buenos Aires, marzo 2012.
- Prescott G, Matthews C. Long-acting reversible contraception: a review in special populations. Pharmacotherapy. 2014; 34(1):46-59.
- McNicholas C, Swor E, Wan L, Peipert J. Prolonged use of the etonogestrel implant and levonorgestrel intrauterine device: 2 years beyond Food and Drug Administration-approved duration. Am J ObstetGynecol. 2017; 216(6):586.e1-586.e6.
- López del Cerro E, Serrano Diana C, Castillo Cañadas A, González Mirasol E, García Santos F, Gómez García M, et al. Influence of age on tolerability, safety and effectiveness of subdermal contraceptive implants.J ObstetGynaecol. 2018; 19: 1-6.
- Bahamondes L, Brache V, Meirik O, Ali M, Habib N, Landoulsi S. A 3-year multicentre randomized controlled trial of etonogestrel- and levonorgestrel-releasing contraceptive implants, with non-randomized matched copper-intrauterine device controls.HumReprod. 2015; 30(11):2527-38.
- Graesslin O; Korver T. The contraceptive efficacy of Implanon: A review of clinical trials and marketing experience.Eur J ContraceptReprodHealthCare. 2008; 13(S1): 4–12.
- ANMAT: Boletín de disposiciones [Internet]. Buenos Aires (Argentina); c2011. Disposición Nº 4272; 2011 Jun [citado 2016 ago 29]; [46 pantallas]. Disponible en: http://www.anmat.gov.ar/boletin_anmat/junio_2011/Dispo_4272-11.pdf.
- Brache V, Faundes A, Alvarez F, Cochon L. Nonmenstrual adverse events during use of implantable contraceptives for women: data from clinical trials. Contraception. 2002; 65(1):63-74.
- Mejía Ugarte M. Complicaciones al uso de implante subdérmico con etonogestrel en usuarias adscritas al Programa de Planificación Familiar en el C.S.R.D San Pedro Tenayac en los años 2011-2013 (tesis doctoral) Universidad Autónoma del estado de México 2014.
- Blumenthal P, Gemzell-Danielsson K, Marintcheva-Petrova M. Tolerability and clinical safety of Implanon. Eur J Contracept Reprod Health Care. 2008 Jun;13 Suppl 1:29-36.
- Organización Mundial de la Salud (OMS) [Internet]. Desarrollo en la adolescencia. Disponible en: http://www.who.int/maternal_child_adolescent/topics/adolescence/dev/es.
- Rall P, Dejean L, Luna M, Lafranconi M, Parera C, Crudo D. Aceptabilidad del implante subdérmico y el perfil sociodemográfico de sus usuarias, durante el primer año de uso. AMAdA. 2017; 13:2.
- Residencia Tocoginecología unidad hospitalaria Hospital Materno Neonatal Dr. Ramón Carrillo / Hospital Rawson. Córdoba, Argentina.
- Servicio de Tocoginecología Hospital Materno Neonatal Dr. Ramón Carrillo. Córdoba, Argentina.