Complicaciones Obstétricas en pacientes de grupos etarios de riesgo que finalizaron su gestación en 2022 en Santa Fe
Autores:
Cancellieri C1, Fernández Guerino L2, Pini Gueli V3, Seiref S4
Resumen
La edad materna en los extremos de la fertilidad es considerada un factor de riesgo para complicaciones obstétricas. Objetivo: analizar las complicaciones que tuvieron las pacientes durante el embarazo y parto y su relación con la edad materna en el Hospital J. B. Iturraspe de Santa Fe en el 2022. Pacientes y Métodos: se realizó un estudio transversal, analítico y retrospectivo, utilizando datos del Sistema Informático Perinatal (SIP). Estos fueron analizados con el software R v 4.3.1. Resultados: las pacientes menores o iguales a 18 años tuvieron mayor porcentaje de embarazo no controlado, recién nacidos (RN) de bajo peso para edad gestacional (EG) y de parto pretérmino. El grupo de mayores o iguales a 35 años tuvo mayor porcentaje de diabetes gestacional, trastornos hipertensivos, nacimientos por cesárea y RN de alto peso para EG. Conclusión: se encontró que el riesgo obstétrico presentó diferencias estadísticamente significativas respecto a la edad materna.
Abstract
Maternal age at the extremes of fertility is considered as a risk factor for obstetric complications. Purpose: analyze the complications during pregnancy and delivery and their relation with maternal age among patients that delivered at the J. B. Iturraspe Hospital of Santa Fe in 2022. Patients and Methods: a cross-sectional, analytical and retrospective study was conducted, using data from the Perinatal Information System (SIP), that was analyzed with R software v 4.3.1. Results: patients younger or equal to 18 years of age had a higher percentage of uncontrolled pregnancy, neonates with low weight for gestational age and preterm delivery. The group older or equal to 35 years had a higher percentage of gestational diabetes, hypertensive disorders, cesarean section delivery, and neonates with high weight for gestational age. Conclusion: Statistically significant differences were found between maternal age and obstetric risk in the analyzed population.
Introducción
La Organización Mundial de la Salud (OMS) considera edades de riesgo obstétrico a las menores o iguales de 15 años y a las mayores o iguales de 35 años (1). Las mujeres menores de 20 años tienen mayor riesgo de tener partos prematuros, recién nacidos (RN) con bajo peso para la edad gestacional y mortinatos. Las mujeres de 35 años o más tienen un mayor riesgo de aborto espontáneo, RN con anomalías cromosómicas y congénitas, diabetes gestacional, placenta previa, parto por cesárea y trastornos hipertensivos del embarazo (2).
En las últimas décadas algunos países han informado que las tasas de natalidad entre las mujeres mayores han aumentado, aunque ambos extremos etarios presentan más complicaciones que las edades medias (3). En España, la media de edad materna al primer parto pasó de 25,2 años en 1975 a 30,7 años en 2016. En ese año, el 38,7% de los partos correspondieron a las mayores de 35 años y el 8,39% a las mayores de 40 años (4). En Estados Unidos, entre los años 1970 y 2000, los nacimientos vivos de mujeres iguales o mayores de 35 años aumentaron de un 5% a un 13%. En contraposición, la tasa de natalidad de adolescentes de 15 a 19 años disminuyó un 8% en 2020, con respecto al 2019(5).
En el año 2022, en Argentina, el Centro de Implementación de Políticas Públicas para la Equidad y el Crecimiento (CIPPEC) publicó que los embarazos entre los 10 a 19 años disminuyeron un 55% desde el 2015 al 2020, lo que significó que el número de personas gestantes de hasta 20 años que tuvieron hijos se redujera en promedio 60.000 cada año. A su vez, la evolución de la estructura de la fecundidad por edad muestra la disminución de las madres del grupo de 25 a 29 años y el crecimiento de las de 35 a 39 años (6).
Los determinantes de esta modificación del patrón reproductivo pueden explicarse por los cambios culturales, sociales, tecnológicos y económicos (7). El aumento de los nacimientos en edades maternas mayores se debe a la postergación del deseo de maternidad, al matrimonio tardío, al aumento de las tasas de divorcio seguido de nuevos matrimonios, a la disponibilidad de mejores opciones anticonceptivas y de tecnología de reproducción asistida, mayores oportunidades de educación superior y avance profesional para las mujeres (4).
El objetivo de este trabajo fue analizar las complicaciones que tuvieron las pacientes durante el embarazo y el parto y su relación con la edad materna en el Hospital José Bernardo Iturraspe de la Ciudad de Santa Fe en el año 2022.
Pacientes y Métodos
Se realizó un estudio transversal, analítico y retrospectivo. Se recopilaron datos de las historias clínicas perinatales de todas las pacientes que finalizaron su gestación en el periodo 1 de enero de 2022 - 31 de diciembre de 2022 (N=2574) en el Hospital J. B. Iturraspe de la Ciudad de Santa Fe, Argentina.
Se excluyeron las pacientes cuyo embarazo finalizó antes de la semana 20 de gestación y las pacientes cuyos fetos pesaron menos de 500 gramos.
Los datos necesarios se obtuvieron del Sistema Informático Perinatal (SIP). Para el relevamiento de estos datos se solicitó y obtuvo la autorización del Comité de Docencia e Investigación y del Área de Estadística del Hospital J. B. Iturraspe.
La edad materna fue dividida en tres grupos etarios: Grupo 1 ≤ 18 años, Grupo 2 entre 19 y 34 años y Grupo 3 ≥ 35 años. Para el Grupo 1 no se consideró el límite establecido por la OMS (≤ 15 años), ya que, tras la recolección de datos, el n correspondiente a las ≤ 15 años fue de 39.
Se analizó la cantidad de controles prenatales (considerándose según el Ministerio de Salud de Argentina como no controlado a aquel embarazo con menos de 5 controles) (8), los hábitos tóxicos durante la gestación (consumo de tabaco, alcohol y drogas) y la presencia de las siguientes complicaciones obstétricas: trastornos hipertensivos (incluyéndose hipertensión gestacional, preeclampsia sobreimpuesta a hipertensión crónica, preeclampsia, eclampsia y síndrome de HELLP), diabetes gestacional (DG) y hemorragias durante el embarazo y postparto (incluyéndose atonía uterina, desgarros, restos placentarios y desprendimiento de placenta normoinserta). También se analizó la vía de finalización del embarazo (parto vaginal o cesárea) y la edad gestacional (EG) al nacimiento (clasificándose al RN como: pretérmino < 37 semanas, término entre 37 y 42 semanas y postérmino > 42 semanas).
Debido a limitaciones del SIP, la clasificación del peso respecto a la EG se consideró solo en los RN de término: bajo peso para EG (BPEG) a los RN de < 2500 gramos, peso adecuado para EG (PAEG) a los RN entre 2500 y 4000 gramos y alto peso para EG (APEG) a los RN > 4000 gramos.
Los criterios diagnósticos para trastornos hipertensivos, DG, hemorragias del embarazo y postparto, RN pretérmino, término y post término y peso para la edad gestacional, fueron establecidos según los protocolos del Servicio de Ginecología y Obstetricia del Hospital J. B. Iturraspe. Se confeccionó una base de datos en el programa Excel de Microsoft. La información fue transferida al software R v 4.3.1 para su análisis. El DNI (Documento Nacional de Identidad) de cada paciente fue codificado para preservar su privacidad. Las variables cuantitativas se describieron con media y desvío estándar. Las variables cualitativas se describieron con frecuencia absoluta y relativa. Para el análisis de la relación entre variables cualitativas se utilizó el test de Chi-cuadrado. La significancia estadística se fijó en α ≤0,05.
Resultados
Se analizaron los datos de todas las pacientes que finalizaron la gestación en el Hospital J. B. Iturraspe en el 2022 (N=2574). El rango etario fue de 13 a 46 años con una media de 25 ± 6 años.
Tabla 1. Distribución según grupo etario de la población analizada en el Hospital J.B. Iturraspe en el año 2022
|
Grupo Etario |
Número de pacientes (n) |
Porcentaje |
|
≤ 18 años |
259 |
10,1% |
|
19 a 34 años |
2090 |
81,2% |
|
≥ 35 años |
225 |
8,7% |
En la tabla 1 se presenta la distribución de las pacientes por edad.
Tabla 2. Control del embarazo según grupo etario de las pacientes analizadas en el Hospital J.B. Iturraspe en el año 2022
|
Grupo Etario |
Embarazo Controlado |
Embarazo no controlado |
Total |
|
≤ 18 años |
36,3% (n=94) |
63,7% (n=165) |
100% (n=259) |
|
19 a 34 años |
25,78% (n=539) |
74,2% (n=1551) |
100% (n=2090) |
|
≥ 35 años |
23,5% (n=53) |
76,4% (n=172) |
100% (n=225) |
El 73,2% de las pacientes (n=1888) tuvo un embarazo controlado y el 26,8% (n=686) no controlado. El porcentaje de embarazos controlados y no controlados de cada grupo etario se detalla en la Tabla 2.
Hubo diferencias estadísticamente significativas en cuanto al control del embarazo entre los grupos de ≤ 18 y 19 a 34 años (p=0,0002) y entre los grupos de ≤ 18 y ≥ 35 años (p=0,002), no existiendo diferencia entre los grupos de 19 a 34 y ≥ 35 años (p=0,4).
Tabla 3. Hábitos tóxicos según el grupo etario en las pacientes analizadas en el Hospital Iturraspe J.B. en el año 2022
|
Grupo Etario |
Tabaco |
Alcohol |
Drogas |
|
≤ 18 años |
10,03% (n=26) |
0,77% (n=2) |
1,15% (n=3) |
|
19 a 34 años |
13,3% (n=278) |
1,91% (n=40) |
1,62% (n=34) |
|
≥ 35 años |
11,11% (n=25) |
2,22% (n=5) |
3,11% (n=7) |
Del total de las pacientes, el 12,8% (n=329) refirió haber fumado, el 1,8% (n=47) haber consumido alcohol y el 1,7% (n=44) drogas durante el embarazo. La distribución de los hábitos tóxicos en los distintos grupos etarios se presenta en la Tabla 3. No se encontraron diferencias estadísticamente significativas.
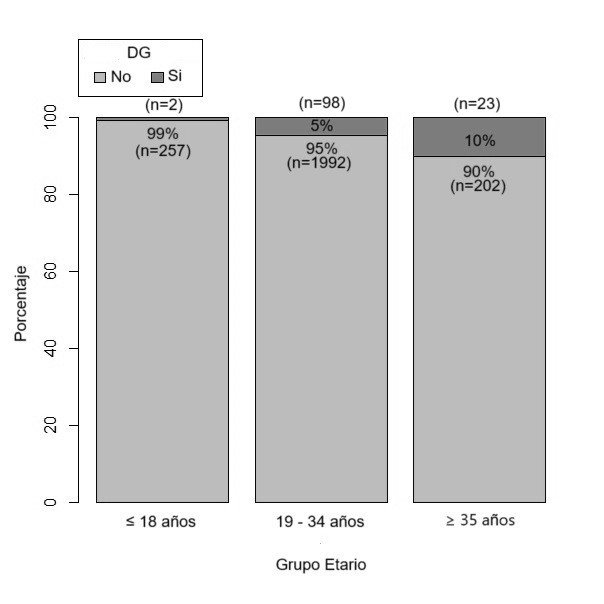
Gráfico 1. Comparación de las frecuencias de DG distribuidas por grupos etarios en embarazadas del Hospital J.B. Iturraspe en el año 2022.
El 4,77% de las pacientes presentó DG (n=123). Las diferencias fueron estadísticamente significativas en todos los grupos: entre ≤ 18 y 19 a 34 años (p=0,003), entre de 19 a 34 y ≥ 35 años (p=0,0003) y entre ≤ 18 y ≥ 35 años (p=0,000002). La distribución según el grupo etario se presenta en el gráfico 1.

Gráfico 2. Comparación de las frecuencias de trastornos hipertensivos distribuidas por grupos etarios en embarazos del Hospital J.B. Iturraspe en el año 2022.
El 10,33% de las pacientes (n=266) presentó trastornos hipertensivos durante el embarazo. La distribución según el grupo etario se presenta en el gráfico 2. Las diferencias fueron estadísticamente significativas entre los grupos de 19 a 34 y ≥ 35 años (p=0,00000004) y entre los grupos de ≤ 18 y ≥ 35 años (p=0,00001). No se encontró esta diferencia entre los grupos de ≤ 18 y 19 a 34 años.
Tabla 4. Distribución de hemorragias en el embarazo según el grupo etario de las pacientes del Hospital J.B. Iturraspe en el año 2022
|
Grupo Etario |
Presencia |
Ausencia |
|
≤ 18 años |
0,77% (n=2) |
99,23% (n=253) |
|
19 a 34 años |
0,91% (n=19) |
99,09% (n=2071) |
|
≥ 35 años |
0,44% (n=1) |
99,56% (n=224) |
En la Tabla 4 se muestra el número de pacientes que presentaron hemorragia durante el embarazo. No se encontraron diferencias estadísticamente significativas entre los grupos.
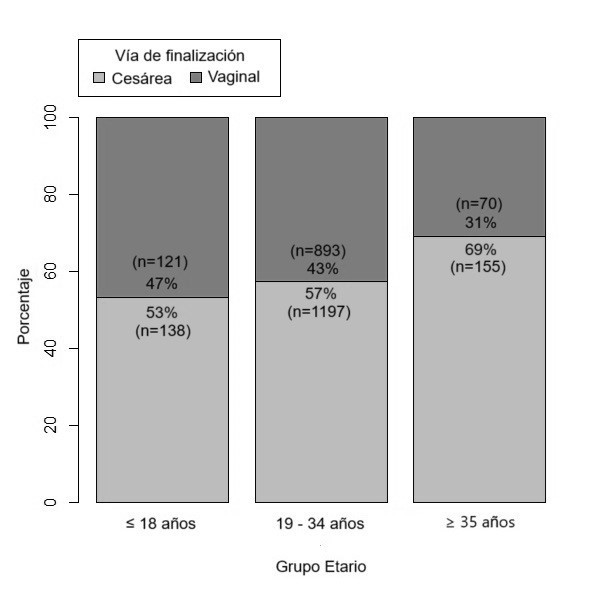
Gráfico 3. Comparación de las vías de finalización del parto distribuidas por grupos etarios de las embarazadas del Hospital J.B. Iturraspe en el año 2022.
El 57,88% de los nacimientos fueron por cesárea (n=1490). La vía de finalización según el grupo etario se presenta en El gráfico 3. Las diferencias fueron estadísticamente significativas entre los grupos: de 19 a 34 y ≥ 35 años (p=0,0007) y entre los de ≤ 18 y ≥ 35 años (p=0,0004). Entre los grupos de ≤ 18 y 19 a 34 años no se encontraron estas diferencias.
Se constataron un total de 12 hemorragias postparto siendo 11 de ellas en el grupo de 19 y 34 años y solo 1 en el de ≤ 18 años. No se encontraron diferencias estadísticamente significativas entre los grupos.
Tabla 5. Distribución de RN pretérmino y término en los distintos grupos etarios en las pacientes del Hospital J.B. Iturraspe en el año 2022
|
Grupo Etario |
Pretérmino |
Término |
|
≤ 18 años |
18,9% (n=49) |
81,1% (n=210) |
|
19 a 34 años |
14,4% (n=300) |
85,6% (n=1790) |
|
≥ 35 años |
16,9% (n=38) |
83,1% (n=187) |
Del total de nacimientos, el 15,03% (n=387) fueron RN pretérmino y el 84,96% (n=2187) de término. No se constataron RN post término. Solo se encontraron diferencias estadísticamente significativas entre los grupos de ≤ 18 años y 19 a 34 años (p=0,05). La distribución de RN pretérmino y término según el grupo etario se presenta en la Tabla 5.
Tabla 6. Peso para la EG de los RN de término según el grupo etario de las pacientes del Hospital J.B. Iturraspe en el año 2022
|
Grupo Etario |
BPEG |
PAEG |
APEG |
|
≤ 18 años |
5,3% (n=11) |
91,14% (n=191) |
3,3% (n=7) |
|
19 a 34 años |
4% (n=73) |
90,3% (n=1615) |
5,7% (n=102) |
|
≥ 35 años |
5,9% (n=12) |
84,5% (n=158) |
9,6% (n=18) |
En la Tabla 6 se presenta el análisis del peso para la EG de los RN de término (n=2187), según el grupo etario. Del total, 4,38% (n=96) fueron de BPEG, el 89,8% (n=1964) de PAEG y el 5,8% (n=127) de APEG. Las diferencias fueron estadísticamente significativas entre los grupos de 19 a 34 y ≥ 35 años (p=0,04) y entre los de ≤ 18 y ≥ 35 años (p=0,03). Entre los grupos de ≤ 18 y 19 a 34 años no se encontraron estas diferencias.
Discusión
El Hospital J. B. Iturraspe es una institución de referencia para el control, seguimiento y finalización del embarazo con y sin riesgo en la provincia de Santa Fe. Su cobertura corresponde a la zona centro y norte de la región y provincias contiguas, por lo que los resultados obtenidos en este estudio se podrían considerar representativos para la población.
La media de la población estudiada fue de 25 años, lo cual no refleja la tendencia de incremento de la edad materna. En Buenos Aires se observó que la media se mantuvo estable durante más de 10 años, con un valor de 29 años, aumentando hasta alcanzar los 31 años en el 2017(9).
El control prenatal tiene como fin determinar las condiciones de salud materna y fetal, identificar factores de riesgo y educar a la gestante (10). Un adecuado control prenatal permite la aplicación de un gran número de medidas encaminadas a determinar y mantener la salud maternofetal en el embarazo (8,11). Un estudio encontró una asociación significativa entre el embarazo adolescente y una mala adherencia al control prenatal (12). En la población analizada el mayor porcentaje de embarazos no controlados se encontró en el grupo de menores o iguales a 18 años, mientras que en el resto de las pacientes se vio un mayor porcentaje de embarazo controlado.
En relación con los hábitos tóxicos, un estudio canadiense señaló que las pacientes jóvenes presentaron mayor consumo que las añosas (13). En este trabajo no hubo diferencias significativas entre los grupos etarios. Las mayores o iguales a 35 años presentaron mayor consumo de drogas y alcohol que las menores o iguales a 34 años. Un estudio multicéntrico realizado en Argentina demostró que existe una alta proporción de embarazadas que mantiene el consumo de cigarrillos durante el embarazo, lo que coincide con los altos porcentajes de tabaquismo que se encontraron en la población estudiada (14). Según el Ministerio de Salud de Argentina, se estima que del 5 a 10% de las gestantes refieren uso de drogas ilícitas en el embarazo, aunque en este trabajo el porcentaje fue menor (1,7%). Respecto al alcohol, el mismo informe refiere que su consumo es el más prevalente, lo cual no coincide con lo encontrado (15).
Se señala la edad avanzada (mayor o igual a 35 años) como factor de riesgo para padecer DG (16) y trastornos hipertensivos en el embarazo (7). Esta tendencia se vio reflejada en la población analizada, observándose que la DG aumenta progresivamente con la edad. En cuanto a los trastornos hipertensivos, el grupo de mayores o iguales a 35 años presentó mayor incidencia que las menores o iguales a 34 años.
Las hemorragias durante el embarazo y postparto se presentan con mayor frecuencia en edades maternas extremas (menores a 18 años y mayores a 35 años) (17). Esto se contrapone con lo encontrado, donde la mayoría de las hemorragias obstétricas se documentaron entre las pacientes de 19 a 34 años.
En este trabajo se encontró que la mayoría de los embarazos finalizaron por cesárea, siendo el grupo de mayores o iguales a 35 años el que presentó mayor porcentaje. Un estudio encontró que la tasa de cesárea es mayor en la edad avanzada, coincidiendo con lo expuesto (3).
Ratiu observó un riesgo significativo de parto pretérmino en gestantes de edad avanzada (4). Sin embargo, en la población estudiada la mayor tasa de parto pretérmino se encontró en las menores de 18 años.
Timofeev encontró que las menores de 20 años tienen mayor riesgo de BPEG (2), mientras que Ratiu en las mayores de 35 años(4) y Estrada-Restrepo en los grupos de edades extremas (menores de 20 años y mayores de 34 años) (18). En la población analizada la mayoría de los casos de BPEG se encontraron en las pacientes menores o iguales de 18 años y en las mayores o iguales de 35 años.
Conclusión
En la población analizada el riesgo obstétrico presentó diferencias estadísticamente significativas respecto a la edad materna, lo que coincide con la bibliografía. Como puntos relevantes de esta relación se encontró que las pacientes menores o iguales a 18 años tuvieron mayor porcentaje de embarazo no controlado, RN con BPEG y de parto pretérmino, mientras que las mayores o iguales a 35 años tuvieron mayor porcentaje de DG, trastornos hipertensivos, nacimientos por cesárea y RN de APEG. Se sugiere comparar los datos con los de años anteriores para evaluar la evolución en el tiempo de la relación riesgo obstétrico – edad materna. También se propone relacionar la vía de finalización del embarazo con DG y trastornos hipertensivos. Así como determinar si hay correlación entre la edad materna y los hábitos tóxicos durante el embarazo con los resultados adversos perinatales.
Referencias
- Adolescent pregnancy. (s/f). Who.int. Recuperado el 8 de septiembre de 2023, de https://www.who.int/es/news-room/fact-sheets/detail/adolescent-pregnancy
- Timofeev, J., Reddy, U. M., Huang, C.-C., Driggers, R. W., Landy, H. J., & Laughon, S. K. (2013). Obstetric complications, neonatal morbidity, and indications for cesarean delivery by maternal age. Obstetrics and Gynecology, 122(6), 1184–1195. https://doi.org/10.1097/aog.0000000000000017
- Claramonte Nieto, M., Meler Barrabes, E., Garcia Martínez, S. et al. Impact of aging on obstetric outcomes: defining advanced maternal age in Barcelona. BMC Pregnancy Childbirth 19, 342 (2019). https://doi.org/10.1186/s12884-019-2415-3
- Ratiu, D., Sauter, F., Gilman, E., Ludwig, S., Ratiu, J., Mallmann-Gottschalk, N., Mallmann, P., Gruttner, B., & Baek, S. (2023). Impact of advanced maternal age on maternal and neonatal outcomes. In Vivo (Athens, Greece), 37(4), 1694–1702. https://doi.org/10.21873/invivo.13256
- Hamilton BE, Martin JA, Osterman MJK, Division of Vital Statistics, National Center for Health Statistics. Births: Provisional Data for 2019. Vital Statistics Rapid Release, Report 008. May 2020. (Available at https://www.cdc.gov/nchs/data/vsrr/vsrr-8-508.pdf).
- Centro de Implementación de Políticas Públicas para la Equidad y el Crecimiento (2022). Odisea demográfica, tendencias demográficas en Argentina: insumos claves para el diseño del bienestar social. Recuperado el 6 de octubre del 2023 de: https://www.cippec.org/wp-content/uploads/2023/02/INF-PS-Odisea-demografica-11.22.pdf
- Heras Pérez, B., Gobernado Tejedor, J., Mora Cepeda, P., & Almaraz Gómez, A. (2011). La edad materna como factor de riesgo obstétrico. Resultados perinatales en gestantes de edad avanzada. Progresos de obstetricia y ginecología (Internet), 54(11), 575–580. https://doi.org/10.1016/j.pog.2011.06.012
- Recomendaciones para la Práctica del Control preconcepcional, prenatal y puerperal. Edición 2013. Dirección Nacional de Maternidad e Infancia, Ministerio de Salud de la República Argentina. Disponible en: https://bancos.salud.gob.ar/sites/default/files/2018-10/0000000158cnt-g02.control-prenatal.pdf
- La fecundidad en la Ciudad de Buenos Aires (2021). Ministerio de Hacienda y Finanzas. Recuperado el 15 de septiembre de 2023, de https://www.estadisgob.ar/eyc/wp-content/uploads/2022/11/Ir_2022_1710.pdf
- Cáceres-Manrique, F. de M. (2009). El control prenatal: una reflexión urgente. Revista colombiana de obstetricia y ginecologia, 60(2), 165–170. http://www.scielo.org.co/scielo.php?pid=S0034-74342009000200007&script=sci_abstract&tlng=es
- Minakami H, Maeda T, Fujii T, Hamada H, Iitsuka Y, Itakura A, et al.Guidelines for obstetrical practice in Japan: Japan Society of Obstetrics and Gynecology (JSOG) and Japan Association of Obstetri-cians and Gynecologists (JAOG) 2014 edition. J Obstet Gynaecol Res. 2014;40(6):1469-99. http://doi.org/c4hh
- Mendoza Tascón, Luis Alfonso, Arias Guatibonza, Martha Deyfilia, Peñaranda Ospina, Claudia Bibiana, Mendoza Tascón, Laura Isabel, Manzano Penagos, Stefania, y Varela Bahena, Ana María. (2015). Influencia de la adolescencia y su entorno en la adherencia al control prenatal e impacto sobre la prematuridad, bajo peso al nacer y mortalidad neonatal. Revista chilena de obstetricia y ginecología, 80(4), 306-315. https://dx.doi.org/10.4067/S0717-75262015000400005
- Popova S, Dozet D, O'Hanlon G, Temple V, Rehm J. Maternal alcohol use, adverse neonatal outcomes and pregnancy complications in British Columbia, Canada: a population-based study. BMC Pregnancy Childbirth. 2021 Jan 22;21(1):74. doi: 10.1186/s12884-021-03545-7. PMID: 33482764; PMCID: PMC7821646
- Nahabedian, Susana, Pascansky, Daniel, Vanoni, Susana, Inza, Fernando, Schönfeld, Daniel, Svetliza, Graciela, Pace, Salvador, Alonso, Álvaro, Gaitán, Cristina, Scarinci, Mirta, Carles, Daniel, Martínez Cortizas, María Alicia, Giugno, Eduardo, & Precerutti, Juan A. (2015). Estudio multicéntrico sobre prevalencia de tabaquismo en mujeres embarazadas en 15 centros de salud de Argentina. Revista americana de medicina respiratoria, 15(1), 28-35. Recuperado en 10 de septiembre de 2023, de http://www.scielo.org.ar/scielo.php?script=sci_arttext&pid=S1852-236X2015000100006&lng=es&tlng=es
- Recomendaciones para la prevención del consumo perinatal de sustancias psicoactivas y para la contención y cuidado de las personas afectadas Versión ampliada Noviembre de 2022. Ministerio de Salud de la República Argentina. Recuperado en 10 de septiembre de 2023, de https://bancos.salud.gob.ar/sites/default/files/2022-11/Recomend.consumos%20problematicos_perinatales.pdf
- Pinheiro, R. L., Areia, A. L., Mota Pinto, A., & Donato, H. (2019). Advanced maternal age: Adverse outcomes of pregnancy, A meta-analysis. Acta medica portuguesa, 32(3), 219–226. https://doi.org/10.20344/amp.11057
- Ossé, L., Nebout, S., Filippov, J., & Keita, H. (2020). Hemorragias obstétricas. EMC - Ginecología-Obstetricia, 56(3), 1–8. https://doi.org/10.1016/s1283-081x(20)44038-x
- Estrada-Restrepo, A., Restrepo-Mesa, S., Ceballos-Feria, N., Mardones-Santander, F. (2013). Factores maternos relacionados con el peso al nacer de recién nacidos a término. Saúde Pública 32 (11). https://www.scielo.br/j/csp/a/FdHmLY3wjDzMZJhcTRQ5Rzc/?lang=es
1. Médica. Facultad de Ciencias Médicas, Universidad Nacional del Litoral.
2. Médica. Facultad de Ciencias Médicas, Universidad Nacional del Litoral.
3. Médica. Facultad de Ciencias Médicas, Universidad Nacional del Litoral.
4. Profesor Titular de la Cátedra de Ginecología Clínica y Obstetricia. Facultad de Ciencias Médicas, Universidad Nacional del Litoral.
