Factores de riesgo maternos y complicaciones obstétricas en gestantes de recién nacidos macrosómicos en el Hospital Materno Neonatal Dr. Ramón Carrillo, Córdoba, Argentina.
Autores:
Investigador Principal: Martinez Marietti Candela1 Tutor: Lucia Corradi2, María Gabriela Flores3 Jefe del Servicio: Caratti María Martha4
Resumen
Objetivo
Identificar los factores de riesgo y complicaciones obstétricas asociados a macrosomía.
Método
estudio observacional, retrospectivo, transversal, en el Hospital Materno Neonatal “Ministro Doctor Ramón Carrillo” de Córdoba en mujeres embarazadas, cuyo producto de gestación fue categorizado como recién nacido macrosómico que han recibido asistencia médica durante el parto en el período de enero de 2020 a diciembre del 2021.
Resultados
Se estudiaron 681 pacientes cuyos recién nacidos presentaron macrosomía. La incidencia de macrosomía fetal fue de 8.36%. Los factores de riesgo que presentaron mayor asociación con la macrosomía fueron: IMC pregestacional elevado, ganancia de peso mayor o igual a 16 kg, antecedente de macrosomía en embarazo previo. El sexo masculino fue predominante en los recién nacidos macrosómicos. La edad materna más frecuentemente observada fue menor a 35 años. La diabetes materna presentó baja prevalencia en madres de recién nacidos macrosómicos. La cesárea fue la vía de finalización más frecuente. La lesión del canal de parto fue la complicación obstétrica más frecuente. La hemorragia postparto y la distocia de hombros presentaron una baja prevalencia en los eventos obstétricos. El 95.45% de los recién nacidos macrosómicos no presentó trauma obstétrico. El parto vaginal fue más frecuente entre los que sí presentaron.
Conclusión
La prevalencia de macrosomía fetal en el Hospital Materno Neonatal “Ministro Doctor Ramón Carrillo” es del 7.5%. El peso pregestacional, la ganancia de peso en el embarazo, el antecedente de macrosomía previo son factores prevalentes en pacientes cuyos recién nacidos presentaron macrosomía fetal. La edad materna, la paridad, el antecedente de diabetes presentaron menor prevalencia. La vía de finalización recomendada es la cesárea lo cual se asocia con menos complicaciones obstétricas y trauma en los recién nacidos macrosómicos.
Abstract
Objective
To identify the risk factors and obstetric complications associated with macrosomia.
Method
Observational, retrospective, cross-sectional study at the Maternal Neonatal Hospital "Minister Doctor Ramón Carrillo" in Córdoba on pregnant women, whose gestational product was categorized as a newborn with macrosomia who received medical assistance during delivery in the period from January 2020 to December 2021.
Results
681 patients were studied, whose newborns had macrosomia. The incidence of fetal macrosomia was 8.36%. The risk factors most associated with macrosomia were: high pregestational BMI, weight gain of 16 kg or more, history of macrosomia in a previous pregnancy. Male sex was predominant in macrosomic newborns. Cesarean section was the most common delivery method. Birth canal injury was the most frequent obstetric complication. Postpartum hemorrhage and shoulder dystocia had low prevalence. 95.45% of macrosomic newborns did not have obstetric trauma. Vaginal delivery was more frequent among those who did present.
Conclusions
The prevalence of fetal macrosomia at the Maternal Neonatal Hospital "Minister Doctor Ramón Carrillo" is 7.5%. Pregestational weight, weight gain during pregnancy, and a history of previous macrosomia are prevalent factors in patients with newborns with fetal macrosomia. Maternal age, parity, and a history of diabetes had lower prevalence. The recommended mode of delivery is cesarean section, associated with fewer obstetric complications and trauma in macrosomic newborns.
Introducción
Macrosomía fetal es un término usado para describir una anormalidad en las dimensiones del feto y es un importante factor de riesgo para complicaciones materno-fetales; en el cual debemos distinguir dos aspectos diferentes:
- Feto grande para la edad gestacional (GEG): Peso fetal estimado (PFE) superior al percentil 90 para una edad gestacional determinada (dos desviaciones estándar por encima de la media).
- Macrosomía: Neonato con peso al nacer superior a los 4000 gr, sea cual sea la edad 2-3
La prevalencia de macrosomía en países desarrollados se encuentra entre el 5 y 20%, sin embargo, se ha reportado un aumento de entre el 15 y 25% en las últimas dos o tres décadas; debido, en gran medida, al aumento de obesidad y diabetes materna, los cuales constituyen los factores de riesgo más importantes para el desarrollo de macrosomía fetal 4-5.
Las tasas de crecimiento fetal son 5 g/día a las 15 semanas, 15 a 20 g/día a las 24 semanas y 30 a 35 g/día a las 34 semanas. 6
Hay una considerable variación biológica en la velocidad de crecimiento fetal. Aunque se han implicado muchos factores, no se comprenden bien los mecanismos celulares y moleculares precisos por los cuales ocurre el crecimiento fetal normal.7 8
El prototipo de recién nacido macrosómico asimétrico es el hijo de madre diabética, cuya macrosomía se debe fundamentalmente al efecto anabolizante del hiperinsulinismo fetal secundario a la hiperglucemia materna, donde el exceso de insulina facilita el crecimiento fetal por medio de un aumento de los procesos anabólicos y también actúa como factor de crecimiento, y produce hipertrofia e hiperplasia de los tejidos sensibles a su acción (hígado, músculo esquelético, corazón, bazo, timo y adrenales), lo que provoca finalmente un aumento exagerado del tamaño fetal. 9
La macrosomía asimétrica se asocia con un mayor perímetro escapular en relación con el cefálico, aumentando el riesgo de traumatismo obstétrico: detención de la progresión del trabajo de parto,lesiones en el canal de parto, daño al nervio pudendo, desgarros vaginales y cervicales, hemorragia postparto, ruptura uterina, parto operatorio y distocia de hombros. En el feto caput succedaneum, cefalohematoma, equimosis, lesión del plexo braquial, fracturas de clavículas. La macrosomía simétrica es el resultado de un sobrecrecimiento fetal determinado genéticamente y en un ambiente intrauterino posiblemente normal, por lo cual se considera a estos RN constitucionalmente grandes y sin diferencias en sus parámetros biológicos cuando se comparan con los RN de peso adecuado. 10
Existen múltiples factores de riesgos asociados a la macrosomía fetal, antes y durante el embarazo11, entre ellos la edad materna con mayor incidencia para las gestantes mayores de 35 años12 , las mujeres hispanas por tener mayor incidencia de diabetes durante la gestación13 ,los embarazos prolongados, mayores de 41 semanas de gestación, la multiparidad y gran multípara. 14
El antecedente de macrosomía fetal: puede influir en gestaciones subsecuentes, ya que son cinco a diez veces más propensas a parir a otro feto macrosómico en un embarazo posterior.15 Para una mujer con dos o más infantes macrosómicos, el riesgo es aún mayor (OR 47.4). En general, un primer parto de un infante macrosómico que pese más de 4500 g es asociado con un grado de recurrencia de 32% comparado con sólo 0.3% de aquellas que paren a infantes de peso normal por primera vez. 16
La obesidad materna con IMC superior a 30kg/m2 y la ganancia de peso excesiva durante el embarazo (>16 kg) especialmente en mujeres previamente obesas es un factor de riesgo para la macrosomía. 17
Los fetos masculinos pesan más que los fetos femeninos a cualquier edad gestacional, aumentando el riesgo de desarrollar macrosomía. 18 19
Debido a que la macrosomía se relaciona con un riesgo aumentado de complicaciones maternas y morbimortalidad fetal, es importante la detección temprana de los fetos macrosómicos durante la gestación, así como su correcto manejo y seguimiento para poder evitar resultados perinatales y obstétricos adversos. 20
La elección de la vía de parto en macrosomía fetal es un tema controversial, el parto de un feto macrosómico lo expone teóricamente a un mayor riesgo de morbilidad secundaria a traumatismo y asfixia intraparto, esta potencial complicación implica que muchos de los embarazos de fetos macrosómicos terminan en cesárea, incrementando sus tasas de complicaciones. 21 22
Debido a que la macrosomía fetal es un trastorno clínicamente importante, es necesario tener un panorama general de la frecuencia de este padecimiento en nuestro Hospital, para poder identificar la magnitud de este problema y los factores de riesgo, el diagnóstico y las complicaciones; con lo que podremos proyectar mejores estrategias diagnósticas y/o en el manejo de dichas pacientes.
Objetivo General:
Identificar los factores de riesgo y complicaciones obstétricas asociados a macrosomía en recién nacidos que hayan recibido asistencia médica durante el parto en el Hospital Materno Neonatal “Ministro Doctor Ramón Carrillo” de la Ciudad de Córdoba desde Enero de 2020 a Diciembre de 2021.
Objetivos Específicos:
- Enumerar los factores de riesgo maternos asociados a la macrosomía
- Identificar el factor de riesgo más
- Determinar la prevalencia de macrosomía fetal en el
- Conocer la vía de finalización del
- Identificar complicaciones obstétricas y establecer su
- Determinar la frecuencia de trauma obstétrico en recién nacidos macrosómicos.
Pacientes, Materiales y Métodos:
Se realizó un estudio observacional, retrospectivo, transversal, en el Hospital Materno Neonatal “Ministro Doctor Ramón Carrillo” de Córdoba en mujeres embarazadas, cuyo producto de gestación fue categorizado como recién nacido macrosómico que recibieron asistencia médica durante el parto en el período de enero de 2020 a diciembre del 2021.
Criterios de Inclusión:
Mujeres embarazadas cuyo producto de gestación en el evento obstétrico fue categorizado como recién nacido macrosómico que han recibido asistencia médica durante el parto en el Hospital Materno Neonatal “Ministro Doctor Ramón Carrillo”.
Criterios de Exclusión:
- Embarazos múltiples.
- Falta de carnet perinatal en historia clínica.
- Falta de datos disponibles en historia clínica de la
- Fetos
Variables:
Factores de Riesgo Maternos para Macrosomía Fetal
- EDAD MATERNA: Tiempo transcurrido, desde el nacimiento hasta el momento actual expresado en años cumplidos. Variable cuantitativa continua.12
- Menores de 35 años.
- Mayores de 35 años.
- PARIDAD: Número de partos (vía vaginal o cesárea) que haya tenido la Variable cualitativa ordinal.6
- Nulípara: es la madre que ha tenido 1
- Primípara: ningún
- Multípara: entre 2 y 5
- Gran multípara: más de 5
- ANTECEDENTES DE RECIÉN NACIDO MACROSÓMICO:
Variable cualitativa dicotómica.15 16
- Si
- No
- ÍNDICE DE MASA CORPORAL (IMC) Peso/Talla2 materna previo al embarazo: Utilizando la clasificación de la Organización mundial de la salud (OMS). Variable cualitativa ordinal.17
- Bajo peso: < 5
- Peso normal: 18.5 – 9
- Sobrepeso: 25 – 9
- Obesidad: > 30
- GANANCIA DE PESO DURANTE LA GESTACIÓN: determinada por la sumatoria del peso materno expresada en kg desde el inicio del embarazo hasta su finalización. Variable cuantitativa continua.17
- Menor a 16 Kg
- Mayor o igual a 16 Kg
- EDAD GESTACIONAL AL MOMENTO DE LA FINALIZACIÓN:
Variable cualitativa ordinal. 23
- Parto de término: es el que ocurre cuando el embarazo tiene entre 37 y 40,6 semanas completas contadas desde la última fecha de menstruación y/o ecografía precoz.
- Parto prematuro: entre las 23 y 36,6 semanas
- Parto de postérmino: es el que acontece cuando el embarazo se prolonga y alcanza las 41 semanas o más.
- PRESENCIA DE DIABETES MELLITUS (DM) Variable cualitativa dicotómica. 24
- Diabetes pregestacional: Diagnóstico de diabetes mellitus previo al embarazo.
- Diabetes gestacional: Es la disminución de la tolerancia a la glucosa que se manifiesta durante el embarazo.
- No.
- EDAD GESTACIONAL DEL RN: Determinado por el método de Variable cualitativa ordinal.23
- RN de término (RNT) entre las 37 y 41 semanas
- RN prematuros (RNP) entre 28 y 36 semanas
- RN postérmino (RNPT) de 42 semanas o más
- SEXO BIOLÓGICO DEL RECIÉN NACIDO: corresponde al sexo designado al momento del nacimiento.18 Variable cualitativa ordinal.
- Masculino
- Femenino
- Intersexo
Complicaciones Obstétricas:
- VÍA DE FINALIZACIÓN DEL 25 Variable cualitativa no ordinal.
- Parto
- Parto vaginal
- Cesárea.
- PRESENCIA DE LESIONES EN CANAL DE PARTO: Variable cualitativa dicotómica.26
- Si
- No
- TIPO DE LESIONES EN CANAL DE PARTO: Variable cualitativa no 26
- Desgarro vaginal: considerada como lesión de la pared vaginal de trayecto lateral y/o longitudinal, que puede abarcar sólo mucosa, todos los planos de la vagina.
- Desgarros vulvoperineales: distinguiéndose 4 tipos de acuerdo con el grado de extensión: primer grado: afectación de piel, segundo grado: afectación de musculatura perineal, tercer grado: cuando incluye lesión del esfínter externo del ano, cuarto grado: afectación de la pared del recto.
- Desgarro
- EPISIOTOMÍA: sección perineovaginal realizada en sentido mediolateral o en la línea media con el fin de evitar desgarros importantes. Variable cualitativa dicotómica.26
- Si
- No
- HEMORRAGIA POSTPARTO (HPP) ASOCIADA A ATONÍA UTERINA: Es la incapacidad del útero de contraerse tras el alumbramiento, con la consiguiente hemorragia excesiva. Variable cualitativa dicotómica. 27
- Si
- No
COMPLICACIONES FETALES:
- DISTOCIA DE HOMBROS: Dificultad en la salida espontánea de los hombros que requiere de maniobras obstétricas adicionales para producir la expulsión fetal tras la salida de la cabeza. 28
Variable cualitativa dicotómica.
- Si
- No
TRAUMA OBSTÉTRICO EN RN MACROSÓMICOS:
Son aquellas lesiones producidas en el feto a consecuencia de fuerzas mecánicas (compresión, tracción) durante el trabajo de parto y parto. Dichas lesiones no son siempre evitables y pueden ocurrir a pesar de un óptimo manejo del parto.29
- PRESENCIA DE TRAUMA OBSTÉTRICO: Variable cualitativa dicotómica.29
- Si
- No
- CAPUT SUCCEDANEUM: edema o tumefacción mal delimitada que aparece en la zona de presentación en los partos en cefálica. Aparece inmediatamente tras el parto y puede sobrepasar la línea media y las 29
- Si
- No
- CEFALOHEMATOMA: extravasación de sangre subperióstica.29
- Si
- No
- FRACTURAS DE CLAVÍCULA: lesión ósea más frecuente, por dificultad de paso del diámetro biacromial por el canal del parto.29
- Si
- No
- PARÁLISIS DEL PLEXO BRAQUIAL: producida por la tracción del plexo braquial durante el parto.29
- Si
- No
Análisis Estadístico
Los datos se obtuvieron a partir del parte diario del Centro Obstétrico y Archivo de Historias Clínicas del Hospital Materno Neonatal ministro Dr. Ramón Carrillo.
La información obtenida fue clasificada y registrada en una base de datos del Software Excel y SSPS, se realizó un análisis descriptivo. Las variables cuantitativas se describieron según medidas de tendencia central y dispersión; y las variables cualitativas como proporciones.
Aspectos Éticos
Los datos que se obtuvieron de las historias clínicas de las pacientes y del parte diario del Centro Obstétrico fueron tomados confidencialmente y fueron utilizados únicamente con objetivos de investigación para el presente estudio.
Resultados
El total de pacientes con recién nacidos macrosómicos en el HMN durante los años 2020 y 2021 fue de 689 (7.5%), de las cuales se excluyeron 4 pacientes con recién nacidos muertos.
Tabla 1. Características basales de pacientes con recién nacidos únicos macrosómicos entre los meses enero 2020 a diciembre del 2021 en el Hospital Materno Neonatal Ministro Doctor Ramón Carrillo de Córdoba (n:685).
|
Características Maternas |
|
|
Edad materna (n: 685) |
|
|
< 35 años, n (%) |
590 (86,1%) |
|
≥ 35 años, n (%) |
95 (13,8%) |
|
Paridad (n: 685) |
|
|
Nulípara n (%) |
166 (24%) |
|
Primípara n (%) |
202 (29%) |
|
Multípara n (%) |
287 (41,9%) |
|
Gran Multípara n (%) |
30 (4,3%) |
|
IMC Pregestacional (n: 513) |
|
|
Bajo peso n (%) |
8 (1,5) |
|
Peso normal n (%) |
147 (28,6) |
|
Sobrepeso n (%) |
164 (31,9) |
|
Obesidad n (%) |
194 (37,8) |
|
Ganancia de peso (n: 532) |
|
|
< 16 kg n (%) |
307 (57,7) |
|
≥ 16 kg n (%) |
225 (42,2) |
|
Antecedente de macrosomía (n: 515) |
|
|
Si n (%) |
115 (22,2) |
|
No n (%) |
400 (77,6) |
|
Diabetes (n: 679) |
|
|
Pregestacional n (%) |
16 (2,3) |
|
Gestacional n (%) |
52 (7,6) |
|
Ninguna n (%) |
611 (89,9) |
|
Características del recién nacido |
|
|
Edad Gestacional (n: 685) |
|
|
Prematuro n (%) |
6 (0,8) |
|
Término n (%) |
678 (98,9) |
|
Postérmino n (%) |
1 (0,1) |
|
Sexo del recién nacido (n: 685) |
|
|
Femenino n (%) |
266 (38,8) |
|
Masculino n (%) |
419 (61,1) |
|
Complicaciones obstétricas |
|
|
Vía de finalización (n: 685) |
|
|
Parto Normal n (%) |
335 (48,9) |
|
Fórceps n (%) |
7 (1,0) |
|
Cesárea n (%) |
343 (50) |
|
Lesiones en canal de parto (n: 340) |
|
|
Si n (%) |
111 (32,6) |
|
No n (%) |
229 (67,3) |
|
Episiotomía (n: 340) |
|
|
Si n (%) |
76 (22,3) |
|
No n (%) |
264 (77,6) |
|
Hemorragia post parto (n: 681) |
|
|
Si n (%) |
15 (2,2) |
|
No n (%) |
666 (97,8) |
|
Distocia de hombros (n: 681) |
|
|
Si n (%) |
15 (2,2) |
|
No n (%) |
666 (97,8) |
|
Trauma obstétrico en el RN (n: 681) |
|
|
Ninguno n (%) |
650 (95,4) |
|
Caput n (%) |
16 (2,3) |
|
Cefalohematoma n (%) |
2 (0,2) |
|
Fractura de clavícula n (%) |
4 (0,5) |
|
Lesión del plexo braquial n (%) |
3 (0,4) |
|
2 o más traumas n (%) |
6 (0,8) |
*IMC= índice de masa corporal; RN= recién nacido
El mayor porcentaje de pacientes con hijos macrosómicos se ubicó en el grupo etario de edad menor a 35 años (86.1%) y solo el 13,8% tenían 35 o más años.
En cuanto a la paridad, 41.9% de las pacientes eran multíparas y 29% primíparas. Las madres con antecedente de macrosomía representaron el 22,2%.
Figura 1. IMC pregestacional y ganancia de peso en pacientes con recién nacidos únicos macrosómicos entre los meses enero 2020 a diciembre del 2021 en el Hospital Materno Neonatal Ministro Doctor Ramón Carrillo de Córdoba (n:532).
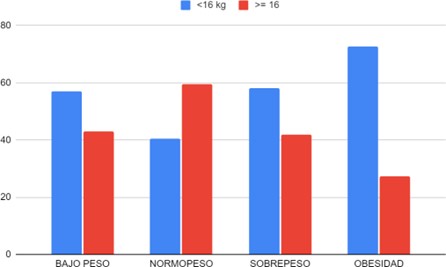
Con respecto al peso de las madres al inicio del embarazo, se observó que la mayor parte tenían obesidad (37.8%) y sobrepeso (31.9%).
Al indagar la presencia de diabetes como factor de riesgo asociado a macrosomía, se observó que el 7,6% de las pacientes tenía DBT gestacional y el 2,3% diabetes preexistente. La mayor parte de las pacientes (89,9%) no presentó diabetes o la misma no fue diagnosticada.
El 99% de los RN fueron de término, siendo masculinos en el 61,1%.
Figura 2. Vía de finalización en pacientes con recién nacidos únicos macrosómicos entre los meses enero 2020 a diciembre del 2021 en el Hospital Materno Neonatal Ministro Doctor Ramón Carrillo de Córdoba (n:681).

En el grupo de pacientes nulíparas, la vía de finalización predominante fue cesárea correspondiendo al 68,6% de los casos. En las pacientes multíparas y gran multíparas predominó la finalización por parto vaginal en un 58,1% y 70% de los casos respectivamente.
En cuanto a las complicaciones obstétricas, el 32,6% de las pacientes que tuvieron parto vía vaginal presentó lesión en el canal del parto durante el evento obstétrico y en el 22,3% se realizó episiotomía. La hemorragia postparto se presentó en el 2,2% de las pacientes, y la distocia de hombros complicó el 2,2% de los nacimientos.
El porcentaje de trauma obstétrico en niños macrosómicos fue del 4.6%, de los cuales la mayoría fueron nacidos por parto vía vaginal.
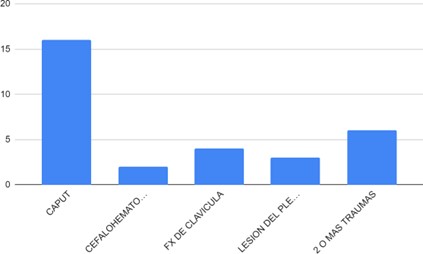
Figura 2. Trauma obstétrico en recién nacidos macrosómicos entre los meses enero 2020 a diciembre del 2021 en el Hospital Materno Neonatal Ministro Doctor Ramón Carrillo de Córdoba (n:681).
Discusión
La prevalencia de macrosomía fetal encontrada en este estudio fue de 7.5%.
Un estudio realizado por Koyanagi, Zhang y Dagvadorj que analizó datos de 23 países de África, Asia y América Latina, que participaron en la Encuesta Global de Salud Materna y Perinatal de la Organización Mundial de la Salud (OMS), demostró una gran variabilidad en la prevalencia de recién nacidos macrosómicos, en Argentina fue de 6,9%, similar a la cifra de Perú 6,8%, en tanto que Paraguay presentó una prevalencia de macrosomía del 9,2%.5
En un estudio en el Hospital Italiano de Buenos Aires entre 2015 - 2018, la prevalencia de macrosomía fetal fue de 6,7% lo cual es similar al resultado obtenido en nuestro estudio.30
Con respecto a los factores maternos asociados a un riesgo aumentado de macrosomía fetal, en nuestro estudio, la mayor proporción de gestantes con RN macrosómicos tenía menos de 35 años. Este resultado coincide con el obtenido en un estudio observacional, caso control realizado por Córdova , Menendez y Correa en Perú, en el cual el porcentaje de pacientes menores de 35 años fue del 80,2%. En dicho estudio se concluyó que, a pesar de esta distribución, la edad mayor o igual a 35 años es un factor asociado a macrosomía ya que su incidencia fue mayor comparada con pacientes cuyos RN no presentaron macrosomía.10
En nuestro estudio la multiparidad, el antecedente de macrosomía en embarazo previo, la obesidad / sobrepeso materno preexistente y el sexo masculino del recién nacido fueron factores prevalentes en la población de gestantes cuyos recién nacidos fueron macrosómicos. Estos resultados coinciden con lo esperado según la bibliografía preexistente1, como en el estudio realizado en el Hospital Iturraspe de la Ciudad de Santa Fe, en el que la multiparidad y el sobrepeso fueron los factores de riesgo de mayor significancia.31
El peso pregestacional y el aumento ponderal durante la gestación son variables relacionadas con el peso del recién nacido. En este estudio se observó una elevada frecuencia de sobrepeso, obesidad y ganancia de peso mayor o igual a 16 kg durante el embarazo en pacientes con recién nacidos macrosómicos. En un estudio observacional, realizado en el Hospital Clínicas de Asunción, Paraguay se encontró que el 47.3% de la población con recién nacidos macrosómicos tuvo un aumento ponderal mayor o igual a 15 Kg lo cual coincide con lo observado en nuestro estudio. En el mismo estudio no se pudo asociar a la DBT gestacional como factor de riesgo para macrosomía fetal.32 Esto coincide con los resultados obtenidos en nuestro trabajo.
Con respecto a la vía de finalización, en esta investigación se observó que el 50% de los de los recién nacidos macrosómicos nacieron por cesárea, esto es comparable con el estudio realizado por Gutarra y Conche en el cual la finalización por cesárea representó el 52% de los recién nacidos con macrosomía.33 En el estudio realizado en Asunción por Torres, Barrios y Bataglia la finalización por vía alta representó el 84.2% de los nacimientos de niños macrosómicos, lo que se encuentra por encima del porcentaje obtenido en nuestro estudio. 32 En cambio en un estudio comparativo realizado por Ponce y Gonzales publicado en una Revista Mexicana se presentó en un porcentaje menor respecto de nuestro estudio, 34.1%.34
En cuanto a las complicaciones obstétricas, la que presentó mayor prevalencia fue la presencia de lesión en el canal de parto, seguida por la realización de episiotomía. La presencia de distocia de hombros y hemorragia postparto se presentaron con menor frecuencia. Esto coincide con los resultados obtenidos en un estudio realizado por Barber y Plasencia.35 En el estudio realizado por García De la Torre, al igual que en nuestro estudio se observó un bajo porcentaje de pacientes que sufrieron hemorragia postparto.36
En nuestro estudio el mayor porcentaje de los recién nacidos macrosómicos no presentó ningún trauma obstétrico independientemente de la vía de finalización. El parto vaginal fue la vía de finalización más frecuente entre aquellos que sí presentaron traumatismo. Esto es comparable a lo observado en un estudio retrospectivo realizado por Albornoz y Salinas. 37 De los traumas observados en nuestro estudio, el más frecuente fue el caput succedaneum, seguido de recién nacidos macrosómicos con 2 o más traumatismos al momento del parto.
Conclusión
Es importante conocer los factores de riesgo de macrosomía para poder identificar a estas gestantes y prevenir las complicaciones asociadas.
La baja prevalencia de complicaciones, como la distocia de hombros y la hemorragia postparto podría asociarse con el inicio de medidas preventivas, establecidas en protocolos de manejo en nuestra institución.
De acuerdo a lo desarrollado en este trabajo se recomienda mejorar las intervenciones previas al embarazo y el control prenatal para lograr eficiencia y resultados favorables en la prevención de la macrosomía fetal.
Bibliografía
- De riesgo constitucionales y gestacionales DEF. 3. FACTORES DE RIESGO [Internet]. Medicinafetalbarcelona.org. [citado el 11 de diciembre de 2023]. Disponible en: https://portal.medicinafetalbarcelona.org/protocolos/es/patologia-fetal/macroso mia.pdf
- Niños macrosómicos hijos de mujeres diabéticas: una comparación entre dos definiciones [Internet]. Int-pediatrics.org. [citado el 11 de diciembre de 2023]. Disponible en: http://www.int-pediatrics.org/newip/volumes/16,2,3,4/16-2/case/macrosp.htm
- Amini P, Maroufizadeh S, O Samani R, Hamidi O, Sepidarkish M. Factors associated with macrosomia among singleton live-birth: A comparison between logistic regression, random forest and artificial neural network methods. Epidemiol Biostat Public Health [Internet]. 2022 [citado el 12 de diciembre de 2023];13(4). Disponible en: https://riviste.unimi.it/index.php/ebph/article/view/17641
- Henriksen T. The macrosomic fetus: a challenge in current obstetrics. Acta Obstet Gynecol Scand [Internet]. 2008;87(2):134–45. Disponible en: http://dx.doi.org/10.1080/00016340801899289
- Koyanagi A, Zhang J, Dagvadorj A, Hirayama F, Shibuya K, Souza JP, et al. Macrosomia in 23 developing countries: an analysis of a multicountry, facility-based, cross-sectional survey. Lancet [Internet]. 2013 [citado el 12 de diciembre de 2023];381(9865):476–83. Disponible en: https://pubmed.ncbi.nlm.nih.gov/23290494/
- Cunninghan, Leveno, Bloom, et al. Trastornos del crecimiento fetal. Williams Obstetricia. 23a edición. México: MacGraw-Hill, 2011.
- Elier PMC, Castro R, En E, Víctor GO, Elizalde M, Asesor De Tesis Máster V, et al. T E S I S [Internet]. Core.ac.uk. [citado el 12 de diciembre de 2023]. Disponible en: https://core.ac.uk/download/pdf/55519982.pdf
- Gloria-Bottini F, Gerlini G, Lucarini N, Amante A, Lucarelli P, Borgiani P, et al. Both maternal and foetal genetic factors contribute to macrosomia of diabetic pregnancy. Hum Hered [Internet]. 1994 [citado el 12 de diciembre de 2023];44(1):24–30. Disponible en: https://pubmed.ncbi.nlm.nih.gov/7909309/
- Cutié Bressler ML, Figueroa Mendoza M, Segura Fernández AB, Lestayo Dorta C. Macrosomía fetal: Su comportamiento en el último quinquenio. Rev Cuba Obstet Ginecol [Internet]. 2002 [citado el 12 de diciembre de 2023];28(1):34–41. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0138-600X2002000100 006
- Córdova-Verástegui RA, Menéndez MJM, Correa-López LE. Factores de riesgo maternos asociados a la presentación de recién nacidos macrosómicos en el Centro Médico Naval Cirujano Mayor Santiago Távara en el período julio 2014 a julio Rev Fac Med Humana [Internet]. 2017 [citado el 12 de diciembre de 2023];17(1):48–56. Disponible en: https://revistas.urp.edu.pe/index.php/RFMH/article/view/748
- Fuchs F, Bouyer J, Rozenberg P, Senat M-V. Adverse maternal outcomes associated with fetal macrosomia: what are the risk factors beyond birthweight? BMC Pregnancy Childbirth [Internet]. 2013 [citado el 12 de diciembre de 2023];13(1). Disponible en: https://pubmed.ncbi.nlm.nih.gov/23565692/
- Boulet SL, Alexander GR, Salihu HM, Pass Macrosomic births in the united states: Determinants, outcomes, and proposed grades of risk. Am J Obstet Gynecol [Internet]. 2003 [citado el 12 de diciembre de 2023];188(5):1372–8. Disponible en: https://pubmed.ncbi.nlm.nih.gov/12748514/
- Hackmon R, Bornstein E, Ferber A, Horani J, O’Reilly Green CP, Divon MY. Combined analysis with amniotic fluid index and estimated fetal weight for prediction of severe macrosomía at birth. Am J Obstet Gynecol [Internet]. 2007 [citado el 12 de diciembre de 2023];196(4):333.e1-333.e4. Disponible en: https://pubmed.ncbi.nlm.nih.gov/17403410/
- Spellacy WN, Miller S, Winegar A, Peterson PQ. Macrosomia--maternal characteristics and infant complications. Obstet Gynecol [Internet]. 1985 [citado el 12 de diciembre de 2023];66(2). Disponible en: https://pubmed.ncbi.nlm.nih.gov/4022478/
- Macrosomía clinical presentation [Internet]. com. 2021 [citado el 12 de diciembre de 2023]. Disponible en: https://emedicine.medscape.com/article/262679-clinical
- Mahony R, Walsh C, Foley ME, Daly L, O’Herlihy C. Outcome of second delivery after prior macrosomic infant in women with normal glucose Obstet Gynecol [Internet]. 2006 [citado el 12 de diciembre de 2023];107(4):857–62. Disponible en: https://pubmed.ncbi.nlm.nih.gov/16582123/
- Nutrition during pregnancy: Part I: Weight gain, part II: Nutrient supplements. Washington, D.C.: National Academies Press; 1990.
- Di Renzo GC, Rosati A, Sarti RD, Cruciani L, Cutuli AM. Does fetal sex affect pregnancy outcome? Gend Med [Internet]. 2007 [citado el 12 de diciembre de 2023];4(1):19–30. Disponible en: https://pubmed.ncbi.nlm.nih.gov/17584623/
- Atoche C, Vanessa K. Factores maternos asociados a macrosomía en recién nacidos de puérperas atendidas en el Hospital Nacional Sergio E. Bernales, mayo – octubre 2014. Universidad de San Martín de Porres; 2015.
- Alsammani M, Ahmed S. Fetal and maternal outcomes in pregnancies complicated with fetal macrosomia. N Am J Med Sci [Internet]. 2012 [citado el 12 de diciembre de 2023];4(6):283. Disponible en: https://pubmed.ncbi.nlm.nih.gov/22754881/
- Stotland NE, Caughey AB, Breed EM, Escobar GJ. Risk factors and obstetric complications associated with Int J Gynaecol Obstet [Internet]. 2004 [citado el 12 de diciembre de 2023];87(3):220–6. Disponible en: https://pubmed.ncbi.nlm.nih.gov/15548393/
- García V, Liliana D. Incidencia y factores de riesgo de macrosomía fetal en el Hospital II Suárez Angamos. Universidad Nacional Mayor de San Marcos;
- ar. [citado el 12 de diciembre de 2023]. Disponible en: https://buenosaires.gob.ar/sites/default/files/2023-03/BIBLIOGRAFIA%20EU% 202023%20MEDICINA%20VF.pdf
- Guías de diagnóstico y tratamiento de diabetes gestacional. ALAD 2016 [Internet]. Revistaalad.com. [citado el 12 de diciembre de 2023]. Disponible en: https://www.revistaalad.com/abstract.php?id=343
- Gonzáles-Tipiana IR. Macrosomia fetal: prevalencia, factores de riesgo asociados y complicaciones en el Hospital Regional de Ica, Perú. Rev méd panacea [Internet]. 2012 [citado el 12 de diciembre de 2023];55–7. Disponible en: https://pesquisa.bvsalud.org/gim/resource/en/biblio-1127933?src=similardocs
- Fescina R, Schwarcz R, Duverges C. Accidentes en el Parto. Obstetricia. 7a edición. Ciudad Autónoma de Buenos Aires: El Ateneo, 2016.
- Voto DL, Basanta N, Fabiano P, Lukestik J, Tissera R, Dra Org.ar. [citado el 13 de diciembre de 2023]. Disponible en: https://www.fasgo.org.ar/archivos/consensos/Consenso_2019_Hemorragia_P ost_Parto.pdf
- Definición 1. DISTOCIA DE HOMBROS [Internet]. org. [citado el 13 de diciembre de 2023]. Disponible en: https://portal.medicinafetalbarcelona.org/protocolos/es/obstetricia/distocia-ho mbros.pdf
- N, del Cerro EL, de Sesión: Seminario RT. Trauma Obstétrico Esther López del Cerro [Internet]. Chospab.es. [citado el 13 de diciembre de 2023]. Disponible en: https://www.chospab.es/area_medica/obstetriciaginecologia/docencia/seminar ios/2011-2012/sesion20110629_1.pdf
- Pagotto Vanina Laura, Posadas Martínez María Lourdes, Salzberg Susana, Pochettino Pablo Andrés. Incidencia de recién nacidos grandes para la edad gestacional y su asociación con diabetes mellitus gestacional y obesidad maternas. Estudio de cohorte en un hospital de Buenos Aires. Rev. Soc. Argent. Diabetes [Internet]. 2022 Sep [citado 2023 Dic 12] ; 56( 3 ): 101-107. Disponible en: http://www.scielo.org.ar/scielo.php?script=sci_arttext&pid=S2346-9420202200 0400101&lng=es.
- Asevedo JM, Luz M. FACTORES DE RIESGO ASOCIADOS A MACROSOMIA FETAL EN EL HOSPITAL JB ITURRASPE DE LA CIUDAD DE SANTA FE [Internet]. Edu.ar:8443. [citado el 13 de diciembre de 2023]. Disponible en: https://bibliotecavirtual.unl.edu.ar:8443/bitstream/handle/11185/1879/3.1.2.pdf
- Torres JLM, Coronel JIB, Bataglia R. Factores de riesgo materno asociados con macrosomía fetal en el Hospital de Clínicas. An Univ Nac Asuncion [Internet]. 2021 [citado el 13 de diciembre de 2023];54(2):71–8. Disponible en: https://revistascientificas.una.py/index.php/RP/article/view/2338
- Gutarra-Vilchez Rosa, Conche-Prado César, Mimbela-Otiniano Josefina, Yavar-Geldres Ingrid. Macrosomía fetal en un hospital del Ministerio de Salud del Perú, de 2010 a Ginecol. obstetra. Méx. [revista en la Internet]. 2018 [citado 13 de diciembre de 2023]; 86(8): 530-538. Disponible en: http://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S0300-904120180 00800530&lng=es. https://doi.org/10.24245/gom.v86i8.1914 .
- Ponce-Saavedra AS, González-Guerrero O, Rodríguez-García R, Echeverría-Landa A, Puig-Nolasco Á, Leoncio M, et al. Prevalencia de macrosomía en recién nacidos y factores asociados [Internet]. Medigraphic.com. [citado el 13 de diciembre de 2023]. Disponible en: https://www.medigraphic.com/pdfs/pediat/sp-2011/sp114c.pdf
- Barber Marrero MA, Plasencia Acevedo WM, Eguiluz Gutiérrez-Barquín I, Molo Amorós C, Martín Martínez A, García Hernández JA. Macrosomía fetal. Resultados obstétricos y neonatales. Prog Obstet Ginecol (Internet) [Internet]. 2007 [citado el 13 de diciembre de 2023];50(10):593–600. Disponible en: https://www.elsevier.es/es-revista-progresos-obstetricia-ginecologia-151-articul o-macrosomia-fetal-resultados-obstetricos-neonatales-13110653
- la Torre JI G-D, Rodríguez-Valdez A, Delgado-Rosas Factores de riesgo de macrosomía mellitus gestacional [Internet]. Medigraphic.com. [citado el 13 de diciembre de 2023]. Disponible en: https://www.medigraphic.com/pdfs/ginobsmex/gom-2016/gom163f.pdf
- Albornoz V. J, Salinas P. H, Reyes P. Á. Morbilidad fetal asociada Al Parto en macrosómicos: Análisis DE 3981 nacimientos. Rev Chil Obstet Ginecol [Internet]. 2005 [citado el 13 de diciembre de 2023];70(4):218–24. Disponible en: https://www.scielo.cl/scielo.php?pid=S0717-75262005000400003&script=sci_ abstract
1. Médica Residente de Tocoginecología - Unidad Formadora: Hospital Materno Neonatal Dr. Ramón Carrillo - Ministerio de Salud, Córdoba, Argentina.
2. Médica especialista en tocoginecología - Instructora docente - Residencia de Tocoginecología - Unidad Formadora: Hospital Materno Neonatal Dr. Ramón Carrillo
- Ministerio de Salud, Córdoba, Argentina.
3. Médica especialista en tocoginecología - Jefa de Residentes - Residencia de Tocoginecología - Unidad Formadora: Hospital Materno Neonatal Dr. Ramón Carrillo
- Ministerio de Salud, Córdoba, Argentina.
4. Médica especialista en tocoginecología - Jefa de Servicio de Tocoginecología. Hospital Materno Neonatal Dr. Ramón Carrillo - Ministerio de Salud, Córdoba, Argentina.
