El Período Intergenésico Breve ¿Es un Factor de Riesgo?. Un Estudio Transversal Analítico
Autores: GONZALEZ, Magali | GONZALEZ, Maria Paula | PISANO, Camila | CASALE, Roberto
Jurado integrado por la Dra. Sara Papa, Dra. Claudia Travella y la Dra. Leticia Ojeda
Introducción
Se denomina periodo intergenésico al lapso de tiempo transcurrido entre dos embarazos consecutivos. Un adecuado periodo intergenésico es considerado un factor favorable para la reproducción. La Organización Panamericana de la Salud (OPS) y la Organización Mundial de la Salud (OMS) han establecido como adecuado un periodo intergenésico de al menos 24 meses.1-2
Cuando la duración entre un embarazo y otro es menor a 24 meses, se lo ha catalogado como período intergenésico breve (PIB). Este se ha relacionado con condiciones no adecuadas o desfavorables para la reproducción.3
Los mecanismos de cómo un período intergenésico breve puede conducir a resultados maternos e infantiles adversos no se han dilucidado completamente.
La noción tradicional se sustenta en las hipótesis de agotamiento nutricional materno, la no recuperación física de la madre, la capacidad para la atención y cuidado de los hijos, estrés post parto, entre otras. Si bien es claro que ello no es general, puesto que permean las diferencias en las condiciones socioeconómicas de las familias y de las mujeres.4
Estudios realizados en diversos países de América latina han demostrado que mujeres con períodos cortos entre embarazos tienen un mayor riesgo de complicaciones como parto pre término, diabetes gestacional, desprendimiento prematuro de placenta, muerte neonatal y restricción del crecimiento intrauterino. Varias revisiones sistemáticas han evaluado la evidencia de un vínculo causal entre el período intergenésico breve y los resultados de salud materna e infantil. Muchos han concluido que los intervalos cortos, definidos de diversas maneras, pueden aumentar el riesgo de parto prematuro y otros resultados de salud infantil.5
En una revisión sistemática publicada en el año 2015 en la que se incluyeron un total de 23 ensayos, se evaluó la relación entre período intergenésico breve y resultados adversos de salud materna e infantil. Se encontró una evidencia moderada de que un intervalo intergenésico menor a 12 meses aumenta el riesgo de muerte fetal intrauterina (OR=1.35 IC95% [1.07-1.71]), muerte neonatal temprana (OR=1.29 IC 95% [1.02-1.64]), parto prematuro (ORa=1.41 IC95% [1.20- 1.65]) y bajo peso al nacer (Ora=1.44 IC95% [1.30-1.61]).5
Una cohorte retrospectiva realizada en Tanzania en el año 2016 por Mahande y Obure, mostró que un período intergenésico breve se asocia con un mayor riesgo de parto pretérmino (OR =1.52 IC 95% [1.31-1.74]), bajo peso al nacer (OR=1.61 IC95% [1.34-1.72]) y muerte perinatal (OR=1.63 IC95% [1.22-1.91]).6
Dado que la prevalencia de intervalos cortos entre embarazos, así como el impacto en los resultados materno fetales varía según el lugar de residencia; se propone analizar la relación existente entre el período intergenésico breve y los resultados perinatales del Hospital Nacional Profesor Alejandro Posadas.
Objetivo Primario
- Establecer la relación de prematurez, bajo peso al nacer y restricción del crecimiento intrauterino en recién nacidos de madres con PIB en comparación con aquellas mujeres con intervalo reproductivo mayor a 24 meses, en el período comprendido entre el 1 de Enero del año 2016 y el 31 de Diciembre del 2017, en el Hospital Nacional Profesor Alejandro Posadas.
Objetivos Secundarios
- Describir la vía de finalización del embarazo.
- Determinar el ingreso del neonato a la Unidad de Terapia Intensiva Neonatal.
- Determinar la mortalidad fetal
- Evaluar la presencia de complicaciones maternas
Materiales y Método
Se realizó un estudio observacional analítico de corte transversal, durante un período de dos años en el servicio de Obstetricia del Departamento Materno Infantil del Hospital Nacional A. Posadas, para comparar la prevalencia de prematurez, bajo peso al nacer y restricción del crecimiento intrauterino, entre pacientes con período intergénesico breve y adecuado en el mismo período de tiempo.
La población de estudio está conformada por mujeres que hayan tenido, por lo menos un parto o cesárea previamente al evento obstétrico actual, y que este último haya sido asistido en el servicio de Obstetricia del Hospital Nacional. La misma fue identificada a partir del Sistema Informático Perinatal, en el período comprendido entre los años 2016-2017.
Se estableció como elegibilidad mujeres cuyo parto, cesárea o aborto haya sido asistido en el servicio de Obstetricia del Hospital Nacional Profesor Alejandro Posadas, durante el período comprendido entre el 1 de Enero del 2016 y el 31 de Diciembre del 2017. Se definieron dos grupos de estudio, uno de ellos con PIB, es decir < a 24 meses y el otro con período intergenésico > a 24 meses. Se excluyeron del estudio mujeres primigestas, e historias clínicas con datos faltantes para las variables de interés.
La variable de exposición fue el PIB, considerando como tal a un lapso de tiempo menor a 24 meses, transcurrido entre la finalización de dos embarazos consecutivos.
Las variables de resultado principales fueron el bajo peso al nacer, la prematurez y la restricción del crecimiento intrauterino, en pacientes con PIB en comparación con las pacientes del otro grupo en estudio.
Se considera bajo peso al nacer cuando el mismo es menor a 2500 grs. Se define prematurez, al nacimiento antes de las 37 semanas de gestación y restricción del crecimiento intrauterino a un peso fetal menor al percentilo 10 y alteración de, por lo menos un parámetro en el estudio Doppler fetal.7-8
Para el grupo de estudio se consideraron a las pacientes con PIB, aquellas mujeres cuyo lapso entre la finalización de dos embarazos consecutivos fue menor a 24 meses. Este grupo fue comparado con pacientes en las cuales el intervalo entre dos embarazos consecutivos fue mayor a 24 meses.
Las variables de resultado secundarias fueron edad gestacional al nacimiento, vía de finalización del embarazo y enfermedades concomitantes, muerte fetal, score de Apgar y admisión a terapia intensiva neonatal.
Entre las variables pronósticas se incluyen las características socio demográficas de la población tales como edad, escolaridad, estado civil, gestas previas, cantidad de controles prenatales y anticoncepción previa.
Las variables cualitativas se presentan como medidas de frecuencia (porcentajes). Las comparaciones en este tipo de variables se realizaron a través de Fisher Exact Test y Chi2 según la conformación de la tabla de doble entrada. Se consideró un p valor <= 0.05 como estadísticamente significativo.
Para evaluar la relación entre el período intergenésico breve y resultados perinatales se calcularon Odds Ratio crudos con sus respectivos intervalos de confianza al 95%. Se utilizó un modelo de regresión logística múltiple para evaluar la presencia de posibles factores confusores, entre ellos: edad, escolaridad, estado civil, antecedente de bajo peso al nacer, partos previos, cesáreas previas, embarazo planeado, uso métodos anticonceptivos, controles prenatales, hipertensión arterial crónica, hipertensión inducida por el embrazo, preeclampsia, diabetes, calculándose Odds Ratio ajustados con sus intervalos de confianza al 95%.El tamaño de la muestra se calculó considerando la prevalencia de las variables de resultado primario en registros históricos hospitalarios, que fue del 10%. Considerando encontrar un 15% de estos resultados en las pacientes con PIB, fueron necesarias 726 pacientes por grupo de comparación, considerando un error alfa del 5% y un poder estadístico del 80%. Para el análisis de los datos se utilizó el software Stata versión 12.0.
Resultados
Durante el período de estudio comprendido entre el 1 de Enero de 2016 y 31 de Diciembre de 2017, hubo un total de 6632 registros, de los cuales 1452 fueron las pacientes que se analizaron.
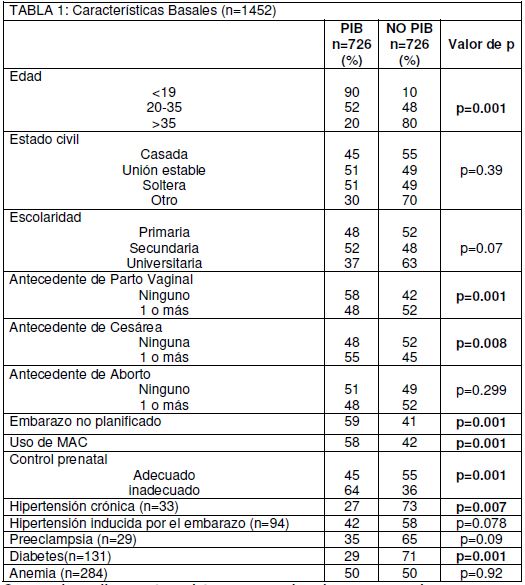
Al analizar las características basales de la población (Tabla 1) se encontró que la mayor parte de participantes (n=1131) tenían entre 20 a 35 años de edad en ambos grupos de estudio. Hubo una diferencia estadísticamente significativa con respecto a la edad materna (p=0.001) observándose que el 90% de las mujeres menores a 19 años y el 20% de aquellas mayores a 35 años tenían período intergenésico breve.
No hubo diferencia estadísticamente significativa entre los grupos, con respecto a la escolaridad alcanzada (p=0.07) y el estado civil (p=0.39).
En relación con los antecedentes obstétricos, se encontró que un 58% de pacientes con PIB eran primíparas vs un 48% que tenían un parto vaginal.
Mientras que en el grupo no PIB, se halló un 42% de mujeres primíparas vs un 52% con uno o más partos por vía vaginal. Encontrándose una diferencia estadísticamente significativa (p= 0.001). Por otra parte se observó que las pacientes con PIB, tenían más cesáreas que las mujeres del grupo no PIB, siendo también, estadísticamente significativo (p= 0.008). Por último, en relación al aborto previo, no se obtuvieron diferencias significativas en ninguno de los dos grupos de análisis (p= 0.299).
El 59% de las pacientes que refirieron no haber planificado el embarazo pertenecían al grupo PIB vs un 41%, siendo estadísticamente significativo (p= 0.001); lo mismo sucede con la anticoncepción ya que el 58% de las mujeres que utilizaron algún método, se encontraban en dicho grupo (p=0.001).
Se encontró que de las pacientes con control prenatal inadecuado, el 64% eran embarazadas con período intergenésico breve vs el 36%, siendo esta diferencia estadísticamente significativa (p=0.001).
Se encontró un 3% (n=33) de Hipertensión arterial crónica, de las cuales el 27% fueron del grupo PIB vs el 73% del grupo no PIB, siendo esta diferencia estadísticamente significativa (p=0.007). Lo mismo ocurrió en relación a la Diabetes, la cual se observó en el 9% (n=131) de las pacientes del estudio, siendo el 29% mujeres con PIB vs 71% del grupo no PIB, obteniéndose una diferencia estadísticamente significativa (p=0.001). Por último, la presencia de otras patologías maternas como la Hipertensión Inducida por el Embarazo (p=0.078), la Preeclampsia (p=0.09) y la Anemia (p= 0,92), no mostró diferencias entre ambos grupos de estudio.
Como al analizar estos datos se puede observar que los grupos presentaban características basales y frecuencia de patologías diferentes que podrían influenciar tanto la exposición como la variable principal del estudio, se procedió al ajuste estadístico del resultado principal.
Considerando como posibles confusoras del mismo a las siguientes variables: edad, escolaridad, estado civil, antecedente de bajo peso al nacer, partos previos, cesáreas previas, embarazo planeado, uso métodos anticonceptivos, controles prenatales, hipertensión arterial crónica, hipertensión inducida por el embarazo, preeclampsia, diabetes.
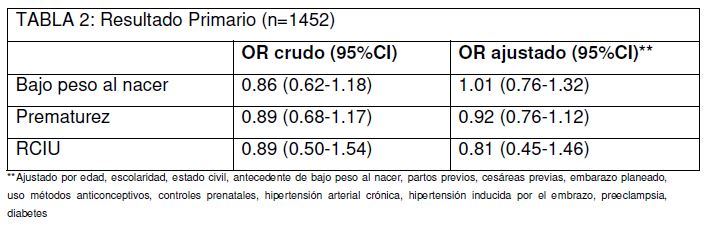
Se calcularon OR crudos y ajustados (tabla 2) para comparar Bajo peso al nacer (ORa=1.01 IC95% [0.76-1.32]), Prematurez (ORa=0.92 IC95% [0.76-1.12]) y Restricción del crecimiento intrauterino (ORa=0.81 IC95% [0.45-1.46]) entre las pacientes con y sin PIB, y se demostró que no aumenta el riesgo de dichos resultados perinatales, de manera significativa, en el grupo con período intergenésico breve.
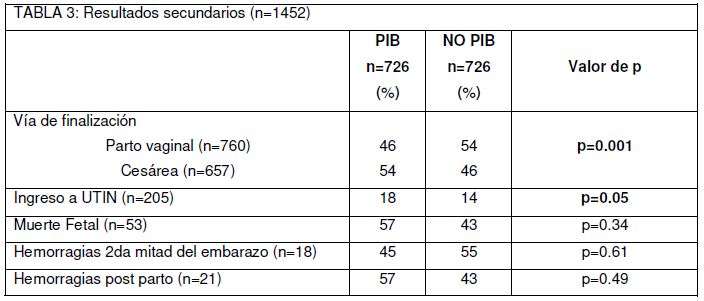
Con respecto a los resultados secundarios (tabla 3), de aquellas mujeres que tuvieron un parto vaginal (n=760), el 46% eran del grupo PIB vs el 54% del grupo no PIB; mientras que las pacientes a las que se les realizó cesárea (n= 657) eran, en un 54% del grupo PIB y el 46% del grupo no PIB, siendo esta diferencia estadísticamente significativa (p=0.001).
Se encontró diferencia estadísticamente significativa (p=0.05) en el ingreso del recién nacido a UTIN, sin diferencias en la mortalidad neonatal (p=0.34). No se encontraron diferencias significativas en relación con las complicaciones maternas, tales como hemorragias de la segunda mitad del embarazo (p=0.61) y hemorragia post parto (p=0.49).
Discusión
La población de estudio no mostró diferencias significativas con el grupo en comparación, con respecto a los resultados primarios, bajo peso al nacer (ORa=1.01 IC95% [0.76-1.32]), prematurez (ORa=0.92 IC95% [0.76-1.12]) y restricción del crecimiento intrauterino (ORa=0.81 IC95% [0.45-1.46]). Siendo el PIB definido como un intervalo menor a 24 meses, según la OMS.
Se encontró una relación entre la adolescencia y el período intergenésico breve, sin embargo no impactó en el modelo ajustado de resultados. Asimismo consideramos dicha relación, un motivo clínico concluyente para el inicio de un plan de acción destinado a reforzar la importancia de la salud sexual en dicho grupo etario.
Por otra parte se observó que la mayoría de las pacientes con PIB no planeaban el embarazo y utilizaban en mayor porcentaje algún método anticonceptivo; por lo que se puede estimar una falla en el uso de los mismos. Es, en este aspecto donde no se debe dejar de trabajar y reforzar la importancia de una planificación familiar eficaz. Siendo ésta, una de las herramientas que se pueden incorporar desde el comienzo de la gestación, en cada consulta prenatal, y reforzarse durante el puerperio.
Hubo un mayor número de partos por vía vaginal en el grupo de pacientes sin PIB, mientras que en el grupo PIB, mayor número de cesáreas, y no se encontraron diferencias significativas en las complicaciones maternas.
Una revisión sistemática publicada en el 2015, mostró que un período intergenésico menor a 12 meses aumenta el riesgo de resultados perinatales adversos, a diferencia de un período de 24 meses que no mostró dicho riesgo5.
Por lo que debe considerarse a futuro tomar un menor punto de corte, dado que la recomendación establecida por la OMS, no ofrece una adecuada valoración del riesgo.
En conclusión, se observó que un período intergenésico menor a 24 meses, no constituye un factor de riesgo para la prematurez, bajo peso al nacer y restricción de crecimiento intrauterino.
Referencias
- Ministerio de la Salud “Recomendaciones para la práctica del control preconcepcional, prenatal y puerperal” Edición 2013.
- Gutierrez.D “Salud reproductiva concepto e importancia” Organización panamericana de la Salud, 1996.
- Ojeda R y Ángel K “Período intergenéscico corto y factores asociados en embarazadas hospitalizadas en Acaneh, Yucatán México” Reviste de Ciencia y Salud, Septiembre 2016.
- Hogue CJ, Menon R, Dunlop Al, Kramer Mr. “Racial disparities in preterm birth rates and short inter-pregnancy interval: an overview” Acta obstetrician et gynecological Scandinavian. 2011.
- Wendt A, Gibbs CM, Peters S, Hogue CJ. “Impact of Increasing Interpregnancy Interval on Maternal and Infant Health” Pediatric and perinatal epidemiology. 2012
- Mahande MJ, Obure J. “Effect of interpregnancy interval on adverse pregnancy outcomes in northern Tanzania: a registry-based retrospective cohort study.” BMC Pregnancy and Childbirth. 2016.
- Nassif J. “Obstetricia: fundamentos y enfoque práctico”. 1ra edición- Buenos Aires: Editorial Médica Panamericana, 2012.
- 8. Schwarcz R. “Obstetricia”. 6ta edición- Buenos Aires: El Ateneo, 2005.