Hígado Graso Agudo del Embarazo
Premio Mejor Trabajo Libre de Obstetricia Congreso FASGO Posadas, Misiones 2025
Autores:
Sosa Ramos Gilberto Fabian, Dimitropulos Arguello Jorge Fernando1
Resumen
Introducción
El hígado graso agudo del embarazo es una condición rara que ocurre más comúnmente en el tercer trimestre. Produce disfunción hepática severa asociada a alteración renal y tiempos de coagulación alargados. Se vincula a complicaciones hepáticas y extrahepáticas que pueden causar morbimortalidad materno-fetal significativa y el tratamiento definitivo es la interrupción inmediata del embarazo.
Objetivo general
Determinar la frecuencia de Hígado Graso Agudo del Embarazo en pacientes atendidos en el Hospital Regional de Ciudad del Este desde en 4 años (2020-2023).
Objetivo Especifico:
- Definir las características obstétricas (edad gestacional, paridad) de las gestantes en estudio.
- Establecer las manifestaciones clínicas de HGAE.
- Determinar las alteraciones laboratoriales de pacientes con HGAE.
Metodología:
Se trata de un estudio de evaluación trasversal, retrospectivo llevado a cabo en esta cohorte de gestantes. Se tuvieron en cuenta a mujeres con el diagnostico de hígado graso agudo del embarazo, que fueron atendidas en el Hospital Regional de Ciudad del Este – Paraguay del año 2020 a 2023.
Resultados:
Conclusiones:
El diagnóstico temprano y la interrupción expedita del embarazo, son esenciales para disminuir la morbimortalidad materno fetal en esta condición. En algunos casos graves, se requiere la plasmaféresis y el trasplante hepático. Si bien el hígado agudo graso del embarazo no tiende a recurrir en la mayoría de los casos, es necesaria la consejería genética y descartar mutación del gen LCHAD para precisar riesgo de recurrencia. Aunque es raro, se recomienda, que se descarten errores innatos del metabolismo en los recién nacidos.
Palabras Claves: Hígado graso agudo del embarazo, obstetricia crítica, criterios de Swansea, hipoglicemia, Síndrome HELLP.
Summary
Introduction:
Acute fatty liver of pregnancy is a rare condition that most commonly occurs in the third trimester. It causes severe liver dysfunction associated with renal impairment and prolonged coagulation times. It is linked to hepatic and extrahepatic complications that can cause significant maternal-fetal morbidity and mortality, and the definitive treatment is immediate termination of the pregnancy.
General Objective:
To determine the frequency of Acute Fatty Liver of Pregnancy in patients treated at the Ciudad del Este Regional Hospital over a 4-year period (2020-2023).
Specific Objectives:
- Define the obstetric characteristics (gestational age, parity) of the pregnant women in the study.
- Establish the clinical manifestations of AFLP.
- Determine the laboratory abnormalities of patients with AFLP.
Methodology:
This is a retrospective, cross-sectional evaluation study conducted in this cohort of pregnant women. Women diagnosed with acute fatty liver of pregnancy who were treated at the Ciudad del Este Regional Hospital – Paraguay from 2020 to 2023 were included.
Results:
Conclusions:
Early diagnosis and prompt termination of the pregnancy are essential to reduce maternal-fetal morbidity and mortality in this condition. In some severe cases, plasmapheresis and liver transplantation are required. Although acute fatty liver of pregnancy does not tend to recur in most cases, genetic counseling and screening for LCHAD gene mutation are necessary to determine the risk of recurrence. Although it is rare, it is recommended to screen for inborn errors of metabolism in newborns.
Keywords: Acute fatty liver of pregnancy, critical obstetrics, Swansea criteria, hypoglycemia, HELLP Syndrome.
Introducción
El hígado graso agudo del embarazo (HGAE), descrito en 1934 es una complicación gestacional poco frecuente y potencialmente fatal (12). Aparece típicamente durante el tercer trimestre, aunque se han reportado casos durante el segundo trimestre, así como durante el puerperio. Produce disfunción hepática severa asociada a alteración renal y tiempos de coagulación alargados. Se vincula a complicaciones hepáticas y extrahepáticas que pueden causar morbimortalidad materno-fetal significativa y el tratamiento definitivo es la interrupción inmediata del embarazo (1,2). La incidencia reportada es de 1:6692-20000 embarazos con prevalencia de 1:10000-15000 embarazos (3-4). El daño hepático materno ocurre por depósito citoplasmático perinuclear de micro vesículas de grasa en el hepatocito y como resultado, diversos grados de insuficiencia hepática relacionada con deficiencia enzimática autosómica recesiva en la vía de la oxidación mitocondrial de los ácidos grasos del feto por deficiencia de la 3-hidroxiacil coenzima A deshidrogenasa de cadena larga (DHACCL) y en el complejo trifuncional enzimático (enoil coenzima A hidratasa de cadena larga, 3-hidroxilo coenzima A deshidrogenasa de cadena larga, y 3-cetoacil coenzima A tiolasa de cadena larga), componentes fundamentales en la oxidación mitocondrial de los ácidos grasos (5-7). Esta vía de la oxidación mitocondrial ha sido implicada en otros desórdenes microvesiculares como en la intoxicación por aspirina (enfermedad de Reyé), acetaminofeno, ácido valproico o tetraciclina (6,7). El cuadro clínico se inicia con síntomas inespecíficos como anorexia, cefalea, náuseas, ictericia de intensidad creciente, vómitos, dolor abdominal, ascitis y deterioro del estado de conciencia secundario a encefalopatía hepática. Finalmente, surgen graves complicaciones, entre ellas, coma hepático, hemorragia digestiva (20-60%) y con elevada frecuencia insuficiencia renal aguda (40-60%) (9,10). De todos, ellos, los rasgos sobresalientes son ictericia, encefalopatía y coagulopatía; por ello el diagnóstico es clínico. Las transaminasas se elevan de forma leve a moderada; sin embargo, suele ser menor que la observada en hepatitis aguda. La hiperbilirrubinemia suele encontrarse entre 3-10mg/dL. La fosfatasa alcalina puede elevarse hasta 10 veces (3). Otra característica es la prolongación del tiempo de protrombina y del tiempo de tromboplastina parcial activado. Con frecuencia existe hipoglucemia por deterioro de la glucogenólisis por glucosa-6-fosfatasa por lo que los pacientes presentan hipoglucemia severa. El diagnóstico puede realizarse si se cumplen 6 o más de los criterios de Swansea (Cuadro 1), entre los cuales los predictores de recuperación más fiables son los niveles de bilirrubinas y el tiempo de protrombina (11.12).
Cuadro 1. Criterios de Swansea*

*Para el diagnóstico de HGAE se requiere 6 de los 14 criterios propuestos.
La conducta terapéutica varía según el estado de la gestante, siendo frecuente la cesárea como principal medida, con altos índices de supervivencia materna. En investigaciones como las realizadas por Zagaceta y Quiroz en el 2020 y López et al (22) en el 2018 se notifican cuadros clínicos similares (dolor abdominal, malestar general, náuseas y vómitos) en dos gestantes de 28 y 40 años de edad, respectivamente, en quienes fue necesario practicar cesárea debido a las alteraciones funcionales metabólicas y fetales a causa del HGAE, lo que ponía en riesgo la vida de la madre. En ambas pacientes existió mejoría del cuadro clínico y de los parámetros en las pruebas de laboratorio; la recuperación posoperatoria fue completa hasta el egreso hospitalario.
Así también se debe considerar la administración de plasma fresco congelado (PFC) y antitrombina III (ATIII), buscando corregir la coagulopatía, de acuerdo a los niveles plasmáticos (4). El PFC en dosis de 15-20 ml/ kg peso aporta todos los componentes de los sistemas de coagulación y factores inhibidores, en forma balanceada y es de elección ante los concentrados de complejo protrombínico que puede desencadenar complicaciones tromboembólicas fatales, en especial en casos con hepatopatías severas (14). La administración de plaquetas no resulta necesaria si el recuento es superior a 50.000/mm3. La diálisis de albúmina o sistema de recirculación molecular absorbente (MARS) han sido utilizadas en pacientes no embarazadas con encefalopatía hepática y también se han reportado resultados adecuados en pacientes con hígado graso agudo del embarazo (HGAE). Las causas de fallecimiento materno reportadas se vinculan con sepsis (45%), hemorragia digestiva (33%) e insuficiencia renal aguda (60%). El HGAE puede recurrir en embarazos subsecuentes (25).
Como se observó en los informes de los casos internacionales expuestos anteriormente, el tratamiento definitivo a las pacientes con HGAE es la intervención inmediata del feto y el cuidado neonatal. La mejoría se observa de uno a 2 días luego de la intervención quirúrgica (23).
Planteamiento del Problema
El HGAE sigue siendo una patología grave en el ámbito de la atención materna a nivel mundial a pesar de la baja incidencia. No debemos omitir que se trata de una patología con cuadro clínico poco específico, lo que vuelve aún más complicado realizar un diagnóstico oportuno, además los diagnósticos diferenciales son, aunque no numerosos, si de un alto impacto en la morbilidad y mortalidad obstétrica, involucrando tanto a la madre como al feto, incrementando la necesidad de cuidados intensivos para la madre y el producto, así como mayor tiempo de hospitalización.
El Hospital Regional de Ciudad del Este - Paraguay, no se cuenta con reporte de la frecuencia de HGAE, ya que es una patología poco conocida, por su frecuencia, Por lo que decidimos traer a conocimiento nuestra estadística local, y también dar a conocer de manera nacional, para así poder manejarlo lo mejor y rápido posible por la morbimortalidad materno fetal.
¿Cuál es la Frecuencia de Hígado Graso Agudo del Embarazo en pacientes atendidas en el Hospital Regional de Ciudad del Este - Paraguay en el periodo de 4 años (2020 – 2023)?
Justificación
El HGAE representa una emergencia obstétrica, con gran impacto en la morbimortalidad materno fetal, pese a su baja incidencia reportada. La obtención de información a nivel local resulta relevante pues nos permitirá la implementación de estrategias de salud adaptadas a las características de nuestra población y así al reconocerlos podamos abordar con mayor premura a la paciente en la que se identifiquen, representando un beneficio para el manejo, y pronóstico de la paciente.
Se pretende contribuir al conocimiento de la frecuencia del HGAE así como las características generales de las pacientes con dicha patología, estableciendo además una línea de investigación, la divulgación de los resultados para aumentar la concientización y la sensibilización sobre la importancia de la atención materna y perinatal.
Objetivos
Objetivo general:
Determinar la frecuencia de Hígado Graso Agudo del Embarazo en pacientes atendidos en el Hospital Regional de Ciudad del Este en 4 años (2020-2023).
Objetivo Especifico:
- Definir las características obstétricas (edad gestacional, paridad) de las gestantes en estudio.
- Establecer las manifestaciones clínicas de HGAE.
- Determinar las alteraciones laboratoriales de pacientes con HGAE.
- Determinar la evolución de las pacientes con HGAE.
- Establecer que vía de finalización del parto en las pacientes del HRCDE.
Metodología:
Diseño: Observacional, descriptivo, retrospectivo de corte transversal.
Población: Se tuvieron en cuenta a mujeres con el diagnostico de hígado graso agudo del embarazo, que fueron atendidas en el Hospital Regional de Ciudad del Este – Paraguay del año 2020 a 2023.
Muestro probabilístico de casos consecutivos.
Resultados
Tabla 1. Características obstétricas y epidemiológicas de gestantes con Hígado Graso Agudo. N: 5
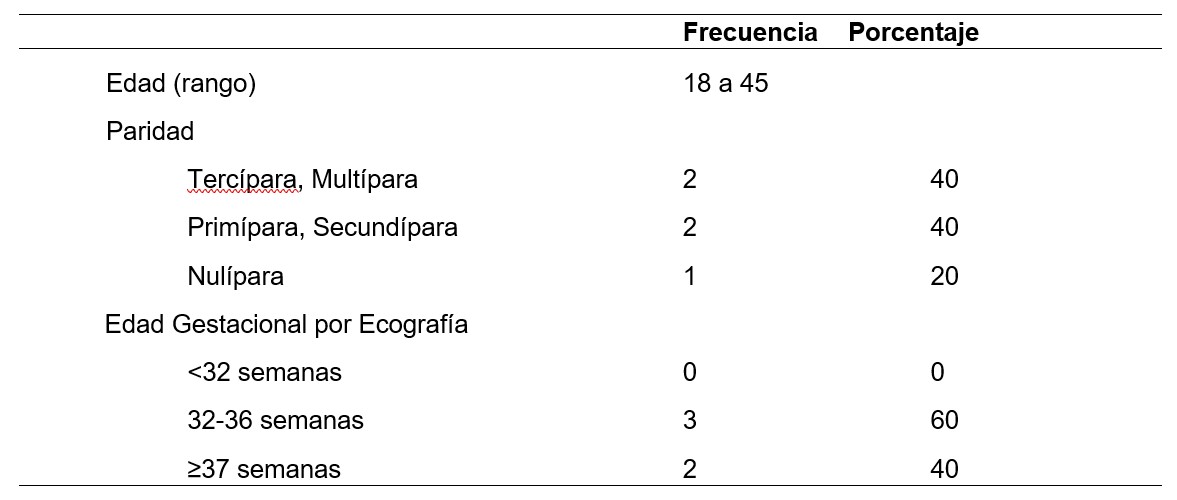
Las que ya tuvieron gestaciones anteriores se presentó en mayor porcentaje que la multiparidad. Y la edad gestacional de predominó es entre las 32 y 36 semanas.
Tabla N°2. Signo y síntomas de las pacientes con Hígado Graso Agudo N: 5

El signo y/o síntoma más frecuente fue el dolor abdominal en un 100%, seguido de poliuria, ictericia y ascitis en un 80%, un 60% de náuseas y vómitos al igual que coluria.
Tabla N° 3. Hallazgo laboratorial de las pacientes con Hígado Graso Agudo. N:5

Los hallazgos laboratoriales que presentaron los pacientes en un 100% fue leucocitosis, tiempo de protrombina alterada, hiperuricemia e hiperbilirrubinemia. En un 80% los demás hallazgos como creatininas aumentadas y la hipoglucemia, y en solo 20% plaquetas disminuida.
Tabla N° 4. Evolución de las pacientes con Hígado Graso Agudo. N:5
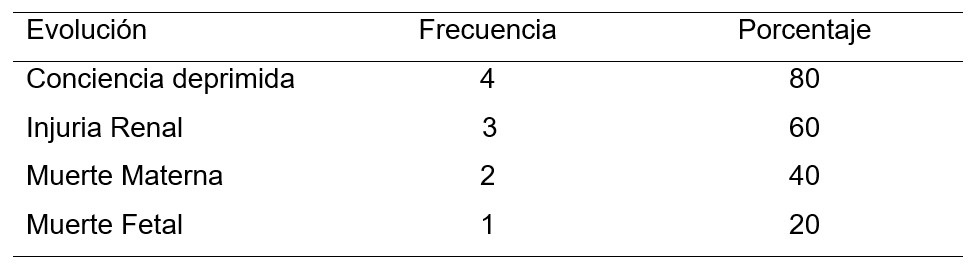
En un 80% las pacientes presento depresión de la conciencia. En un 60% de las pacientes con injuria renal. En un 40% se presento Muerte materna, y en un 20% muerte fetal.
Tabla N° 5. Vía del parto en pacientes con Hígado Graso Agudo N: 5
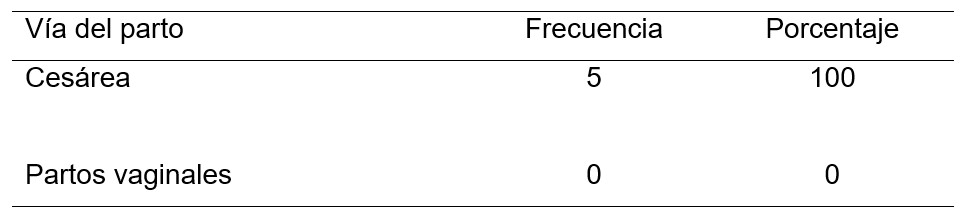
En un 100% de las pacientes la vía del parto para la interrupción de la gestación fue la cesárea.
Discusión
La clínica suele ser inespecífica, con predominio de náuseas, vómitos, dolor epigástrico y en el hipocondrio derecho e ictericia progresiva, lo que coincide con las manifestaciones clínicas que se presentó en este estudio. El estado de la paciente puede deteriorarse progresivamente y aparecer diabetes insípida con poliuria y polidipsia; insuficiencia renal con edema, oligoanuria, hipertensión arterial y proteinuria; insuficiencia hepática con ascitis, encefalopatía y coma; pancreatitis y coagulación intravascular diseminada. Las principales alteraciones son: hipoglucemia, elevación de la creatinina y de las transaminasas, trombocitopenia leve, hiperbilirrubinemia y alargamiento del INR y tromboplastina (11,12).
El inicio de esta enfermedad es más frecuente durante el tercer trimestre del embarazo y excepcional en el postparto. Nuestras pacientes todas se presentaron después de las 32 semanas que concuerda con la bibliografía. A pesar de ello, existen casos en los que se ha descrito su inicio en el puerperio inmediato (1,2).
El diagnóstico diferencial que debemos realizar como está descrito en la bibliografía, con preeclampsia, síndrome de HELLP y colestasis gravídica. Las dos primeras se descartaron por la ausencia de hipertensión arterial y plaquetopenia, y la tercera por la ausencia de prurito. Las pruebas de imagen no aportan datos específicos, la biopsia hepática es el patrón de referencia para el diagnóstico, aunque en la paciente del caso no se tomó. Liu J y colaboradores describen que rara vez se toma una biopsia hepática (24).
La conducta terapéutica varía según el estado de la gestante, siendo frecuente la cesárea como principal medida, con altos índices de supervivencia materna cosa que se realizó en el servicio. En investigaciones como las realizadas por Zagaceta y Quiroz (25) en el 2020 y López et al (22) en el 2018 se notifican cuadros clínicos similares (dolor abdominal, malestar general, náuseas y vómitos) en dos gestantes de 28 y 40 años de edad, respectivamente, en quienes fue necesario practicar cesárea debido a las alteraciones funcionales metabólicas y fetales a causa del HGAE, lo que ponía en riesgo la vida de la madre. En ambas pacientes existió mejoría del cuadro clínico y de los parámetros en las pruebas de laboratorio; la recuperación postoperatoria fue completa hasta el egreso hospitalario, en comparación a nuestro servicio en donde 3 pacientes salieron con vida pero 2 de estas pacientes quedaron con alteración hepática.
Como se observó en los informes de los casos internacionales expuestos anteriormente, el tratamiento definitivo a las pacientes con HGAE es la intervención inmediata del feto y el cuidado neonatal. La mejoría se observa de uno a 2 días luego de la intervención quirúrgica (23), esto se cumplió en 2 de nuestras 5 pacientes.
Conclusiones
La frecuencia en nuestro hospital de HGAE es de 1 por cada 2000 mil embarazos. En nuestras pacientes que presentaron HGAE todas fueron mayor a 32 semanas, y fueron en un 80% en pacientes con antecedentes obstétricos (partos anteriores). Los hallazgos laboratoriales en un 100% las pacientes fueron: la leucocitosis, hiperbilirrubinemia, coagulación alterada, transaminasas aumentadas, hiperuricemia, y en un 80% (hipoglicemia y creatinina aumentada)
El diagnóstico temprano y la interrupción expedita del embarazo, son esenciales para disminuir la morbimortalidad M-F en esta condición.
Cabe recalcar que todas fueron interrumpidas por cesárea.
Para concluir, el HAGE es una enfermedad infrecuente, de cuadro clínico inespecífico, que se diagnostica a partir de signos, síntomas y parámetros bioquímicos que no son característicos de ella, sino que se superponen con otras afecciones (Criterios de Swansea). El cuadro clínico, una anamnesis dirigida a los antecedentes, el examen físico exhaustivo y un estudio bioquímico profundo, son fundamentales para arribar al diagnóstico y poder ofrecer el tratamiento correcto. La confirmación diagnóstica se realiza mediante el estudio anatomopatológico.
Bibliografía
- Châtel P, Ronot M, Roux O, Bedossa P, Vilgrain V, Bernuau J, et al. Transient excess of liver fat detected by magnetic resonance imaging in women with acute fatty liver of pregnancy. Am J Obstet Gynecol. 2016;214(1):127-9. doi: 10.1016/j.ajog.2015.09.067.
- Barber MA, Eguiluz I, Martín A, Plasencia W, Valle L, García JA. Acute fatty liver of pregnancy: analysis of five consecutive cases from a tertiary centre. J Obstet Gynaecol. 2010;30(3):241-3. doi: 10.3109/01443610903452765.
- Anon B, Scotto B, Bacq Y. Acute fatty liver of pregnancy simulating liver tumor. Clin Case Rep. 2017;6(1):230-1. doi: 10.1002/ccr3.1293.
- Viruez-Soto JA, Vallejo-Narváez CM, Briones-Garduño JC, Díaz de León-Ponce MA. Medicina crítica en obstetricia. México: Prado; 2015.
- Sánchez L, Olivares JM, Valdés V, Millán MP, Rodríguez C. Hígado graso agudo del embarazo, una patología infradiagnosticada. A propósito de 2 casos clínicos 2015;58(2): Prog Obstet Ginecol 2015;58(2):81—87.
- Sonali P, Sephr GJ, Allison HV. Abnormal Liver Function Tests in the Third Trimester: A Diagnostic Dilemma. Gastroenterology 2014; 146:910-913.
- Zhang YP, Kong WQ, Zhou SP, Gong YH, Zhou R. Acute Fatty Liver of Pregnancy: A Retrospective Analysis of56 Cases. Chin Med J 2016;129:1208-14.
- Kobayashi T, Minami S, Mitani A, Tanizaki Y, Booka M, Okutani T, et al. Acute fatty liver of pregnancy associated with fetal mitochondrial trifunctional protein deficiency J Obstet Gynaecol 2014:1-4.
- Cheng N, Xiang T, Wu X, Li M, Xie Y, Zhang L. Acute fatty liver of pregnancy: a retrospective study of 32 cases in South China. J Matern Fetal Neonatal Med 2014;1-5.
- De Oliveira CV, MoreiraA, Baima JP, Franzoni LC, Lima TB, Yamashiro FS, e al. Acute fatty liver of pregnancy associated with severe acute pancreatitis: A case report. World J Hepatol 2014;6(7):527-531.
- Maruyama S, Sato Y, NakakiA, Satake Y, Emoto I, Kim T. Postpartum duodenal perforation after acute fatty liver of pregnancy. Journal of Obstetrics and Gynaecology 2016;36:58-59.
- Dey M, Kumar R, Narula GK, Vadhera MA. Acute fatty liver of pregnancy. Medical Journal Armed Forces India 2014;70:392-393.
- Meng J, Wang S, Gu Y, Lu H, Jiang J, Wang X. Prenatal predictors in postpartum recovery for acute fatty liver of pregnancy: experiences at a tertiary referral center. Arch Gynecol Obstet 2016;293:1185-1191.
- K S, Thunga S, Narayanan A, Singh P. Recombinant activated factor VII in the management of acute fatty liver of pregnancy: A case report. J Obstet Gynaecol Res. 2015 Jul;41(7):1122-1125.
- Maier JT, Schalinski E, HäberleinC, Gottschalk U, Hellmeyer L. Acute Fatty Liver of Pregnancy and its Differentiation from Other Liver Diseases in Pregnancy. Geburtsh Frauenheilk 2015;75:844-847.
- Shoba P, Sachin G, Sunil G. Acute fatty liver of pregnancy complicating a twin pregnancy. Indian Journal of Anaesthesia 2014;58(1):73-75.
- Ding J, Han LP; Lou XP, Geng LN, Liu D, Yang Q. Effectiveness of Combining Plasma Exchange with Plasma Perfusion in Acute Fatty Liver of Pregnancy: A Retrospective Analysis. Gynecol Obstet Invest 2015;79:97-100.
- Hartwell L, Ma T. Acute Fatty Liver of Pregnancy Treated with Plasma Exchange. Dig Dis Sci 2014;59:2076-2080.
- Cheng-Bo Y, Jia-Jia C, Wei-Bo D, Ping C, Jian-Rong H, Yue-Mei C, et al. Effects of plasma exchange combined with continuous renal replacement therapy on acute fatty liver of pregnancy. Hepatobiliary Pancreat DisInt2014;13:179-183.
- Wang HY, Jiang Q, Shi H, Xu YQ, ShiAC, Sun YL, et al. Effect of caesarean section on maternal and foetal outcomes in acute fatty liver of pregnancy: a systematic review and meta-analysis. Sci Rep 2016;1-9.
- Xiong HF, Liu JY, Guo LM, Li XW. Acute fatty liver of pregnancy: Over six months follow-up study of twenty-five patients. World J Gastroenterol 2015;21 (6):1927-1931.
- López Sánchez G, Reyna Villasmil E, Torres Cepeda D. Hígado graso agudo del embarazo. Reporte de caso. Rev Peru Ginecol Obstet. 2018 [citado 25/01/2023];64(4):667.
- Ziki E, Bopoto S, Madziyire MG, Madziwa D. Acute fatty liver of pregnancy: A case report. BMC Pregnancy Childbirth. 2019 [citado 10/03/2023];19:259.
- Liu J, Ghaziani TT, Wolf JL. Acute fattu liver disease of pregnancy: Updates in pathogenesis, diagnosis and management. Am J Gastroenterol 2017; 112 (6): 838-46. doi. 10.1038/ajg.2017.54.
- Zagaceta Torres W, Quiroz Leyva JJ. Hígado graso agudo del embarazo en una gestante peruana: a propósito de un caso. Rev Gastroenterol Perú. 2020 [citado 08/01/2023];40(1):80-4.
- Servicio de Ginecología y Obstetricia, Hospital Regional de Ciudad del Este - Alto Paraná – Paraguay.