Embarazadas con una Cesárea Previa: Parto Vaginal o Parto por Cesárea
Autores:
Dr. Romero Benítez, Juan Manuel1, Dra. Elizalde Cremonte, Alejandra2, Dr. Kundycki, Jorge Gustavo3, Dra. Frowen Ursual4, Romero Benítez, Verónica Ayelén5
RESUMEN
Objetivos: a) Determinar la prevalencia de embarazadas con una cesárea previa. b) Evaluar resultados perinatales en gestantes con una cesárea previa que culminaron su gestación por parto vaginal y por cesárea.
Material y métodos: Estudio descriptivo, retrospectivo, de corte transversal y analítico sobre datos de 1677 HC perinatales. Período 01/06/2019 al 31/03/2020. Población: gestante con una cesárea previa. Muestra: gestación culminado por parto vaginal (PV), grupo control por cesárea (PPC). Variables estudiadas: EG por capurro, peso del RN, apgar, internación conjunta madre/hijo (IC), enfermedad neonatal y defectos congénitos. Análisis estadístico: porcentajes, Chi cuadrado y prueba de significación. Programa estadístico SPSS.
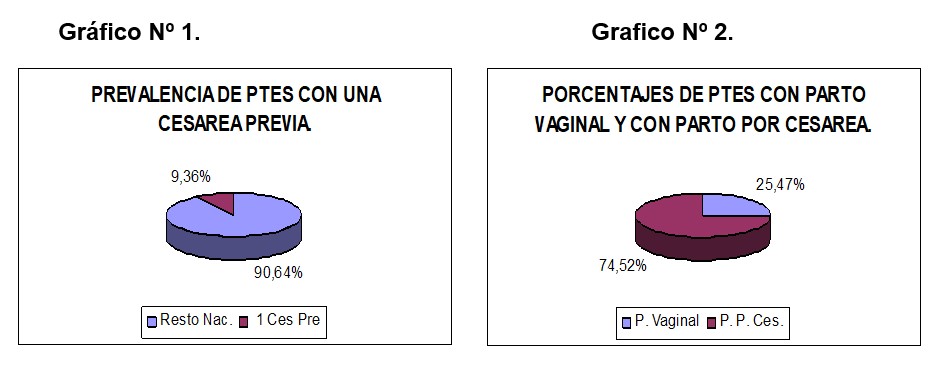
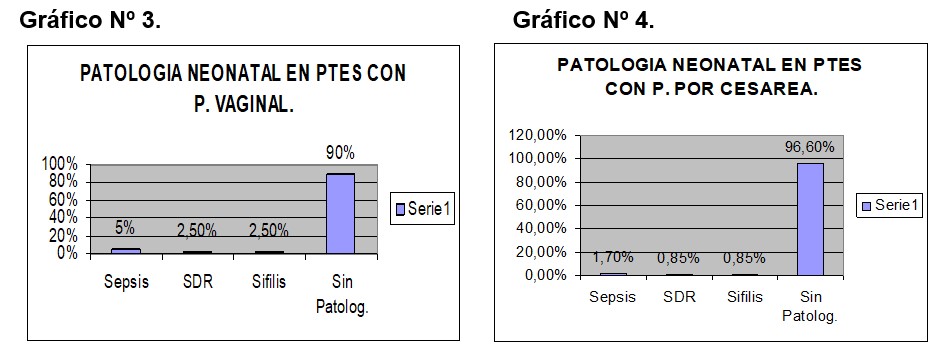
Resultados: Prevalencia de embarazadas con cesárea previa 9,36%, culminaron PV 25,47%, PPC 74,52%. RN pretérminos en PV 12,5%, término 87,5%, en PPC pretérmino 25,64%, término 74,35%. El peso del RN en PV < 4000 grs 95%, ≥ a 4000 grs 5%; en PPC < 4000 grs 88,03%; ≥ 4000 grs 11,96%. El apgar en PV < 7 el 10%, ≥ 7 el 90%; PPC < 7 el 2,56%, ≥ 7 el 97,43%. IC en PV 80%, no IC 20%; PPC 88,88% IC y 11,11% no IC. Patología neonatal PV sepsis 5%, SDR 2,5% y sífilis congénita 2,5%; en PPC sepsis 1,70%, SDR 0,85%, sífilis congénitas 0,85%. Defectos congénitos encontramos un caso de anencefalia y encefalocele nacidos por PV.
Conclusiones: Nuestra prevalencia de embarazadas con una cesárea previa es baja. No se encontraron diferencias significativas en las variables estudiadas (p< 0,05). Las enfermedades neonatales fueron iguales en ambos grupos de estudios.
Palabras claves: cesárea previa, resultados perinatales, vía del parto.
Introducción:
Todavía hay controversias acerca de qué es lo que conviene a una embarazada con una cesárea previa: trabajo de parto u otra cesárea. Históricamente, los obstetras son reacios a indicar el trabajo de parto post cesárea por el mayor riesgo de ruptura uterina y asfixia perinatal comparado con los riesgos que acompañan a la cesárea repetida planificada. Sin embargo, el riesgo absoluto de asfixia perinatal sigue siendo escaso. Por ahora, las complicaciones más frecuentes para el recién nacido después de parto por cesárea es la morbilidad respiratoria; por lo tanto, para evitar la prematurez iatrogénica, la mayoría de los obstetras no hacen la cesárea electiva antes de la semana 39 de gestación sin haber documentado la madurez pulmonar fetal mediante la amniocentesis. (1-3)
Por otra parte, existen pocos datos sobre el costo del parto por cesárea repetida electiva comparado con las otras opciones de parto. También faltan datos para estimar el costo de las complicaciones raras de cada tipo de parto, demostrando así una clara necesidad de más investigaciones sobre el costo del parto por cesárea. Es común el desarrollo de morbilidad respiratoria como resultado de la falla de la depuración del líquido pulmonar fetal y puede ser un problema para los niños nacidos de cesárea repetida electiva que no estuvieron expuestos al trabajo de parto. (4)
Los autores sostienen que es posible que la secreción de catecolamina que se produce durante el trabajo de parto represente un papel importante en el clearance del líquido pulmonar fetal y el control glucémico luego del nacimiento. Mientras la percepción común es que alteraciones tales como la taquipnea del recién nacido son benignas y autolimitadas. (5,6). Varios estudios muestran que los recién nacidos con esa alteración pueden evolucionar hacia una insuficiencia respiratoria grave, generando la necesidad de oxigenación por membrana extracorpórea o la muerte. (7,8) Las diferencias observadas entre el grupo destinado al parto por cesárea repetida electiva y el parto vaginal post cesárea (PVPC) tienen mayor importancia cuando se interpreta que el grupo destinado al PVPC incluye a neonatos nacidos después de un PVPC fallido y que requirieron más y mayores medidas de reanimación por distrés fetal, caracterizado por la alteración de los ruidos cardíacos fetales y la tinción del líquido amniótico con meconio. Por otra parte, los neonatos nacidos luego de un PVPC exitoso tienen un índice de admisión inferior en la unidad de terapia intensiva, una estancia hospitalaria más corta y una incidencia de necesidad de soporte respiratorio menor. (9,10)
Objetivos: a) Determinar la prevalencia de embarazadas con una cesárea previa. b) Evaluar resultados perinatales en gestantes con una cesárea previa que culminaron su gestación por parto vaginal y por cesárea.
Material y métodos: Estudio descriptivo, retrospectivo, de corte transversal y analítico sobre datos de 1677 HC perinatales. Período 01/06/2019 al 31/03/2020. Población: gestante con una cesárea previa. Muestra: gestación culminada por parto vaginal (PV), grupo control por cesárea (PPC). Variables estudiadas: EG por capurro, peso del RN, apgar, internación conjunta madre/hijo (IC), enfermedad neonatal y defectos congénitos. Análisis estadístico: porcentajes, Chi cuadrado y prueba de significación. Programa estadístico SPSS.
Resultados:
La prevalencia de embarazadas con cesárea previa fue del 9,36% (n=157), culminaron por PV el 25,47% (n=40) y por PPC el 74,52% (n=117). Ver gráfico 1 y 2.
Variable: Edad Gestacional. Tabla Nº 1.
|
PRETERMINO.
|
DE TERMINO
|
TOTAL
|
|
|
PARTO VAGINAL. |
5 (12,5%) |
35 (87,5%) |
40 |
|
PARTO POR CESAREA. |
30 (25,64%) |
87 (74,35%) |
117 |
|
35 |
112 |
157 |
Chi cuadrado 1,92 p= 0,16 No Significativo.
Variable: Peso de RN. Tabla Nº 2.
|
< 4000 grs.
|
≥ 4000 grs.
|
TOTAL
|
|
|
PARTO VAGINAL |
38 (95%) |
2 (5%) |
40 |
|
PARTO POR CESAREA |
103 (88,03%) |
14 (11,96%) |
117 |
|
141 |
16 |
157 |
Chi cuadrado O,91 Test Exacto de Fisher p 2 colas 0,36 No significativo.
Variable: Apgar de los RN a los 5 minutos. Tabla Nº 3.
|
‹ de 7
|
≥ de 7
|
TOTAL |
|
|
PARTO VAGINAL.
|
4 (10%) |
36 (90%) |
40 |
|
PARTO POR CESAREA.
|
3 (2,56%) |
114 (97,43%) |
117 |
|
7 |
150 |
157 |
Chi Cuadrado: 2,32 Test Exacto de Fisher p 2 colas 0,07 No Significativo.
Variable: Internación conjunta madre/hijo. Tabla Nº 4.
|
|
Inter. Conjunta
|
Sin Inter. Conj.
|
Total.
|
|
PARO VAGINAL.
|
32 (80%) |
8 (20%) |
40 |
|
PARTO POR CESAREA.
|
104 (88,88%) |
13 (11,11%) |
117 |
|
|
136 |
21 |
157 |
Chi cuadrado 2,03 p= 0,15 No significativo.
Variable: Patología Neonatal. Gráfico Nº 3 y 4.
Defectos congénitos encontramos un caso de anencefalia y otro de encefalocele nacidos por parto vaginal.
DISCUSION:
Según varios estudios realizados consideran que hay un factor importante a tenar en cuenta que es la indicación de la cesárea previa. Cuando la causa fue: sufrimiento fetal agudo, el éxito de parto vaginal es de 71 a 92%; por embarazo gemelar de 72%; si fue por presentación pélvica de 84 a 91%; por falta de progresión en el trabajo de parto de 33 a 78%. En los casos reportados de cesárea previa indicada por distocia, ya sea desproporción cefalopélvica o falta de progresión en el trabajo de parto, la tasa de éxito en parto vaginal disminuye. Una conclusión importante de estos estudios es que el parto vaginal en pacientes con cesárea previa no aumenta la mortalidad materna ni fetal, por lo tanto al comparar en este trabajo las pacientes con cesárea previa asistidas por parto vaginal y por cesárea observamos que no se registraron muerte fetal en ambos grupos coincidiendo con lo antes dichos. (9)
Cada mujer tiene una razón diferente para desear un parto vaginal después de haberse sometido en el pasado a una cesárea. Para muchas mujeres, la justificación podría ser de índole médica, mientras que otras mujeres sentirán la necesidad emocional de dar a luz a su bebé mediante un parto vaginal. Por otro lado, la causa podría ser financiera o relacionada con el plazo de recuperación. Existen numerosos beneficios relacionados con un parto vaginal que se pueden incluir a los siguientes: a) Reducción del riesgo de muerte materna. b) Menor posibilidad de que surjan complicaciones. c) Evitar la pérdida de sangre, el desarrollo de infecciones, etc. d) El amamantamiento será generalmente más sencillo, luego de un parto vaginal. e) Prevención de la prematuridad iatrogénica (lo cual significa que la cirugía tuvo que realizarse debido a que ocurrió un error al calcular la fecha de parto). f) Reducción de las probabilidades de padecer hipertensión pulmonar persistente. g) Evitar el tener que someterse a cirugías relacionadas con daños fetales (laceraciones, rotura de huesos). h) Los partos vaginales después de cesárea presentan una disminución de la tasa de muerte fetal, si se los compara con una cesárea repetida optativa, considerando algunos de éstos aspectos mencionados vemos que no registramos significativamente recién nacidos de pretérminos ni con morbilidad en nuestra maternidad en el periodo de estudio.(10,11)
El hecho de que se intente un parto vaginal después de cesárea dependerá de numerosos factores. Entre ellos se incluyen los siguientes: a) Presencia de incisiones transversales bajas en la zona del abdomen y del útero proveniente de alguna cesárea previa como sucede con el 95% de las mujeres de hoy en día, las probabilidades de un parto vaginal serán muy buenas. b) Poseer una pelvis adecuada. c) Según las razones por las cuales se hubiera sometido a una cesárea previa. Si la razón por la cual se hubiera sometido a una cesárea previa no tuviera mayores posibilidades de repetirse durante este embarazo; como por ejemplo: el hecho de desarrollar una infección, abusos de drogas o del alcohol, padecer preeclampsia etc, se podría intentar un parto vaginal después de una cesárea. Si la razón por la cual se hubiera sometido a una cesárea previa hubiera sido una enfermedad crónica que probablemente afectaría negativamente su actual embarazo; como por ejemplo: sufrir de hipertensión arterial o de diabetes; probablemente deberá volver a someterse a otra cesárea. Según varios estudios arrojan que la comparación con el parto vaginal luego de cesárea dio como resultado que los recién nacidos luego de un parto por cesárea repetida electiva tienen tasas significativamente superiores de morbilidad respiratoria y de internación en la unidad de terapia intensiva y más días de internación hospitalaria, situación que no se refleja en este trabajo donde no hubo diferencias significativas en ambos grupos de estudios considerando la internación conjunta madre/hijo con la de internacion en la unidad de terapia intensiva. (10-13). Por otra parte, existen pocos datos sobre el costo del parto por cesárea repetida electiva comparado con las otras opciones de parto. También faltan datos para estimar el costo de las complicaciones raras de cada tipo de parto, demostrando así una clara necesidad de más investigaciones sobre el costo del parto por cesárea, situación que no se investigó en este trabajo pero quedará para futuras investigaciones y ver la posibilidad de comparar con los resultados obtenidos en nuestra maternidad. (13)
Conclusiones:
Nuestra prevalencia de embarazadas con una cesárea previa es baja. No se encontraron diferencias significativas en las variables estudiadas (p< 0,05). Las enfermedades neonatales fueron iguales en ambos grupos de estudios.
Bibliografía:
- Hamilton BE, Martin JA, Ventura SJ. Births: Preliminary Data for 2006. National Vital Statistics Reports. December 5, 2007. Volue 56, Number 7.
- Mac Dorman MF, Menacker F, Declercq E. Cesarean birth in the United States: epidemiology, trends, and outcomes. Clin Perinatol 2008; 35:293–307.
- Ramachandrappa A, Jain L. Elective cesarean section: its impact on neonatal respiratory outcome. Clin Perinatol 2008; 35:373–93.
- Spong CY, Landon MB, Gilbert S, Rouse DJ, Leveno KJ, Varner MW, et al. Risk of uterine rupture and adverse perinatal outcome at term after cesarean delivery. Obstet Gynecol 2007; 110:801–7.
- Smith GC, Pell JP, Cameron AD, Dobbie R. Risk of perinatal death associated with labor after previous cesarean delivery in uncomplicated term pregnancies. JAMA 2009; 287:2684–90.
- Zupancic JA. The economics of elective cesarean section. Clin Perinatol 2008; 35:591–9.
- Hansen AK, Wisborg K, Uldbjerg N, Henriksen TB. Risk of respiratory morbidity in term infants delivered by elective cesarean section: cohort study. BMJ 2011; 336:85–7.
- Keszler M, Carbone MT, Cox C, Schumacher RE. Severe respiratory failure after elective repeat cesarean delivery: a potentially preventable condition leading to extracorporeal membrane oxygenation. Pediatrics 1992; 89:670–2.
- Grobman WA, Lai Y, Landon MB, Spong CY, Leveno KJ, Rouse DJ, et al. Development of a nomogram for prediction of vaginal birth after cesarean delivery. Obstet Gynecol 2012;109:806–12
- Yee W, Amin H, Wood S. Elective cesarean delivery, neonatal intensive care unit admission, and neonatal respiratory distress. Obstet Gynecol 2014; 111:823–8.
- Yoder BA, Gordon MC, Barth WH Jr. Late-preterm birth: does the changing obstetric paradigm alter the epidemiology of respiratory complications? Obstet Gynecol 2015; 111:814–22.
- Tita AT, Landon MB, Spong CY, Lai Y, Leveno KJ, Varner MW, et al. Timing of elective repeat cesarean delivery at term and neonatal outcomes. N Engl J Med 2015; 360:111–20.
- Engle WA, Kominiarek MA. Late preterm infants, early term infants, and timing of elective deliveries. Clin Perinatol 2016; 35:325–41.
- a) Médico Asistencial del Sector de Alto Riesgo de la Maternidad del Hospital Ángela Iglesia de Llano. Corrientes Capital. b) Jefe del Servicio de Investigación del Hospital Ángela Iglesia de Llano. Corrientes- Capital. c) Jefe de Trabajo Práctico de la Cátedra II de Clínica Obstétrica. Hospital Ángela Iglesia de Llano Asociado a La Facultad de Medicina. UNNE.
- a) Médica Asistencial Maternidad del Hospital Ángela Iglesia de Llano. b) Titular de Cátedra II de Clínica Obstétrica. Hospital Ángela Iglesia de Llano Asociado a La Facultad de Medicina. UNNE.
- a) Jefe de Trabajo Práctico de la Cátedra II de Clínica Obstétrica. Hospital Ángela Iglesia de Llano Asociado a La Facultad de Medicina. UNNE.
- a) Jefe de Trabajo Práctico de la Cátedra II de Clínica Obstétrica Hospital Ángela Iglesia de Llano. Asociado a La Facultad de Medicina. UNNE.
- Romero Benítez; Verónica Ayelén. Alumna de la Facultad de Medicina. Carrera de Medicina. Fundación H.A Barceló